INTRODUCCIÓN
Se conocen con el nombre de enfermedad cerebrovascular (ECV) las afecciones que ocasionan un trastorno del encéfalo de carácter transitorio o permanente causado por isquemia o hemorragia secundaria a un proceso patológico de los vasos sanguíneos del cerebro.1 Es una pérdida súbita de la función neurológica como resultado de una alteración focal del flujo sanguíneo cerebral debido a una isquemia o una hemorragia.2
La ECV hemorrágica representa el 20% de los accidentes cerebrovasculares, tiene una elevada mortalidad y es de las de mayor letalidad en Unidades de Terapia Intermedia. La hemorragia intracerebral se presenta en un 10% de los casos, en tanto la hemorragia subaracnoidea (HSA) representa entre el cinco y el 10%.3,4
La incidencia bruta mundial de HSA es de 6,67 casos por cada 100 000 personas; no obstante, varía en las diferentes regiones del Mundo según la Organización Mundial de la Salud.5
En China se presenta en dos casos de cada 100 000 habitantes y en países occidentales de seis a ocho por cada 100 000 habitantes, mientras que en Finlandia se ha encontrado hasta 22,5 casos por 100 000. En América la incidencia global es de 6,67 casos por cada 100 000 personas; específicamente en Estados Unidos y Canadá se informa 5,67 casos por cada 100 000 habitantes y en América del Sur y Central 4,2 por cada 100 000 personas por año.6
En Cuba, en el año 2020, las enfermedades cerebrovasculares provocaron 5 618 defunciones, para una tasa de 100,9 por 100 000 habitantes, del sexo masculino y 5 203 defunciones, para una tasa de 92,4 por cada 100 000, en el sexo femenino. Tienen mayor riesgo de morir los pacientes masculinos y los individuos de 80 años y más.7
En la Provincia de Villa Clara, en el año 2019, fallecieron por esta causa 668 personas, con una tasa de mortalidad en 85,9 por 100 000 habitantes. De acuerdo a la etiología por enfermedad cerebrovascular hemorrágica fallecieron 2 498 personas ese año, lo que constituyó el 24,96% de las defunciones por esta causa. En el sexo masculino fallecieron por enfermedad cerebrovascular hemorrágica 24,3 por cada 100 000 habitantes y en el sexo femenino 20,2 por cada 100 000 habitantes. Dentro de sus causas los aneurismas vasculares cerebrales representaron el 7,3 por cada 100 000 habitantes.8
Los exámenes por imágenes juegan un importante papel en el diagnóstico y el tratamiento de estas enfermedades nosológicas. El Especialista en Radiología debe tener en cuenta los aspectos clínicos, estar familiarizado con los hallazgos radiológicos con el fin de establecer el diagnóstico adecuado y utilizar una correcta nomenclatura.9
Dentro de los métodos de estudio de la HSA están los no invasivos:
La tomografía axial computadorizada (TAC) sin medio de contraste, importante en el diagnóstico inicial del cuadro hemorrágico10 y para evaluar su gravedad mediante la escala de Fischer.11 Tiene una sensibilidad del 100% en las primeras seis horas, si se realiza en las primeras 24 horas del inicio de los síntomas se puede observar la hiperdensidad (sangre en el espacio subaracnoideo) en el 90% de los casos. Este estudio, además de diagnóstico, tiene un gran valor orientador porque puede visualizarse el sitio de mayor sangrado e incluso la posible causa etiológica desde la fase inicial, además gana importancia en el diagnóstico y la evolución de las complicaciones.10
El estudio angiotomográfico (angioTAC) no invasivo para el estudio etiológico del cuadro hemorrágico se realiza con equipos multicorte de 64 detectores, abarca la exploración desde el cayado aórtico hasta el polígono de Willis, con inyección de contraste intravenoso (de 80 a 100 ml, con un flujo de cuatro ml/seg, seguido de suero de lavado). Preferentemente se realiza la inyección de contraste en el brazo izquierdo para evitar artefactos. Posteriormente en la estación de trabajo se reconstruyen las imágenes en 3D, volumen rendering (VR) y máxima intensidad de proyección (MIP). Esta técnica de imagen resulta de gran importancia porque posee gran sensibilidad y especificidad en el diagnóstico etiológico de la HSA, permite definir aneurimas del polígono de Willis, de los sistemas carotideos y del vertebro basilar, así como para el diagnóstico de las anomalías vasculares de alto flujo.12
El Servicio de Imagenología del Hospital “Arnaldo Milián Castro” posee los recursos materiales y profesionales necesarios para el abordaje diagnóstico de la ECV; en este servicio se desarrollan investigaciones que aportan las evidencias científicas que fortalecen y guían esta actividad. Por ser la HSA una de las enfermedades de mayor morbimortalidad dentro de las enfermedades cerebrovasculares y porque la TAC y la angioTAC son estudios imagenológicos de gran importancia en su diagnóstico, es una necesidad corroborar los resultados de estos estudios en los pacientes en los que se sospecha hemorragia subaracnoidea no traumática y establecer relación entre los resultados de estos exámenes angiográficos. El objetivo del presente artículo es describir los hallazgos tomográficos en pacientes con diagnóstico de hemorragia subaracnoidea no traumática.
MÉTODOS
Diseño y población
Se realizó una investigación, descriptiva, longitudinal prospectiva en el Servicio de Imagenología del Hospital Clínico Quirúrgico Universitario “Arnaldo Milián Castro” de la Ciudad de Santa Clara, Provincia de Villa Clara, en el período comprendido de enero de 2019 a marzo de 2021.
La población estuvo constituida por la totalidad de 56 pacientes mayores de 18 años con diagnóstico de hemorragia subaracnoidea no traumática atendidos en el Servicio de Imagenología del Hospital en el período comprendido de enero de 2019 a marzo de 2021 a los que se le realizó la primera tomografía simple y la angiotomografía realizada entre los 14 y los 21 días. No se seleccionó muestra porque se trabajó con el total de la población.
Variables del estudio
Se operacionalizaron las siguientes variables: edad, sexo, tiempo de latencia, estudios imagenológicos (TAC simple y angiotomografía), etiología de la HSA (aneurisma, anomalía vascular, neoplasias y etiología no precisada), forma de los aneurismas, tamaño de los aneurismas, diámetro del cuello de los aneurismas saculares, segmento vascular afectado, número de aneurismas, relación TAC-angioTAC, complicaciones y grado de severidad.
Procedimiento, recolección y manejo de datos
Para la recolección de los datos se utilizó el método de revisión documental, se empleó como instrumento una Guía de revisión de documentos. Se recolectaron los datos del Libro de registro de estudios del Departamento de Imagenología del Hospital y de la historia clínica individual de los pacientes con hemorragia subaracnoidea.
A los pacientes con diagnóstico clínico de hemorragia subaracnoidea no traumática se les realizó tomografía simple con un tomógrafo Philips® Somatom Definition AS de 128 filas de detectores, con un intervalo de corte de 3 mm en plano de corte axial; se realizaron reconstrucciones multiplanares (MPR) tanto sagitales como coronales.
Se le realizó angiotomografía en cuanto el estado clínico de los pacientes lo permitió para conocer la etiología del proceso.
El estudio de angiotomografía se realizó con equipo multicorte de 64 detectores abarcando la exploración desde el cayado aórtico hasta el polígono de Willis. Se realizó, previa sepsia y antisepsia del sitio a puncionar, y se canalizó una vena periférica del brazo o el antebrazo. Se administraron 20 cc de solución salina fisiológica previo a la administración de contraste. Se administró contraste intravenoso IOPAMIDOL-300 (de 80 a 100 ml), con un flujo entre 2,5 y 4 ml/seg entre 10 y 30 seg, antes de la administración debe calentarse a 37 grados para disminuir su viscosidad, posteriormente se administra 20 cc de solución salina o agua de inyección. Se seleccionan un Pitch de 2 (que es la relación entre el avance de la mesa y la rotación completa del gantry) y una velocidad de movimiento de la mesa (relación entre la distancia a recorrer de la mesa con el tiempo que puede estar el paciente en apnea). Se utilizó la técnica de bolus tracking para alcanzar el grado óptimo de realce de las arterias y se situó el ROI a nivel de la aorta descendente, al alcanzar los 120 UH se dispara con un retraso pos-umbral de 4 seg. Se realizan cortes axiales de 1 mm de espesor. Posteriormente, en la estación de trabajo, se reconstruyeron las imágenes en 3D, volumen rendering (VR) y máxima intensidad de proyección (MIP).
Análisis estadístico
Los datos fueron almacenados a un fichero Excel y exportados al programa SPSS 20.0 para Windows 10. Se emplearon la frecuencia absoluta y la relativa para la descripción de las variables cualitativas y la media y la desviación estándar de las cuantitativas. Se exploró la relación entre variables con la prueba no paramétrica de independencia. Se infirió relación significativa cuando la significación estadística “p” fuera menor que 0,05 para un nivel de confianza del 95%.
Consideraciones éticas
Se estableció el compromiso de que los datos obtenidos se manejarían con discreción y profesionalidad, bajo las normas planteadas en la Declaración de Helsinki respetando los principios bioéticos de Autonomía, Beneficencia, No maleficencia y Justicia.
RESULTADOS
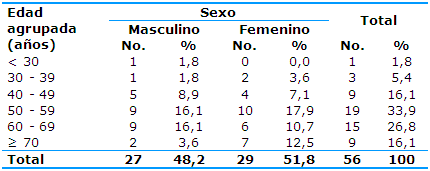
En la investigación fueron incluidos 56 pacientes con HSA: 29 (51,79%) femeninos y 27 (48,21%) masculinos. La edad promedio global fue de 58 años±13; de las mujeres 55±12 y de los hombres 60±14 años, sin diferencias significativas (prueba t de Students=-1,452; p=0,152).
Las edades entre los 50 y los 59 años fueron las de mayor por ciento (19, 33,93%), seguidas por las edades entre los 60 y los 69 (15, 26,79%) -Tabla 1-.
Tabla 1 Pacientes con hemorragia subaracnoidea no traumática por el sexo y la edad agrupada
Fuente: historias clínicas
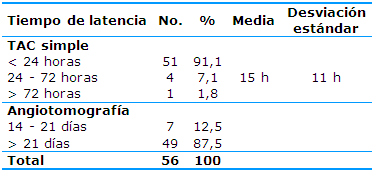
La mayoría de los pacientes se diagnosticaron antes de las 24 horas (51, 91,1%) con TAC simple y se les realizó angiotomografía después de los 21 días (49, 87,5%). A un grupo reducido de siete casos (12,5%) se le realizó la angiotomografía entre los 14 y los 21 días debido a que las condiciones clínico e imagenológicas lo permitieron. El tiempo promedio de realización del TAC simple fue de 15±11 horas y de 24±2,5 días (Tabla 2).
Tabla 2 Tiempo de latencia para la TAC simple y la angiotomografía de pacientes con hemorragia subaracnoidea no traumática
Fuente: historias clínicas
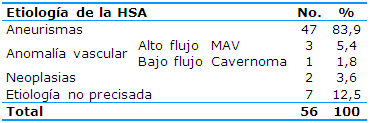
En la Tabla 3 se muestra la distribución de los pacientes con HSA según su etiología. Se encontró que en 47 pacientes (83,9%) la etiología fue por aneurisma, en siete (12,5%) fue no precisada, en tres (5,4%) diagnosticados con malformación arteriovenosa (MAV) fueron las anomalías vasculares con predominio de las de alto flujo, en un caso (1,8%) fueron las anomalías de bajo flujo, que resultó ser por angioma cavernoso, y en solo dos casos fue por neoplasias.
Tabla 3 Distribución de pacientes según la etiología de la HSA mediante angiotomografía
Fuente: historias clínicas
La Tabla 4 muestra los pacientes con HSA con aneurisma sacular. Hubo predominio de los aneurismas de mediano tamaño (24, 51,1%), 19 (40,4%) con un cuello entre 3 y 5 mm; le continuaron en frecuencia los de pequeño tamaño (16, 34,0%), nueve pacientes (19,1%) con cuello menor de 3 mm. La mayoría de los aneurismas grandes (5, 10,6%) presentaron un cuello de 3 a 5 mm (4, 8,5%). El aneurisma gigante fue diagnosticado en un caso (2,1%), que presentó un cuello mayor de 6 mm. En el estudio se diagnosticó solo un paciente con aneurisma fusiforme.
Hubo una asociación estadística significativa entre el tamaño de los aneurismas saculares y el diámetro del cuello (X2=0,4961; pX2=0,0023).
Tabla 4 Relación según la forma y el tamaño del cuello de los aneurismas saculares mediante estudio de angiotomografía
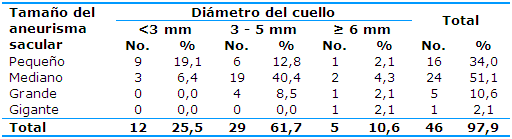
Porcentaje respecto al total de pacientes (47)
X2=0,4961; pX2=0,0023
Fuente: historias clínicas
En cuanto al tamaño del aneurisma y el segmento vascular afectado por angiotomografía en pacientes estudiados fueron frecuentes las lesiones aneurismáticas en la circulación anterior (arteria comunicante anterior -ACoA-, arteria comunicante posterior -ACoP-, arteria cerebral media -ACM-, arteria cerebral anterior -ACA-, bifurcación de la ACM y carótida interna -CI-) -45, 95,7%-; solo en dos casos (4,3%) se encontraron aneurismas en territorios referentes a la circulación posterior (arteria basilar -AB- y arteria celebrar posterior -ACP-). El segmento vascular más afectado fue el de la bifurcación de la ACM (11, 23,4%), seguido de la ACoA y la ACM con 10 pacientes (21,3%) y de siete casos (14,9%) con afectación de la ACA. No existió asociación significativa entre el tamaño del aneurisma con el segmento vascular afectado pX2=0,3006 (Tabla 5).
Tabla 5 Relación entre el tamaño del aneurisma y el segmento vascular afectado por angiotomografía en pacientes con HSA aneurismática
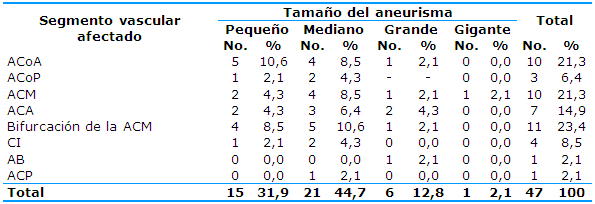
Porcentaje respecto al total de pacientes
X2=0,4961; pX2=0,0023
Fuente: historias clínicas
Predominaron los aneurismas solitarios (40, 85,11% del total de aneurismas) y dentro de ellos los localizados en los segmentos de la arteria comunicante anterior y en la bifurcación de la arteria cerebral media con 10 casos cada uno (21,28%). Fueron diagnosticados tres pacientes con aneurismas múltiples, dos con dos aneurismas, los que predominaron en la arteria cerebral media (3, 6,38%), y uno (2,13%) en la carótida interna supraclinoidea. El paciente con tres aneurismas presentaba uno en el segmento de la carótida interna, uno en ACM y el otro en la bifurcación de las ACM. Los segmentos más afectados por aneurismas múltiples fueron el de la ACM (4, 8,51%) y el de la carótida supraclinoidea (2, 4,26%) -Figura 1-.
No existió asociación estadística significativa entre el segmento vascular afectado y el número de aneurismas, p=0,6139.
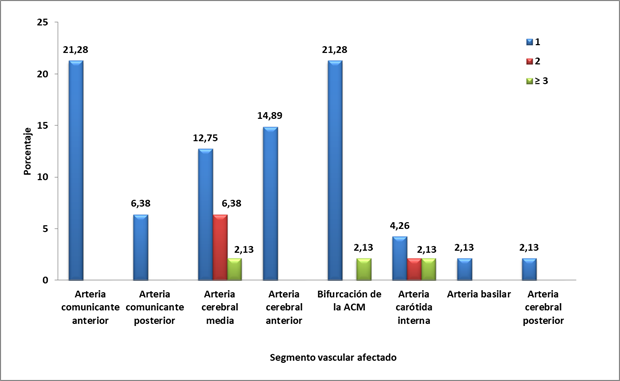 Fuente: historias clínicas
Fuente: historias clínicasFigura 1 Territorio vascular afectado y multiplicidad de aneurismas por angiotomografía
La mayoría de los pacientes (50, 89,3%) tuvo coincidencia de los hallazgos imagenológicos (TAC y angioTAC). En un grupo reducido (seis casos) no se encontró coincidencia.
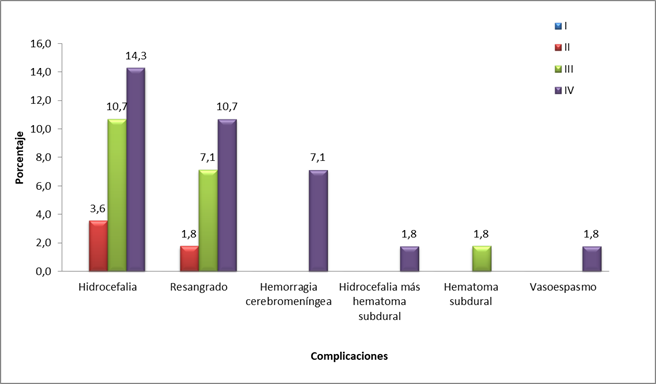
En la Figura 2 se muestran las complicaciones informadas por tomografía y el grado de severidad de la HSA según Fisher. Se evidenció una relación directa entre el grado de severidad de la HSA y la aparición de complicaciones porque el mayor número de complicaciones se manifestaron en pacientes con HSA grado IV y III.
Entre las principales complicaciones identificadas en los pacientes con HSA en 16 (28,6%) fue la hidrocefalia, ocho con grado IV (14,3%) y seis con grado III (10,7%).
El resangrado se informó como la segunda complicación en cuanto a frecuencia, con un total de 11 casos (19,6%), seis (10,71%) con grado IV de severidad y cuatro (7,14%) con grado III.
En menor frecuencia ocurrieron complicaciones en la hemorragia cerebromeníngea, con cuatro pacientes (7,1%), todos con grado IV, un caso con hidrocefalia más hematoma subdural, otro con vasoespasmo (ambos con HSA grado IV) y un afectado de hematoma subdural con HSA grado III.
Se evidenció que las complicaciones más severas, la hemorragia cerebromeníngea y el vasoespasmo, se asocian a las HSA de mayor severidad (grado IV).
DISCUSIÓN
La hemorragia subaracnoidea no traumática o espontánea constituye una de las enfermedades más devastadoras en la actualidad, representa una gran carga económica y de salud a nivel mundial y produce un número considerable de discapacidad y mortalidad.
En la Tabla 1 se muestra que entre los pacientes con HSA no traumática incluidos en el estudio predominaron el sexo femenino, de forma discreta, y la edad entre 50 y 59 años, resultados que coinciden con los de un estudio de 343 pacientes con HSA aneurismática en el que imperaron la edad de 14 a 82 años, con una media de 50±13 años, y el sexo femenino en un 55,65%.13
Un estudio de 318 pacientes con HSA por aneurisma roto mostró la mediana de la edad de 53 años, con un rango mínimo de 19 años y máximo de 89 años, y predominio del sexo femenino (62,4%).14
Una investigación desarrollada en la Provincia de Camagüey sobre pacientes con HSA no traumática reveló que los individuos mayores de 51 años representaron el 79%, que el grupo más afectado fue el de las edades comprendidas entre 61 y 70 años de edad (29%), muy baja la incidencia de individuos menores de 51 años y que el sexo femenino fue el más afectado, con un 66% sobre el masculino, 34%.15
La mayor presentación de la HSA aneurismática ocurre alrededor de los 55 años, incidencia que se incrementa al aumentar la edad;16 además, es más frecuente en mujeres.17
La edad por encima de los 50 años también ha sido referida por otros autores,18,19 lo que señala que se trata una complicación que puede estar relacionada con otras enfermedades propias de la edad como la hipertensión arterial y la exposición prolongada a factores de riesgo como el tabaquismo y el consumo de alcohol.
El predominio de pacientes con edad media de la vida se ajusta a la principal causa en el estudio que fue la aneurismática. En la literatura se plantea que en los jóvenes la causa más frecuente de HSA es la malformación vascular, mientras que en la edad media es el aneurisma y en la edad avanzada la hipertensión arterial-arteriosclerosis.20
Los resultados de la Tabla 2 coinciden con los de un estudio que plantea que el diagnóstico debe ser oportuno, para lo que debe indicarse una TAC sin contraste en las primeras 24 horas de llegada del paciente a los servicios de urgencia. Refieren que las posibilidades de cada individuo van en detrimento a medida que pasa el tiempo, o sea, que mientras más días transcurran después del accidente vascular encefálico, existirá un mayor número de complicaciones de ese paciente y menores van a ser las posibilidades de mejoría.13 A criterio de los autores debe tratarse lo antes posible la hemorragia para evitar las futuras complicaciones que puede acarrear y cumplirse con los protocolos de acción para evitar posibles resangrados.
En la Tabla 3 se hace un análisis de las principales etiologías y se observa que las principales causa de HSA fueron la aneurismática y las anomalías vasculares, lo que coincide con los de un trabajo sobre el comportamiento clínico epidemiológico de la HSA no traumática que encontró que el aneurisma fue la principal etiología (83,92%), en el 13% fue provocada por hipertensión arterial y en el 1,79% por malformaciones venosas y diátesis hemorrágicas.15
La HSA espontánea más frecuente es la debida a la rotura de un aneurisma (del 80 al 90% de los casos). En el estudio realizado, entre las anomalías vasculares, predominaron las de alto flujo, todas en relación con MAV. La baja incidencia de las anomalías de bajo flujo está dada por la baja frecuencia de complicaciones hemorrágicas y sus síntomas, lo que hace que su diagnóstico, en la mayoría de los casos, sea un hallazgo.9
En el estudio la frecuencia encontrada fue baja si se compara con el criterio de otro autor que expone que las malformaciones arteriovenosas cerebrales comprenden una compleja enfermedad responsable de hasta el 38% de las hemorragias en pacientes de entre 15 y 45 años y que cada episodio de sangrado conduce a un 25 y hasta un 50% de morbilidad y de un de 10 a un 20% de mortalidad.21
En una muestra de 59 pacientes con HSA no traumática se evidenció la malformación arteriovenosa en solo un paciente, que correspondió al 2% del total.15 Esta baja frecuencia es similar a la de la investigación que se discute.
En la Tabla 4 de la investigación realizada predominaron, dentro de la HSA de causa aneurismática, los saculares, sobre todos los de mediano y pequeño tamaño y, dentro de ellos, los de cuello entre tres y 5 mm. Estos resultados son similares a los de la literatura, que plantea que los aneurismas saculares son los más frecuentes a nivel cerebral y que ocurren en la bifurcación de los vasos, los que pueden ser de tamaño variable.14,19,22,23
Otro estudio informa que en el tratamiento de aneurismas intracraneales de la circulación anterior el 36,36% eran pequeños y el 65,91% medianos, por lo que muestran también predominio de los de mediano tamaño.24 En los casos estudiados predominaron los aneurismas con cuellos entre tres y 5 mm, con un promedio de 3,6 mm.
La Tabla 5 muestra que las lesiones aneurismáticas se evidenciaron principalmente en el segmento de la arteria comunicante anterior y en la bifurcación de la ACM, lo que coincide con la literatura internacional que plantea que la distribución de las localizaciones aneurismáticas principalmente afecta la arteria cerebral anterior (del 31 al 36%), arteria carótida interna (del 21 al 36%), arteria cerebral media (21%) y circulación posterior (del seis al 10%).25,26
Otras localizaciones específicas de los aneurismas cerebrales rotos, por orden de frecuencia, son la arteria comunicante anterior (35,88%), la afectación del segmento de la arteria cerebral media (25,29%) y, en menor frecuencia, otras localizaciones.13
Con respecto a la ubicación de los aneurismas se ha encontrado mayor frecuencia en el segmento comunicante posterior de la arteria carótida interna (32,9%), seguido de la arteria comunicante anterior (21,1%) y de la arteria cerebral media (20,7%).14
Se ha determinado el predominio de los aneurismas de localización en la arteria comunicante posterior (71,59%) y, en orden de frecuencia, los de la arteria cerebral media (26,14%), los del complejo cerebral anterior-comunicante anterior (14,77%), los de la bifurcación carotidea (4,54%), los de la arteria oftálmica (4,54%) y los del segmento de la arteria carótida intracavernosa (1,13%). Predominan los aneurismas con cuello entre tres y 5 mm.24
En la Figura 1 se establece la relación entre el segmento vascular afectado y la multiplicidad de aneurismas por angiotomografía. Estos resultados coinciden parcialmente con los de otro estudio27 en el que el 60% de los pacientes tenían aneurismas múltiples, la mayoría en el segmento oftálmico de la carótida, y los demás en otras localizaciones entre las que se descartaron la arteria comunicante posterior y la arteria comunicante anterior; el promedio de sacos por pacientes con aneurismas múltiples fue de 2,4% y en el 12,7% se detectaron más de dos lesiones aneurismáticas. En el 12% de los pacientes estudiados se detectaron aneurismas bilaterales (gemelos en espejo) en la región de la arteria oftálmica y el 4% tenían aneurismas infratentoriales (arteria vertebral en la región de la arteria cerebelosa posteroinferior). Todos los aneurismas grandes o gigantes de la región supraclinoidea de la carótida fueron sintomáticas. Los aneurismas oftálmicos incidentales fueron pequeños, el 83% ligados al origen de la arteria oftálmica. En este estudio de las 37 lesiones asociadas 35 fueron pequeñas y 2 grandes y no se evidenciaron lesiones aneurismáticas gigantes. En otros estudios anteriores realizados predominaron los aneurismas pequeños en un 72%, el 20% fueron gigantes y el 8% grandes.28
En la investigación realizada hubo relación entre los hallazgos encontrados en la TAC simple, en la que el sitio de mayor sangrado o la posible etiología coincidieron, en la mayoría de los casos, con los hallazgos de la angiotomografía, lo que corrobora la efectividad de la TAC de urgencia para el diagnóstico imagenológico, resultados que coinciden con los de otro trabajo.14
En una investigación realizada con pacientes con HSA aneurismática la coincidencia diagnóstica entre la TAC y la angioTAC fue total en el 93,48% de los casos y parcial en el 6,52%.27 Otro estudio también muestra una elevada correspondencia de los resultados TAC-angioTAC en pacientes con HSA no traumática.15
En el caso de la HSA aneurismática la angioTAC ha demostrado una sensibilidad para la detección de aneurismas del 98%, con una especificidad cercana al 100%. Los falsos negativos en la interpretación de una angioTAC son más frecuentes en las siguientes situaciones: aneurismas pequeños <3 mm en ubicaciones atípicas, presencia de vasoespasmo, aneurismas trombosados, aneurismas no saculares (aneurismas disecantes y aneurismas tipo “blíster”) y aneurismas micóticos.29
Las complicaciones en los pacientes con HSA no traumática incluidos en el estudio aparecen en la Figura 2. Se identifican como las más frecuentes la hidrocefalia y el resangrado; sin embargo, cabe resaltar que un importante número de pacientes no presentó ninguna complicación.
Entre las complicaciones en pacientes con HSA no traumática se encuentran el vasoespasmo (47%), las crisis convulsivas (14%), la hidrocefalia (12%) y la hiponatremia (11%).15
Otros autores, al estudiar casos con HSA aneurismática, encuentran como principal complicación el resangrado (8,74%),13 y otros evidencian complicaciones como el resangrado (21,1%), la hidrocefalia (18,6%) y el vasoespasmo (16,3%);14 resultados coincidentes con los de otra investigación.24
El resultado de la investigación realizada coincide con la literatura, en la que se plantea que en la evolución de los pacientes con HSA hay tres probables circunstancias que pueden aparecer y que complican la evolución clínica: el resangrado, el vasoespasmo y la hidrocefalia. El riesgo de resangrado es de un 4% en las primeras 24 horas, al que se suma un 1,5% por día, hasta un 20% aproximadamente en los primeros 15 días. El riesgo se mantiene y es de un 50% al primer mes y un 78% a los seis meses.30
El vasoespasmo aparece en un 50% de los casos y es más frecuente entre los días cuatro y 10 posteriores a la HSA. Un 25% llegan a desarrollar cuadros de isquemias o infartos con déficits neurológicos graves. Por si mismo tiene una mortalidad aproximada del 10%. Con el vasoespasmo plantea que el 70% de los pacientes pueden desarrollar estrechamiento arterial y solo del 20 al 30% manifiestan déficits neurológicos o mueren a pesar de una terapéutica adecuada.30
La hidrocefalia es ocasionada por la sangre en el espacio subaracnoideo. Es común luego de la hemorragia subaracnoidea y se puede presentar en forma aguda o insidiosa a través de días, semanas o meses. La hidrocefalia que sigue a la hemorragia subaracnoidea puede tomar dos formas: hidrocefalia comunicante por el bloqueo por sangre o subproductos o esclerosis de los espacios subaracnoideos u obstructiva, causada por la obstrucción intraventricular directa a nivel de los orificios de Monro, Luschka o Magendie.1,2
CONCLUSIONES
Los pacientes con hemorragia subaracnoidea no traumática tuvieron una distribución similar según el sexo, con un ligero predominio femenino, y la mayor cantidad tenía más de 50 años de edad. La principal causa de hemorragia subaracnoidea fue la aneurismática. La mayoría de los aneurismas fueron saculares de mediano tamaño, con afectación principalmente del segmento de la arteria comunicante anterior y bifurcación de la arteria cerebral media. Se demuestra la utilidad de la angiotomografía en el diagnóstico etiológico de la hemorragia subaracnoidea. Los hallazgos encontrados en la primera tomografía y la angiotomografía demuestran la utilidad de la tomografía simple como primer estudio ante la sospecha de hemorragia subaracnoidea.