INTRODUCCIÓN
Las infecciones cutáneas constituyen un motivo de consulta frecuente en la Dermatología pediátrica. Los microorganismos causantes más frecuentes son el Streptococcus pyogenes y el Staphylococcus aureus. Las bacterias pueden producir síndromes sistémicos por la acción de sus toxinas, lo que obliga a iniciar la antibioterapia empírica (TAEI) en esos casos.1,2,3,4,5
Las infecciones de piel y partes blandas (IPPB) se clasifican, entre otras formas, de acuerdo con la estructura anatómica involucrada en: impétigo y foliculitis (epidermis), erisipela y forúnculo (epidermis y dermis), celulitis (celular subcutáneo) y celulitis necrosantes (celular subcutáneo hasta la fascia muscular).2 Según la gravedad las IPPB varían de leves a moderadas y son tratadas, generalmente, de forma ambulatoria.3 Las IPPB graves (IGPPB) o necrosantes conllevan a una alta tasa de mortalidad si no se diagnostican y se intervienen de forma precoz.4,5
La gravedad está condicionada por la extensión o el área de la lesión, la presencia de necrosis de tejidos y el mecanismo de producción de la infección y del cuadro clínico que define el estadio de la sepsis del paciente (repercusión sistémica), independientemente de tratarse de una lesión superficial, en la que se involucran, entre otros factores, las comorbilidades. Se deben considerar siempre la edad menor de seis meses, la celulitis facial, las adenitis-celulitis, la afectación extensa de piel, la sospecha de complicación grave como la osteomielitis, la piomiositis, la fascitis necrotizante, el choque tóxico o el síndrome de la piel escaldada estafilocócica (SPEE), los inmunodeprimidos o la falta de respuesta al tratamiento oral.2,3,6
En Cuba se ha detectado un incremento de las infecciones de piel y partes blandas, tanto en pacientes hospitalizados como en infecciones adquiridas en la comunidad, con un incremento de la resistencia microbiana, lo que complica la elección del tratamiento adecuado.5,7,8
En la Provincia de Villa Clara, durante el año 2017, el cuadro de salud evidencia una variación porcentual para la varicela de un 25%; sin embargo, no se informan otras infecciones de piel y partes blandas. Además, la tasa de mortalidad por enfermedades infecciosas y parasitarias es de 7,9 por cada 100 000 habitantes en 2018 y se presenta de manera conjunta para adultos y niños.9 Estas defunciones no especifican la causa, por lo que se puede inferir la posibilidad de IPPB. No obstante, son enfermedades que se manifiestan con relativa frecuencia en la población pediátrica villaclareña, con evidencia en los Registros de pacientes que acuden al Cuerpo de Guardia, por lo que se pretendió caracterizar las infecciones graves de piel y partes blandas en pacientes ingresados en el Hospital Pediátrico Universitario “José Luis Miranda”.
Esta investigación tiene el objetivo de caracterizar las infecciones graves de piel y partes blandas en pacientes ingresados en el Hospital “José Luis Miranda” durante el período de enero a diciembre de 2020.
MÉTODOS
Diseño y población
Se realizó un estudio descriptivo transversal en el período de enero a diciembre de 2020 con el objetivo de caracterizar las infecciones graves de piel y partes blandas en niños ingresados en el Hospital Pediátrico Universitario “José Luis Miranda” de la Ciudad de Santa Clara, Provincia de Villa Clara. Se trabajó con 53 casos que constituyeron la totalidad de los pacientes de cero a 18 años de edad.
Variables del estudio
Grupos de edad, sexo, factores de riesgo más frecuentes, formas clínicas de presentación, microorganismo aislado, terapéutica antimicrobiana empírica inicial en el hospital (TAEIH), complicaciones más frecuentes y estadio de la sepsis.
Procedimientos/recolección y manejo de datos
Se utilizó el análisis documental (las historias clínicas, el Libro de registro de infecciones de los servicios en los que ingresaron los pacientes y el Libro de registro del Laboratorio de Microbiología) como método del nivel empírico, la técnica correspondiente fue la Guía de análisis documental.
Análisis estadístico
Los valores correspondientes a cada variable fueron llevados a ficheros de datos y procesados con la ayuda de los programas: Microsoft Excel versión 2016 y SPSS versión 21. Se utilizaron medidas descriptivas para variables cualitativas como las frecuencias absolutas, los por cientos respecto al total de pacientes estudiados y la razón sexo masculino/femenino. Se realizó la prueba de independencia basada en la distribución Chi cuadrado (χ²) para probar la hipótesis nula (H0) de que no existe asociación entre el estadio de la sepsis y las formas clínicas de presentación; por las limitaciones de la prueba se mostró el estadístico exacto de Fisher. Se obtuvo como resultado un estadígrafo y su probabilidad (p) asociada; para la decisión estadística se trabajó con una confiabilidad de 95% (α=0,05). Si p<0,05 se consideró que existe asociación entre las variables, si p≥0,05 se consideró que no existe asociación entre las variables. Los resultados de la investigación se mostraron en textos, tablas y figuras.
Consideraciones éticas
La investigación no involucró pacientes directamente ni sus datos personales, por lo que se prescindió del consentimiento informado; no obstante, se utilizó un permiso para revisar documentos que se le presentó a los Jefes de servicios correspondientes al Hospital y que fue aprobado por el Comité de Ética correspondiente.
RESULTADOS
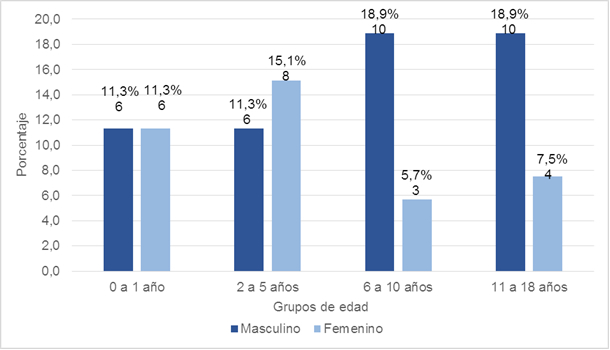
Se determinó la existencia de 1,5 pacientes del sexo masculino por cada paciente del sexo femenino (Figura 1), con una razón (32/21) de 1,5:1; además, hubo un balance entre los grupos de edad de cero a un año y de dos a cinco de 11,3% y de 18,9% para los grupos de seis a 10 y de 11 a 18, respectivamente, para el sexo masculino.
 N=53
N=53Figura 1 Distribución de los pacientes con infecciones graves de piel y partes blandas según los grupos de edad y el sexo
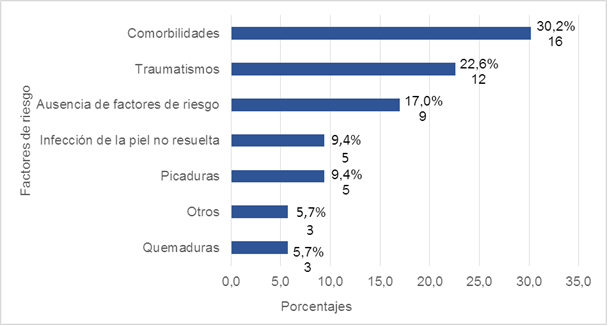
Los factores de riesgo más frecuentes (Figura 2) fueron las comorbilidades (16, 30,2%), dentro de las que se identificaron: la varicela, la enfermedad boca-mano-pie, la bronconeumonía extrahospitalaria, las inmunodeficiencias, la leucemia linfoblástica aguda (aplasia medular), el herpes zóster, la leucemia promielocítica aguda, la faringoamigdalitis y el sarcoma sinovial, y los traumatismos (12, 22,6%). Hubo nueve pacientes (17%) en los que no se identificó factor de riesgo alguno.
 N=53*Por ciento calculado con relación al total
N=53*Por ciento calculado con relación al totalFigura 2 Distribución de los pacientes con infecciones graves de piel y partes blandas según los factores de riesgo más frecuentes
Las formas clínicas de presentación de las IGPPB (Tabla 1) estuvieron más representadas por el absceso cutáneo (20, 37,7%), la celulitis (17, 32,1%) y el síndrome de la piel escaldada (7, 13,2%); un solo caso (1,9%) tuvo fascitis necrotizante.
Tabla 1 Distribución de los pacientes según las formas clínicas de presentación

*Por ciento calculado con relación al total
Fuente: historias clínicas
Se utilizó politerapia (Tabla 2) en 23 pacientes (43,4%), que fueron la mayoría; de ellos en 16 (30,2%) hubo aislamiento monomicrobiano, en cuatro (7,5%) fue polimicrobiano y en el resto (3, 5,7%) no se aisló germen alguno. Los antimicrobianos prescritos en politerapia fueron: ceftriaxona, vancomicina, cefotaxima, meronem, fosfocina, cefazolina, linezolid, piperacilina/tazobactam, co-trimoxazol, clindamicina, ciprofloxacina, gentamicina, metronidazol, claritromicina, colistina, amoxicilina/sulbactam, rifampicina, fluconazol, levofloxacina, aciclovir, amfotericín B y fluconazol. No se aislaron gérmenes en 14 pacientes (26,4%) que recibieron doble terapia.
Tabla 2 Microorganismos aislados y terapéutica antimicrobiana empírica inicial en el hospital

*Por ciento calculado con relación al total
Fuente: historias clínicas y Registro del Laboratorio de Microbiología
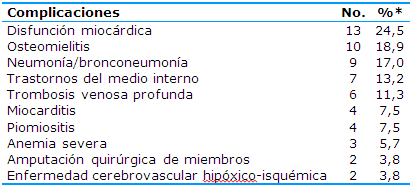
Las complicaciones más frecuentes, de un total de 27 identificadas, se representaron en la Tabla 3. Es importante aclarar que del total de pacientes estudiados (53) 24 no presentaron complicaciones y que en un mismo paciente ocurrieron múltiples complicaciones en varios sistemas de órganos.
Ocuparon las mayores frecuencias la disfunción miocárdica (13, 24,5%), la osteomielitis (10, 18,9%) y las neumonías/bronconeumonías (9, 17%). Se consideró importante resaltar, como dato adicional y a pesar de no constituir una complicación, a los tres pacientes que fallecieron: el primero no recibió TAEI en la Atención Primaria de la Salud, con historia de salud aparente y se interpretó el cuadro inicialmente como artritis, para lo que recibió tratamiento con esteroides orales y antiinflamatorios no esteroideos, se presentaron como complicaciones la bronconeumonía y la miocarditis; el segundo, que padecía recaída de la leucemia linfoblástica aguda, presentó fascitis necrotizante del miembro superior derecho como forma clínica de presentación y, dentro de las complicaciones, trastornos del medio interno, síndrome compartimental, amputación del miembro superior derecho y choque hipovolémico y el tercero, que provenía de Santiago de Cuba, estaba aparentemente sano, pero cursaba con varicela, presentó complicaciones como trombosis venosa profunda y bronconeumonía.
Llamó la atención un paciente que presentó 15 complicaciones: inicialmente fue ingresado por trauma cerrado del hombro derecho, con posterior proceso séptico; tuvo una larga estancia hospitalaria (más de un mes) y, sin embargo, sobrevivió.
Tabla 3 Complicaciones más frecuentes
*Por ciento calculado con relación al total
N=53
Fuente: historias clínicas
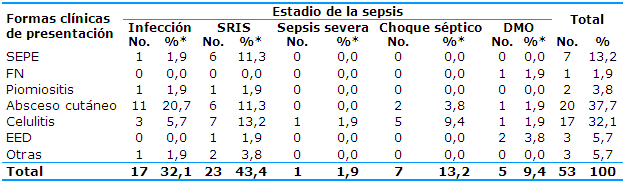
Se observó un total de 20 pacientes (Tabla 4) en los que el absceso cutáneo representó la forma clínica de mayor frecuencia de la población estudiada, para un 37,7% del total; de ellos, 11 (20,7%) se identificaron en el estadio infección, seis (11,3%) como SRIS, dos (3,8%) como choque séptico, uno (1,9%) como DMO y ningún paciente se identificó con sepsis severa. La fascitis necrotizante (FN) se identificó solamente en un paciente (1,9%) y coincidió con el estadio DMO. Se obtuvo como resultado χ²=33,293 con una probabilidad p=0,045; por lo que se rechazó la hipótesis nula y se interpretó que hubo relación estadísticamente significativa entre las formas clínicas de presentación y los estadios de la sepsis.
La profundidad en la forma clínica de presentación se relacionó con estadios avanzados de la sepsis; se destacaron el único caso de fascitis necrotizante y dos de los tres casos de la enfermedad estafilocócica diseminada, que fueron admitidos en síndrome de disfunción multiorgánica.
Tabla 4 Distribución de los pacientes según los estadios de la sepsis y las formas clínicas de presentación
X2=33,293; p=0,045
SEPE: síndrome de la piel escaldada; EED: enfermedad estafilocócica diseminada; FN: fascitis necrotizante; SRIS: síndrome de respuesta inflamatoria sistémica; DMO: disfunción múltiple de órganos
*Por ciento calculado con relación al total
Fuente: historias clínicas y Registro de infecciones por servicios
DISCUSIÓN
El predominio del sexo masculino (Figura 1) se asocia, según el autor, al desarrollo de juegos riesgosos durante la infancia, así como a la actividad física más dinámica en varones que en niñas; este resultado coincidió con estudios realizados por otros autores.10,11,12,13
Los grupos de edades de seis a 10 y de 11 a 18 años de edad fueron los de mayor representación en el estudio; cifras que no concuerdan con la investigación realizada en la Provincia de Granma, Cuba, en la que se encontró un predominio del grupo de edad de 10 a 14 años.14
Existen múltiples factores de riesgo (Figura 2); el autor reflexionó al respecto, porque al no existir estudios de pacientes que las padecen en el contexto actual (factor que informan otras investigaciones), se hace necesario tener en consideración los encontrados en la presente investigación en la génesis de estas infecciones. El autor coincide con resultados similares de otro estudio15 que informó un 35% de casos con comorbilidad.
Como dato adicional del presente estudio hubo un 17% de los pacientes en los que se manifestó IGPPB y que, además, no se identificaron factores de riesgo, y en otro estudio, este aspecto representó el 60,2% de los casos.15 En este sentido, el autor analizó que en muchos casos pudiera estar en relación con inmunodepresión no documentada anteriormente, así como con la dificultad para la realización de estudios de pacientes que las padecen.
La piomiositis y la fascitis necrotizante (Tabla 1), a pesar de haber constituido minoría, revisten gran importancia debido a la extensión, a la profundidad y a la propensión de producir manifestaciones sistémicas. Además, en el presente estudio, las celulitis y los abscesos fueron los más frecuentes. En cambio, un estudio uruguayo determinó que 106 pacientes requirieron hospitalización y la forma clínica de presentación más frecuente fue el impétigo (93%); sin embargo, la celulitis y el absceso cutáneo tuvieron frecuencias mucho menores (2% y 3%, respectivamente).15 A pesar de que el impétigo es la infección primaria superficial de la piel más frecuente en niños, otros autores encontraron un por ciento menor de frecuencia (42,3%) de esta enfermedad.14,16
La TAEI-H (Tabla 2) estuvo más representada en los casos en que se empleó politerapia. Se halló un total de 23 tipos de antimicrobianos utilizados (147 frecuencias), incluidos antibacterianos, antivirales y antimicóticos; de estos los más usados fueron, en orden de frecuencia, la vancomicina (23,1%), el meronem (11,5%) y el co-trimoxazol (10,8%). El autor advierte que la dificultad, en muchas ocasiones, de estudios de vigilancia microbiológicos con resultados rápidos hace que se empleen, de forma empírica inicial, terapéuticas antimicrobianas combinadas y este hecho trae consigo un incremento de resistencia.
Estudios cubanos determinaron que la cefazolina (77,2%) y la cefuroxima (41,9%) fueron los antimicrobianos más utilizados en este tipo de infecciones.14,17 Un estudio realizado en Argentina comunicó que las penicilinas fueron los antibióticos iniciales más formulados (81,7%).10
Otros investigadores utilizaron dicloxacilina, oxacilina, penicilina benzatínica, cefalexina, ciprofloxacina y clindamicina, sobre todo, en los pacientes que presentaron manifestaciones clínicas sistémicas por Staphylococcus aureus; además, utilizaron vancomicina como primera línea en las infecciones graves por SAMR (Staphylococcus aureus resistente a meticilina),3,18,19,20 lo que coincide con los resultados, según el uso de este fármaco, tanto en politerapia como en doble terapia, en la presente investigación, en la que no se pudo contrastar con estos resultados porque actualmente se carece de medios para determinar resistencia a la vancomicina en Microbiología; no obstante, es un hecho que alarma porque se hace más complejo el manejo de estos pacientes, teniendo en consideración solo la sospecha clínica.
Las complicaciones (Tabla 3) como la disfunción miocárdica, la osteomielitis y la neumonía/bronconeumonía se presentaron con un germen particular: Staphylococcus aureus meticillin resistente. El autor advierte que tanto la disfunción miocárdica, detectada en los pacientes desde los estadios de sepsis grave y que trae consecuencias potencialmente fatales en la evolución de los casos, como la osteomielitis, que lleva implícito secuelas invalidantes, constituyeron las más informadas y las que deben ser identificadas de manera precoz.
En relación con lo anterior un estudio halló,21 entre otras complicaciones, la osteomielitis (4%) y la osteoartritis (10%). Otra investigación argentina sobre SAMR-Co (comunidad) destacó que el 5,5% de los pacientes presentaron osteomielitis;10 sin embargo, en Cienfuegos, Cuba, se presentó esta complicación en un 13,3%. Además, el estudio concluyó que las infecciones graves de piel y tejidos blandos, en los últimos 11 años, han tenido un aumento sostenido, y que, de conjunto con las infecciones de huesos y articulaciones, constituyen un problema creciente de salud porque provocan sepsis y choque séptico con una incidencia significativa en los casos.22
Esta situación es similar a la del presente estudio, en el que el autor identificó la osteomielitis en un 18,9% de los pacientes, en contraste con los estudios citados anteriormente, por lo que este es un problema frecuente en el curso de la IGPPB, capaz de generar discapacidad, e incluso, la muerte.
A pesar de que la mortalidad por IGPPB no fue objetivo del presente estudio, como dato adicional es importante señalar que hubo tres fallecidos. La mortalidad varía según la modalidad: se estima en un 20 a un 40% para las fascitis necrosantes y alcanza hasta el 80% para las miositis estreptocócicas.23 En el presente estudio solo uno de los fallecidos tuvo fascitis necrosante, lo que reviste importancia por lo grave del cuadro; sin embargo, no constituyó la complicación más frecuente y se observó solamente en un paciente (1,8%).
Las complicaciones de la varicela constituyen una importante causa de hospitalización y muerte en el mundo, en las que el Staphylococcus aureus está involucrado con mayor frecuencia. Los países que utilizan la vacuna contra la varicela informan una alta efectividad en la prevención de hospitalización por complicaciones derivadas de esta enfermedad.24
Este estudio es similar al presente, en el que el autor observó un caso con varicela, el que falleció por bronconeumonía, y se determinó infección por Staphylococcus aureus en hemocultivo. Si bien no es una mortalidad elevada respecto a estudios anteriores constituye un hallazgo importante porque era un niño con antecedentes de salud; en contraste, el Esquema Nacional de vacunación cubano protege contra 13 enfermedades, pero no incluye la varicela.25
En la presente investigación el autor relacionó las formas clínicas de presentación con los estadios de la sepsis (Tabla 4). Las formas clínicas más profundas y con repercusión sistémica se relacionaron con los estadios avanzados de la sepsis; el único caso con fascitis necrosante y dos de los tres pacientes con enfermedad estafilocócica diseminada fueron admitidos en Terapia Intensiva por síndrome de disfunción multiorgánico (SDMO). Un estudio en Cienfuegos, Cuba, determinó que muchos pacientes, a pesar de ser hospitalizados con formas no avanzadas de sepsis, evolucionaron desfavorablemente y que fue elevada la incidencia de sepsis grave/choque séptico secundaria a infecciones de tejidos blandos, huesos y articulaciones. A la par, la mortalidad de las formas graves de sepsis fue de 44,4%.26
En una investigación se aplicó la escala SOFA (Sequential Organ Failure Assessment score) y se halló que el 65,59% de los casos presentó sepsis, el 3,23% choque séptico y el 3,23% fueron fallecidos.27 Otro estudio cubano, pero de Las Tunas, determinó que la incidencia del síndrome de respuesta inflamatoria sistémica fue disminuyendo a medida que avanzaba la edad y llegó a un 5,8% en el grupo de 15 a 18 años.28 Es importante destacar que la escala SOFA y la qSOFA (Quick SOFA) no son en si mismas la definición de sepsis, pero se convierten en una herramienta de identificación precoz y de elevado valor para predecir la mortalidad. Si el resultado es ≥2 la mortalidad asciende a un 10%;27,28,29,30,31 no obstante, esta escala no se utiliza actualmente en las Unidades de atención al grave en la Provincia de Villa Clara, por lo que no se pudo contrastar este dato.
En contraste, el autor del presente estudio halló que el 13,2% de los pacientes presentaron SEPE; de ellos el 1,9% en estadio de infección y el 11,3% en SRIS. Se requiere de estudios más amplios para poder estimar la incidencia de SEPE en la Provincia de Villa Clara.
CONCLUSIONES
El sexo masculino, la edad escolar, la comorbilidad y los traumas previos como factores de riesgo y la celulitis y el síndrome de la piel escaldada como formas clínicas de presentación constituyen los aspectos clínico-epidemiológicos más distintivos en las infecciones graves de piel y partes blandas. Se constató un mayor empleo de politerapia o doble terapia y se estimó el cumplimiento del protocolo inicial establecido para las infecciones de piel y partes blandas. Las formas clínicas más profundas y con compromiso sistémico de presentación como las fascitis necrosantes y la enfermedad estafilocócica sistémica se relacionan con los estadios avanzados de la sepsis.














