Meu SciELO
Serviços Personalizados
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Cubana de Cirugía
versão On-line ISSN 1561-2945
Rev Cubana Cir v.40 n.3 Ciudad de la Habana jul.-set. 2001
Hospital Clinicoquirúrgico «Hermanos Ameijeiras
Esplenectomía laparoscópica
Dr. Pedro L. Vilorio Haza,1 Dr. Ricardo Silvera García,2 Dr. José M. Díaz Calderín,3 y Dr. Domingo Pérez González4
Resumen
La esplenectomía laparoscópica (EL) ofrece las ventajas de la cirugía laparoscópica. La mejor indicación de la EL la constituyen las enfermedades hematológicas benignas. Desde octubre de 1996 hasta agosto del 2000 se intentaron realizar 22 esplenectomías por el método laparoscópico. Las indicaciones más frecuentes fueron las enfermedades hematológicas benignas: la púrpura trombocitopénica idiopática en 9 pacientes, la microesferocitosis hereditaria en 4, la anemia hemolítica autoinmune en 5, la estadiación del linfoma de Hodgkin en 2, 1 caso de tumor quístico del bazo y 1 caso de hiperesplenismo sin causa demostrada. Se analizan los resultados en estos primeros 22 casos y se describe la técnica quirúrgica. La edad promedio fue de 34,3 años, con rango de 16 a 73 años. El tiempo quirúrgico promedio fue de 147 min. Se convirtieron a cirugía abierta 4 pacientes por sangrado transoperatorio. Ocurrieron accidentes operatorios en 4 pacientes. No se presentaron complicaciones posoperatorias. El proceder se asoció con colecistectomía laparoscópica en 6 pacientes y biopsia de ganglio mesentérico con biopsia hepática en 2 pacientes. El sangrado transoperatorio promedio fue de 467 mL. La EL es una técnica reproducible y segura que brinda las ventajas de la cirugía laparoscópica (menor morbilidad y mortalidad posoperatoria), sobre todo en las enfermedades hematológicas benignas con bazo de tamaño normal o esplenomegalia no mayor de 25 cm, a pesar del efecto negativo de la curva de aprendizaje.
DeCS: ESPLENECTOMIA; BAZO/cirugía; PROCEDIMIENTOS QUIRURGICOS LAPAROSCOPICOS.
La disección y exéresis del bazo efectuada bajo control laparoscópico se ha comprobado que es factible, reproducible y segura y el análisis de las series iniciales sugieren que ofrece las ventajas de la cirugía laparoscópica. La mejor indicación de la esplenectomía laparoscópica (EL) son las enfermedades hematológicas benignas con un bazo normal o ligeramente aumentado de tamaño. El uso de la EL en enfermedades malignas es más controvertido, ya sea por la dificultad de obtener muestras ganglionares del retroperitoneo y que la pieza debe recuperarse intacta. La presencia de una esplenomegalia es una contraindicación relativa y la EL puede ser realizada en casos de esplenomegalia moderada, con bazos que no superan los 1 000 g o diámetro no superior a los 25 cm. La esplenomegalia masiva y la hipertensión portal se consideran contraindicaciones absolutas.2
Fue el propósito de este trabajo el exponer la técnica quirúrgica empleada y sus resultados iniciales con la EL.
Métodos
Desde octubre de 1996 hasta agosto del 2000 se intentó realizar la EL a 22 pacientes.
En 20 se empleó la técnica laparoscópica en posición decúbito supino y en 2 casos en posición lateral.
Los pacientes provenían del Servicio de Hematología de nuestro hospital, donde se les realizó la preparación previa al acto quirúrgico en los casos que lo requerían.
A continuación exponemos la técnica quirúrgica empleada:
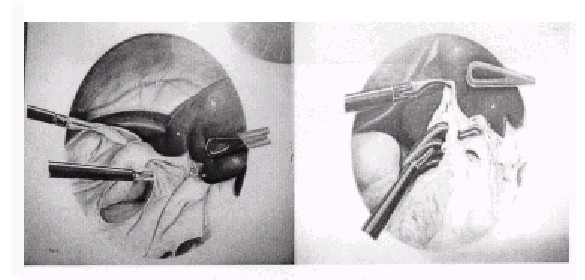
1. Con el paciente en decúbito lateral derecho, el cirujano y los ayudantes a la derecha del paciente, el primer puerto de entrada, previo neumoperitoneo con la aguja de Verress, se sitúa en un punto equidistante entre el ombligo y el reborde costal izquierdo (trocar de 10 a 11 mm), donde se introduce el videolaparoscopio; un segundo trocar de 10 a 12 mm, 2 cm por debajo del reborde costal de la línea axilar anterior, con el cual se trabajará la mano derecha del cirujano; el tercer trocar de 5 mm en un punto equidistante entre el ombligo y el apéndice xifoides para la mano izquierda del cirujano y un cuarto trocar de 10 a 11 mm subxifoide o para trabajo del ayudante. En la posición decúbito supino es similar, sólo que si el paciente es delgado el primer puerto de entrada puede ser en el nivel umbilical (fig. 1).
2. Previa revisión de la cavidad se procede a la sección del ángulo esplénico del colon (fig. 1).
Fig. 1. Colocación de los puertos de entrada y sección del ángulo esplénico del colon.
3. Sección del epiplón gastroesplénico y los vasos cortos, disección y ligadura de la arteria esplénica en el borde superior del páncreas o ligadura y sección de las ramas terminales de la arteria y vena esplénica en el nivel del hilio (fig. 2).
Fig. 2. Sección del epiplón gastroesplénico y disección y ligadura de la arteria esplénica, o disección, ligadura y sección de las ramas terminales de la arteria y vena esplénica en el nivel del hilio.
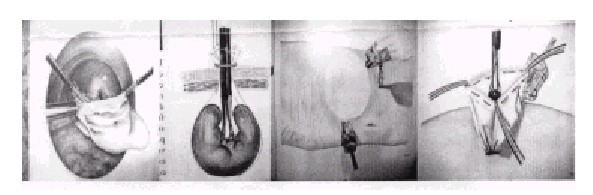
4. Sección del ligamento esplenorrenal y liberación de la cara posterior del bazo (fig. 3).
Fig. 3. Sección del ligamento esplenorrenal y cara posterior del bazo y sección del hitio esplénico con endogia o clips en casos de ligadura previa por separado de la arteria esplénica.
5. Sección del hilio esplénico con clips o endogia en los casos de ligadura previa por separado del tronco de la arteria esplénica (fig. 3).
6. Introducción de la bolsa plástica de extracción, morcelado del bazo y extracción de fragmentos y la bolsa, drenaje de la celda esplénica en sitio del trocar subcostal izquierdo (fig. 4).
Fig. 4. Introducción del bazo en la bolsa, morcelado de éste y extracción de framentos y la bolsa.
Resultados
Las indicaciones de la EL fueron la púrpura trombocitopénica idiopática (PTI) en 9 pacientes, la microesferocitosis hereditaria en 4, la anemia hemolítica autoinmune en 5, estadiación de linfoma de Hodgkin en 2, un paciente con un tumor quístico central del bazo y un paciente con un hiperesplenismo sin causa demostrada en el estudio preoperatorio, para un total de 22 pacientes.
La edad promedio fue de 34,3 años, el paciente más joven tenía 16 años y el de mayor edad 73 años. El tiempo quirúrgico promedio fue de 147 min y osciló entre 60 y 240 min.
Hubo necesidad de convertir a cirugía abierta a 4 pacientes por sangrado transoperatorio, éstos con PTI, para el 18 % de conversión. La estadía posoperatoria promedio fue de 66 horas. De los 22 pacientes 18 se operaron con un bazo de tamaño normal y 4 tenían una esplenomegalia ligera entre 15 y 20 cm.
Se realizaron procederes asociados en 8 pacientes, la colecistectomía laparoscópica en 6 y biopsia de ganglio mesentérico con biopsia hepática en 2 pacientes.
Ocurrieron accidentes quirúrgicos en 4 pacientes, los cuales fueron: apertura diafragmática que se suturó vía laparoscópica en 1 paciente y la ruptura de la bolsa de extracción y caída de fragmentos en cavidad los que fueron cuidadosamente aspirados, en 3 pacientes.
La pieza fue extraída en bolsa colectora de orina previo morcelado del bazo en su interior en 14 pacientes y en 4 a través de incisión accesoria subcostal izquierda o media supraumbilical entre 5 y 10 cm.
El sangrado transoperatorio promedio fue de 467 mL y osciló entre 50 y 1 700 mL.
No se presentaron complicaciones mayores en los 22 pacientes a los que se les realizó la EL.
Discusión
La EL se ha observado que proporciona una recuperación posoperatoria inmediata similar a la observada en la colescistecto-mía laparoscópica, menor estadía hospitalaria, menor dolor posoperatorio, más rápida incorporación del paciente a sus actividades habituales y mejor resultado estético que logran los mismos resultados que la cirugía convencional en cuanto a curación de la enfermedad que indicó la realización de la El.1 Sin embargo, la realización de la EL y sus resultados dependen del entrenamiento del cirujano en cirugía laparoscópica y están condicionados sus resultados a la llamada curva de aprendizaje.1-3
Está indicada como regla de oro en el tratamiento de las enfermedades hemato-lógicas benignas con bazos de peso no mayor de 1 000 g y/o tamaño no mayor de 25 cm.2 La EL en el tratamiento del trauma esplénico se indica en pacientes estables cuidadosamente seleccionados.3 En los casos de los tumores malignos como la estadiación del linfoma de Hodgkin y la leucemia crónica la realización de la El se ve limitada por la necesidad de tomar muestras ganglionares del retroperitoneo, de hígado en ambos lóbulos y que la pieza debe recuperarse intacta para su estudio hístico, además, la posibilidad de diseminación tumoral peritoneal como ocurre en la cirugía laparoscópica del cáncer del tubo digestivo; no obstante, cuando no exista una gran esplenomegalia, es posible mediante incisiones accesorias menores de 6 cm, realizar la extracción del bazo y eliminar los inconvenientes anteriores. También es una indicación la El en casos de esplenomegalia no tumoral con hiperesplenismo.1,2,4
La esplenomegalia masiva y la hipertensión portal constituyen una contraindicación absoluta para la EL, y limitan su uso en casos de esplenomegalia moderada con bazos de peso menor a los 1 000 g y menor de 25 cm.2 No obstante, algunos autores plantean técnicas para obviar el inconveniente de la esplenomegalia mayor, como son la embolización preoperatoria de la arteria esplénica, ligadura temprana de la arteria durante la cirugía e intervención quirúrgica asistida con la mano mediante pequeña laparotomía accesoria.5
El tiempo quirúrgico más prolongado que en la esplenectomía abierta, y el mayor sangrado transoperatorio que se muestra en los casos iniciales, son resueltos con el avance en la curva de aprendizaje de la EL y llegan incluso a tiempos promedio menores de 180 min, como en nuestra serie que fue de 147 min.1-3
La estadía posoperatoria con la EL es mucho menor que en la cirugía abierta, por un menor íleo paralítico, menor dolor, menor posibilidad de sepsis en el posoperatorio, incluso series donde su estadía es menor de 48 h para algunos pacientes, en contraste con la cirugía abierta que requiere generalmente entre 3 y 7 d de hospitalización.3,6
En cuanto a los detalles de la técnica quirúrgica de la EL, vemos cómo el abordaje en decúbito lateral proporciona una mayor facilidad para la disección y ligadura precoz de la arteria esplénica, facilita más la sección de la inserción posterior del bazo y disminuye así el sangrado transoperatorio. Sin embargo, la posición en decúbito supino con elevación del hipocondrio izquierdo, facilita una mejor exploración de la cavidad para la detección y exéresis de bazos accesorios fuera del hilio esplénico y la realización de procederes asociados como la colecistectomía.2,3,4 La ligadura proximal precoz de la arteria esplénica disminuye el sangrado transope-ratorio y permite la reducción de la masa esplénica, sobre todo en casos de esplenomegalia.2
La causa más frecuente de conversión a cirugía abierta es el sangrado transope-ratorio, sobre todo en casos de PTI y trombocitopenia asociada al SIDA, lo que es superado con el avance de la curva de aprendizaje y la adecuada preparación de estos enfermos con el uso de IgG en el preoperatorio, que permite normalizar preoperatoriamente el conteo de plaquetas. Este índice oscila en la mayor parte de las series entre el 9 al 25 %.1,2,6 Las pérdidas sanguíneas son mayores al comienzo y disminuyen con el avance de la curva de aprendizaje de la EL, incluso hasta valores promedios menores de 500 mL.3,7
Una de las limitantes atribuidas a la EL es la localización y exéresis de bazos accesorios, sobre todo fuera del hilio esplénico; no obstante, se reporta por diferentes autores el hallazgo y exéresis de éstos entre el 4 y el 30 %.1,2,7-11
A continuación observamos en la tabla cómo nuestros resultados son aceptables comparado con las diferentes series estudiadas.
En conclusión podemos decir que la EL es una técnica reproducible y segura que brinda las ventajas de la cirugía laparoscópica (menor morbilidad y mortalidad posoperatoria), sobre todo en las enfermedades hematológicas benignas con bazo de tamaño normal o esplenomegalia no mayor de 25 cm. Su desventaja está en la necesidad de poseer un entrenamiento y experiencia en cirugía laparoscópica y el efecto negativo de la curva de aprendizaje.
Tabla. Resultados de la esplenectomía laparoscópica en series de más de 16 casos incluyendo la nuestra
| No. de | Conversión | Tiempo | Morbilidad | Mortalidad | Bazos | |||
| Autor | Año | casos | % | operatorio | % | % | accesorios | Estadía (días) |
| Phillips | 1994 | 16 | 19 | 157 | 25 | - | ¿ | 5 |
| Cadiere | 1994 | 17 | 12 | 212 | 12 | - | 12 % | 3 |
| Yee | 1995 | 25 | 16 | 210 | 8 | 4 | 4 % | 5 |
| Zornig | 1995 | 27 | 19 | 170 | - | - | ¿ | 4,4 |
| Gigot | 1995 | 50 | 10 | 203 | 22 | 2 | 14 % | 5,4 |
| Delaitre | 1995 | 19 | 16 | 182 | 10 | - | 10 % | 4,3 |
| Rhodes | 1995 | 24 | 8 | 120 | 8 | 4 | ¿ | 3 |
| Poulin | 1995 | 23 | 9 | 205 | 20 | - | 30 % | 3,9 |
| Miles | 1996 | 25 | 8 | 137 | 12 | - | 0 % | 3-6 |
| Flowers | 1996 | 43 | 19 | 130 | 12 | 5 | 9 % | 2,7 |
| Terresu | 1996 | 17 | 6 | 160 | 6 | - | ¿ | 4 |
| Trias/ /Targorana | 1996 | 46 | 6,5 | 157 | 18 | - | 11 % | 4,4 |
| Hospital Hnos. Ameijeiras | 2000 | 22 | 18 | 147 | 0 | 0 | 2 (9 %) | 2,7 |
Summary
The laparoscopic splenectomy (LS) offers the advantages of the laparoscopic surgery. The best indication of LS are the bening hematological diseases. 22 splenectomies were performed by the laparoscopic method from October, 1996, to August, 2000. The most frequent indications were the bening hematological diseases: idiopathic thrombocytopenic purpura in 9 patients, hereditary microspherocytosis in 4, autoimmune hemolitic anaemia in 5, Hodgkin lymphoma staging in 2, 1 case of cystic spleen tumor and 1 case of hypersplenism of undemonstrated cause. The results obtained in these first 22 cases are analyzed and the surgical technique is described. The average age was 34.3 years old with a range from 16 to 73 years old. The average surgical time was 147 min. Open surgery was performed in 4 patients due to postoperative bleeding. Surgical accidents occurred in 4 patients. No postoperative complications were reported. The procedure was associated with laparoscopic cholecystectomy in 6 patients and with biopsy of mesenteric ganglion with liver biopsy in 2 patients. The average transoperative bleeding was 467 mL. The LS is a reproducible and safe technique having the advantages of laparoscopic surgery (lower morbidity and postoperative mortality), mainly in the bening hematologic diseases with spleen of normal size or splenomegaly not exceeding 25 cm, in spite of the negative effect of the learning curve.
Subject headings: SPLENECTOMY; SPLEEN/surgery; SURGICAL PROCEDURES, LAPAROSCOPY.
Referencias bibliográficas
- Trias M, Targorana EM, Espert JJ, Balagué C. Laparoscopic surgery for splenic disorders. Surg Endosc 1998;12:66-72.
- Trias M, Targorana EM. Esplenectomía Laparoscópica: Abordaje lateral. Técnicas Laparoscópicas. Ethicon. Endo-Cirugía. 1996.
- Rege RV, Merriam LT. Laparoscopic splenectomy. Surg Clin North Am 1996;76(3).
- Surgical staging in Hodgkins Disease: The role of laparoscopic splenectomy [Letters to the Editor]. Eur J Haematol 1996;57:114-6.
- Vinatea de Cárdenas J, Villanueva Alegre L, Aguiar Vaceari F. Hirakata Nakayaman C. Esplenectomía laparoscópica. Cirugía laparoscópica y toracoscópica. México DF: Mc Graw-Hill, Interamericana, 1997;39:254-63.
- Friedman RL, Fallas MJ, Carroll BJ, Hiatt R, Phillips EH. Laparoscopic splenectomy for ITP. Surg Endos 1996;10:991-5.
- Hashizume M, Sugimachi K, Kitano S, et al. Laparoscopic Splenectomy. Am J Surg 1994;167:611-4.
- Rudowski W. Accesory spleens: clinical significance whit particular reference to the recurrence of idiophatic trombocytopenic purpura. World J Surg 1985;9:422-30.
- Poulin E, Thibault C, Mamazza J. Laparoscopic splenectomy. Surg Endosc 1995;9:172-7.
- Yee LF, Carvajal SH, Lorimier AL, Mulvihill SJ. Laparoscopic splenectomy. The initial experience at VCSF. Arch Surg 1995;130:874-9.
- Cadiere GB, Verroken R, Himpens J, Bruyns J, Efira M, De Witt S. Operative strategy in laparoscopic splenectomy. J Am Coll Sur 1994;179:668-72.
Recibido: 31 de octubre del 2000. Aprobado: 23 de noviembre del 2000.
Dr. Pedro L. Vilorio Haza. Calle E, No. 508 entre 21 y 23, El Vedado, municipio Plaza de la Revolución, Ciudad de La Habana, Cuba.