Introducción
En diciembre de 2019 se describe en Wuhan, provincia de Hubei, China, una neumonía de causa viral atribuida a un nuevo coronavirus. El patógeno fue denominado inicialmente 2019-nCoV, y considerado el séptimo miembro de la familia de coronavirus que afecta a los seres humanos.1 Posteriormente fue denominado síndrome respiratorio agudo severo por coronavirus 2 (SARS-CoV-2) y COVID-19 (Coronavirus disease 2019) a la enfermedad causada por este.2,3
La COVID-19, devenida una pandemia de escala global, puede presentarse de forma asintomática o con tos, fiebre, fatiga, disnea, náusea, vómito, diarrea, pérdida o disminución del gusto y del olfato, conjuntivitis.4,5,6 La mayoría de los casos evolucionan favorablemente pero pueden presentarse complicaciones, como neumonía, distrés respiratorio, shock séptico, arritmias cardiacas y muerte, sobre todo en ancianos y pacientes con comorbilidades.7
El SARS-CoV-2 se transmite por vía respiratoria por pequeñas gotas de secreciones que se generan al hablar, toser o estornudar, tanto de pacientes sintomáticos como asintomáticos. Además, a través de aerosoles consistentes en microgotas menores de 5 µm, donde el virus puede mantenerse viable aproximadamente por un periodo de tres horas. También mediante superficies donde se deposita el virus, sobre todo en manos y objetos inanimados, y el contacto ulterior con las mucosas oral, nasal y conjuntival.8
El enfrentamiento a la pandemia de COVID-19 ha constituido un reto para los sistemas de salud a nivel mundial. Tanto en Cuba, como en la mayoría de los países, ha sido preciso el reordenamiento de recursos humanos y materiales para el enfrentamiento efectivo a la enfermedad, y mantener servicios básicos para atender otros problemas de salud de la población. El personal sanitario ha tenido que continuar su trabajo adaptado a las particularidades que las nuevas condiciones epidemiológicas exigen.9,10
La oftalmología es una de las especialidades cuyo personal presenta mayor riesgo de contraer la enfermedad. Al inicio de la pandemia en China los oftalmólogos se encontraron entre los profesionales con mayor mortalidad.11) Es conocido el caso del Dr Li Wenliang, oftalmólogo en el Wuhan Central Hospital, uno de los primeros en alertar acerca de la COVID-19 y una de las primeras víctimas fatales.12,13
La principal razón de este riesgo radica en que el examen oftalmológico requiere de proximidad física, por ejemplo, en procedimientos comunes como la oftalmoscopía directa y el examen con lámpara de hendidura.14 Otros requieren contacto con la conjuntiva, lágrimas y la generación de aerosoles,15 en este último caso se encuentra la tonometría de aire.16 El SARS-CoV-2 puede encontrarse en el exudado conjuntival así como en lágrimas de pacientes positivos a la enfermedad.17,18 A solo dos meses de describirse la enfermedad en Wuhan, en una correspondencia publicada en la revista The Lancet, se sugería no ignorar la transmisión a través de la superficie ocular.19
Los pacientes con COVID-19 se pueden presentar en consulta por manifestaciones oftalmológicas. La enfermedad puede cursar con conjuntivitis vírica, bien como primera manifestación, como expresión clínica única o en combinación con otros síntomas.6 En una serie de 301 casos de COVID-19 se encontró una prevalencia de 11,6 % de conjuntivitis.20
Por otra parte, las consultas de Oftalmología se caracterizan por un número elevado de pacientes, donde predominan los adultos mayores con otras comorbilidades.15 Existe reporte de un brote de la enfermedad en un departamento oftalmológico en Noruega, inhabilitándose todas las cirugías de retina, así como más de cien inyecciones intravítreas diarias.21
Ante estos hechos, cobra vital importancia la percepción individual de riesgo en el personal de Oftalmología para evitar el contagio por el virus, sobre todo durante la realización de los procedimientos propios de la especialidad.12
Hasta el presente, los estudios encontrados en la bibliografía respecto a la percepción de riesgo de infección por COVID-19 en profesionales del ramo se centran en temas generales como exposición a la enfermedad, uso de los equipos de protección personal, nivel de confianza de no infectarse al atender un paciente, uso de la telemedicina y cambios en la práctica de la especialidad con la pandemia.12,22,23 Por esta razón, el objetivo de este estudio fue determinar la percepción del nivel de riesgo de infección por COVID-19 en la realización de procedimientos oftalmológicos.
Métodos
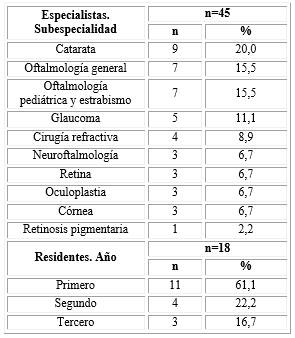
El estudio incluyó 70 participantes en las categorías de médicos especialistas y residentes de Oftalmología, y optometristas de la provincia de Holguín, Cuba. A estos se le aplicó un cuestionario para determinar el nivel de percepción de riesgo de infección por COVID-19, en cuanto a la realización de procedimientos oftalmológicos específicos.
Se confeccionó un instrumento de 26 ítems cada uno de los cuales corresponde a un determinado procedimiento oftalmológico. A los optometristas solo se les incluyó 10 de estos procedimientos. Se le solicitó a los participantes seleccionar el nivel de riesgo de infección por COVID-19 en cada uno de los procedimientos de acuerdo con una escala de Likert,24 con gradación de “muy bajo riesgo”, “bajo riesgo”, “riesgo moderado”, “alto riesgo” y “muy alto riesgo”. A cada uno se le otorgó un valor que va desde 1 para “muy bajo riesgo” hasta 5 en el caso “muy alto riesgo”.
El cuestionario fue sometido inicialmente a juicio de expertos. Para verificar el grado de comprensión y claridad en la formulación de los ítems se aplicó a seis oftalmólogos que no participaron del estudio final. Se realizó una prueba de consistencia interna con alfa de Cronbach de 98,4 %.
El cuestionario se aplicó directamente en formato impreso y a través de la red social WhatsApp. Los sujetos no recibieron ningún incentivo económico por su participación. El proceso de aplicación se realizó entre los días primero de junio y primero de julio de 2021.
La información se procesó en el programa Statistical Package for the Social Sciences (SPSS versión 22,0 para Windows; IBM Corp, Armonk, NY, USA). Los datos se describen a través de medidas de tendencia central y de dispersión para variables numéricas, y a través de las frecuencias absolutas y relativas para variables categóricas.
Para comparar el promedio de las evaluaciones con el valor medio de la escala de Likert utilizada (3 puntos) se utilizó la prueba de t para una muestra. En el análisis de la relación de las evaluaciones con las variables independientes se utilizó la correlación de Pearson (edad y tiempo vinculado a la Oftalmología), la prueba de t para muestras independientes (sexo) y la correlación de Spearman (categoría asistencial). Para la comparación de la evaluación entre los procedimientos se utilizó la prueba estadística U de Mann-Whitney, ya que las distribuciones resultaron diferentes a la normal (según la prueba de Kolmogorov-Smirnov). Los resultados se expresan con intervalo de confianza (IC) de 95 %.
Para su participación se solicitó a cada sujeto su consentimiento informado. El estudio se adhirió a los principios de la declaración de Helsinski.
Resultados
La edad promedio de los participantes fue de 40,5 años (IC 95 %: 37,9-43,1 años) y predominó el sexo femenino (75,7 %). El tiempo promedio vinculado a la Oftalmología fue de 13,0 años (IC 95 %: 10,4-15,6).
Se encuestaron 45 especialistas (64,3 %), 18 residentes (25,7 %) y 7 optometristas (10,0 %). En atención secundaria trabajan 63 (90,0 %) y en atención primaria 7 (10,0 %) (tabla).
La evaluación promedio del riesgo de infección por COVID-19 que los encuestados (en una escala Likert del 1 al 5) atribuyeron a los procedimientos oftalmológicos fue de 3,63 (IC 95 %: 3,49-3,76), significativamente superior al valor medio de la escala (3 puntos) con p<0,0001.
No se encontró relación significativa entre la edad y la evaluación atribuida a los procedimientos oftalmológicos (p=0,80) ni entre esta última y el tiempo vinculado a la Oftalmología (p=0,98). Tampoco se encontraron diferencias significativas en la evaluación obtenida según sexo (p=0,24) ni según la categoría asistencial (p=0,08).
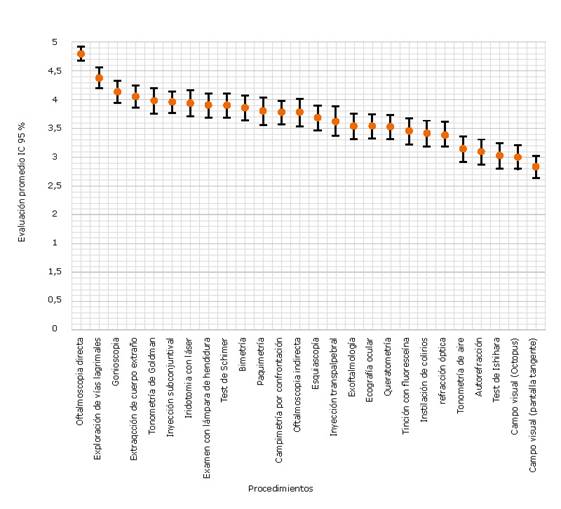
En la figura 1 se muestra la evaluación promedio (±IC 95 %) de cada uno de los procedimientos oftalmológicos y se representa gráficamente el nivel significación estadística (p) para cada comparación entre dos procedimientos dados. En color azul se representan las comparaciones en las que no se encontraron diferencias significativas (p>0,05) y en la escala de color rosado se muestran las comparaciones con diferencias significativas (p<0,05; p<0,01; y p<0,001).
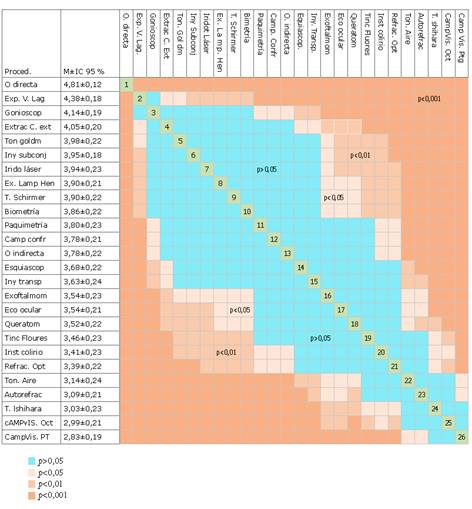
Fig 1 Evaluación del riesgo de infección por COVID-19. Puntación media (M) ± intervalo de confianza (IC) del 95 %.
En la figura 2 se representa gráficamente la evaluación promedio de los procedimientos oftalmológicos y se incluye el IC 95 %.
Discusión
Los resultados revelan que el personal de Oftalmología considera mayoritariamente a los procedimientos oftalmológicos como de alto riesgo de infección por COVID-19, independientemente de la edad, sexo, tiempo vinculado a la Oftalmología o categoría asistencial.
Esta percepción está en consonancia con las medidas adoptadas globalmente en los servicios de Oftalmología para evitar la propagación de la enfermedad y disminuir el riesgo de contagio, tanto del personal como de los pacientes. Existen numerosos artículos publicados acerca del tema, que se enfocan en medidas administrativas, de control ambiental, y uso de medios de protección personal.13
Entre las medidas administrativas se encuentran la pesquisa de síntomas respiratorios, reducción de la consulta externa, reprogramación de procedimientos electivos, mantenimiento de los servicios de urgencia, uso de la telemedicina, y establecimiento de protocolos de bioseguridad y del flujograma de atención a pacientes.13,15,25,26
El control ambiental se basa en el aumento de la ventilación en las áreas de consulta, uso de láminas protectoras plásticas en las lámparas de hendidura; desinfección rigurosa de todos los equipos, en especial los que requieren de contacto del paciente como transductores de ultrasonido, lentes para fotocoagulación, tonómetros de contacto; y desinfección de superficies comunes. El uso de los medios de protección personal consiste en el uso de mascarillas, gafas, protectores faciales, guantes y sobrebata.13,15,25,26
Los procedimientos oftalmológicos considerados como de mayor riesgo, fueron aquellos que conllevan una mayor cercanía con el paciente o contacto con la superficie ocular y las lágrimas.
La oftalmoscopía directa aparece en primer lugar con diferencias significativas respecto al resto de los procedimientos (p<0,001). Su realización implica una cercanía extrema con las vías respiratorias altas de los pacientes, así como con la superficie ocular. Este hecho ha sido señalado por varios autores, indicando que su realización coloca al oftalmólogo en una posición de alto riesgo de contraer el virus.13,14,23,25,27 Incluso ya en 2006, durante la epidemia de SARS, se advertía el peligro que presuponía la realización de este procedimiento.28
La exploración de vías lagrimales se concibe como el segundo procedimiento de mayor riesgo, aunque sin diferencias significativas con la gonioscopía (p=0,07), pero sí con el resto (p<0,05).La razón de este resultado podría obedecer a la percepción de que el SARS-CoV-2 está presente en las lágrimas y que se puede transmitir por esta vía. Jammal y otros23 reportaron que 79.5 % de un serie de 197 oftalmólogos consideraba que el virus podía presentarse en las lágrimas. Actualmente, varios estudios apoyan este hecho.18,29,30,31
A partir del tercer puesto no se puede establecer una única gradación en cuanto al nivel de riesgo, dado que en las comparaciones entre el resto de los procedimientos existen diferentes resultados para la significación estadística (p). En su lugar se analiza la ubicación de algunos procedimientos de forma independiente y se realizan comparaciones entre los que se utilizan para fines similares.
El examen con lámpara de hendidura se sitúa junto a otros procedimientos en tercer puesto (dado que no hay diferencias significativas entre ellos), menos riesgoso que la oftalmoscopía directa (p<0,001) y la exploración de vías lagrimales (p<0,01), pero de mayor riesgo que los últimos 11 procedimientos (p<0,05). Este examen se menciona en varios artículos, junto a la oftalmoscopía directa, en cuanto al riesgo que implica dada la cercanía al paciente.13,14,22,23,25,27 No obstante, la instalación de láminas protectoras en estos equipos parece incrementar la seguridad que los oftalmólogos perciben al examinar un paciente.12,13,15,23,25
Los encuestados consideraron la tonometría de Goldmann de mayor riesgo que la tonometría de aire (p<0,001). Este resultado contradice las recomendaciones de varios autores de suspender la realización de la tonometría de aire en áreas con brotes de COVID-19 y utilizar en su lugar métodos de contacto.13,14,26,27) Ha sido documentado que la tonometría de aire conlleva a la formación de microaerosoles, al causar una disrupción de la película lagrimal,16,32 y por tanto a la transmisión del SARS-CoV-2.
El hecho de que la tonometría de aire se considere menos riesgoso para infectarse por COVID-19, incluso que otros 18 procedimientos (p<0,05), evidencia que no existe percepción del riesgo que implica.
Entre la biometría y la paquimetría no se encontraron diferencias significativas (p=0,41). La biometría se consideró más riesgosa que la queratometría (p=0,02) lo que parece obedecer al contacto que se requiere con la superficie ocular en la primera.
La trascendencia que la cercanía presupone a la hora de percibir el riesgo se evidencia en la superioridad de la campimetría de confrontación frente a la realización del campo visual (Octopus y a través de pantalla tangente) (p<0,001); la esquiascopía frente a la autorefracción (p<0,001); y la oftamoscopía directa frente a la indirecta (p<0,001).
La inyección subconjuntival podría significar un mayor riesgo que la transpalpebral, pero en los resultados no se encontró diferencias significativas (p=0,08).
Los procedimientos considerados de menor riesgo, y no superiores a otro fueron el test de Ishihara, campo visual Octopus (ambos inferiores a 21 procedimientos con diferencias significativas), y campo visual a través de pantalla tangente (inferior a 23 procedimientos con diferencias significativas). Este hecho parece responder a la ausencia de contacto directo con el paciente y a la posibilidad de mantener cierto distanciamiento.
Los procedimientos oftalmológicos de forma general son considerados de alto riesgo de infección por COVID−19. Los que requieren de mayor cercanía, contacto con la superficie ocular y las lágrimas son los considerados de mayor riesgo. La oftalmoscopia directa es el procedimiento considerado como más riesgoso. No existe una adecuada percepción del riesgo que implica la tonometría de aire, obviándose los aerosoles que genera. Se consideran menos riesgosos los procedimientos que evitan el contacto directo y permiten mantener el distanciamiento.