Introdução
A cirurgia ambulatorial é um exemplo de inovação tecnológica no processo, por meio da qual se consegue que em determinadas intervenções cirúrgicas em pacientes selecionados, e independente do tipo de anestesia utilizada, eles possam ir ao hospital no dia da intervenção agendada e após um período de curta recuperação, ter alta hospitalar nas primeiras horas de pós-operatório; o paciente retorna para casa no mesmo dia em que a intervenção foi realizada após vigilância direta e repetida até que os critérios de alta aceitos sejam atendidos. 1
Em 1919, o anestesiologista e um dos fundadores da Academia Americana de Anestesiologia, Ralph M. Walters inaugurou sua clínica ambulatorial de anestesia na cidade de Xionflowa, clínica reconhecida como protocolo padrão para cirurgia ambulatorial. Esta clínica não tinha ligação hospitalar e realizava pequenas cirurgias estomatológicas. 1
Na Europa, esse modelo de atendimento cirúrgico ambulatorial teve um forte desenvolvimento nos últimos anos. Nos Estados Unidos, estimou-se em 2017 que, de um total de 22,5 milhões de procedimentos cirúrgicos ambulatoriais, apenas 2% necessitaram de internação hospitalar; o aumento significativo de pacientes que utilizaram essa modalidade cirúrgica se deve não apenas à melhora dos procedimentos anestésicos, mas também à disseminação da cirurgia minimamente invasiva, com melhor controle da dor e encaminhamento imediato, caso os critérios de alta sejam atendidos. Na América Latina, o desenvolvimento da cirurgia ambulatorial tem sido mais lento. 2
A escolha da técnica anestésica ideal é aquela que proporciona alta segurança ao paciente, adequado relaxamento muscular, analgesia pós-operatória e rápida recuperação ao final da intervenção, por isso prefere-se o uso de anestésicos de curta duração. 3
Uma vez selecionado o paciente pelos grupos cirúrgicos, é realizada uma avaliação anestésica, que visa estabelecer a condição física do paciente e garantir o risco anestésico cirúrgico, cardiovascular e tromboembólico, com especial ênfase na avaliação da via aérea, ou em qualquer condição que impeça o tratamento ambulatorial. Com o desenvolvimento de novas técnicas cirúrgicas e medicamentos de eliminação rápida, os critérios de seleção de pacientes foram ampliados para incluir pacientes com comorbidades estáveis. 4
Os relatos de comorbidades associadas ao risco aumentado em pacientes ambulatoriais adultos são hipertensão, doença arterial coronariana, cirrose hepática, cirurgia cardíaca, asma, doença pulmonar obstrutiva crônica, obesidade, apneia do sono, tabagismo e refluxo. Otimizar as comorbidades antes da cirurgia é um passo inicial crucial para minimizar o risco. 4
Além do conhecimento prévio sobre condições graves que podem complicar a cirurgia, é importante que o anestesista tenha algumas informações pessoais sobre o paciente, que lhe permitam determinar quais situações ou processos podem aumentar o risco da anestesia, tais como: história de reação anafilática, alergias alimentares ou medicamentosas, consumo frequente de bebidas alcoólicas, uso de drogas, hábito de fumar, apneia do sono e obesidade.5
O risco de complicações está significativamente correlacionado com a duração da anestesia, que é consistente em uma ampla gama de procedimentos e especialidades relacionadas à cirurgia e é independente da maioria das outras variáveis cirúrgicas.5
As complicações da anestesia se manifestam de diferentes maneiras durante o período perioperatório e podem variar de relativamente pequenas a risco de vida para os pacientes submetidos à cirurgia. Consequentemente, os desconfortos que ocorrem em muitos deles após uma operação realizada sob anestesia geral incluem: náuseas e vômitos, dor de garganta se precisarem de respiração assistida, dor e inchaço ao redor da incisão, inquietação e insônia, sede, constipação e flatulência. A consciência é muito rara, mas é uma complicação potencialmente devastadora da anestesia.5
Morbidades menores como náuseas e vômitos, dor de garganta e cefaleia no pós-operatório podem ter impacto significativo na recuperação da anestesia, com diminuição da função e retorno mais lento às atividades diárias normais após a alta. 5
O objetivo deste estudo foi descrever as complicações intra e pós-operatórias de acordo com o tipo de anestesia em cirurgia ambulatorial em pacientes atendidos na Clínica Meditex.
Métodos
Foi realizado um estudo observacional, descritivo, transversal na Clínica Meditex, na cidade de Luanda, Angola, no período de outubro de 2020 a outubro de 2021.
A população do estudo foi composta por 95 pacientes maiores de 18 anos a quem foi feito à cirurgia ambulatorial com duração inferior a 90 minutos.
Os critérios de inclusão foram: pacientes com consentimento para cirurgia ambulatorial; pacientes com estado fisiológico I e II de acordo com a classificação da American Association of Anesthesiology. 6
Critérios de exclusão: pacientes com probabilidade de sangramento e hemotransfusão; pacientes que referem uso crônico de medicamentos que podem interagir com os agentes anestésicos;pacientes com obesidade mórbida, para os quais foi utilizado o índice de massa corporal (IMC) e determinado quando o resultado foi superior a 40 kg/m².7
As variáveis foram: idade, sexo, tipos de anestesia; pressão arterial; frequência cardíaca; saturação periférica de oxigênio; complicações intraoperatórias; complicações pós-operatórias.
Idade: foi considerada de acordo com os anos completos.
Sexo: determinado de acordo com o sexo biológico.
Tipo de anestesia: de acordo com o tipo de anestesia aplicada, foi classificada em: geral orotraqueal, raquianestesia, peridural, combinada.
Complicações intraoperatórias: hipertensão arterial, hipotensão arterial, taquicardia e bradicardia.
Complicações pós-operatórias: náuseas, vômitos, hipotensão arterial, bradicardia e cefaleia de escape.
A coleta de informações foi realizada na história clínica; após a anamnese e o exame físico serem aplicados na consulta pré-anestésica, esta foi a principal fonte de informações. Uma vez selecionados os pacientes para a cirurgia e determinado o tipo de anestesia na consulta pré-anestésica, foi assinado o termo de consentimento livre e esclarecido. Em seguida, no dia da intervenção, foram encaminhados para a sala de cirurgia. A pressão arterial basal foi medida com esfigmomanômetro de mercúrio no braço direito e a frequência cardíaca na artéria radial ao nível do punho, em seguida foi colocado um acesso venoso periférico, 10 ml / kg de solução salina fisiológica foi infundida a 0,9%. A saturação periférica de oxigênio foi medida por oximetria de pulso. Esses parâmetros foram monitorados durante todo o procedimento cirúrgico.
Após o término da intervenção, os pacientes foram transferidos para a sala de recuperação, onde o monitoramento continuou e receberam alta em 24 horas ou menos.
A integridade dos dados obtidos no estudo foi realizada de acordo com os princípios éticos para pesquisa médica em humanos estabelecidos na Declaração de Helsinque, conforme alterada pela 52ª Assembleia Geral em Edimburgo, Escócia, outubro de 2000.
As informações foram processadas no sistema estatístico SPSS-11.5.1. Foram utilizados métodos de estatística descritiva, distribuição de frequências absolutas e relativas. As medidas de tendência central e dispersão da idade, avaliadas pelo seu total e por sexo; valores médios e dispersão de vários dos principais valores do estado hemodinâmico.Os resultados obtidos foram apresentados em tabelas.
Resultados
A tabela 1 observou-se que o sexo masculino predominou com 58 pacientes, enquanto apenas 37 eram do sexo feminino. A média geral de idade da série foi de 41,2 anos e a dispersão de 12,7 anos, um pouco maior nos homens aos 42,0 anos e 12,8 anos, respectivamente, quando comparados aos valores das mulheres (40,1 anos e 12,6 anos, nessa ordem).
Tabela 1 Pacientes de acordo com a média de idade e sexo.
| Sexo | N | Idade | |||
|---|---|---|---|---|---|
| Metade | Desviotíp. | Mínimo | Máximo | ||
| Masculino | 58 | 42,0 | 12,8 | 19 | 70 |
| Feminino | 37 | 40,1 | 12,6 | 19 | 65 |
| Total | 95 | 41,2 | 12,7 | 19 | 70 |
A tabela 2 observa-se que a pressão arterial máxima apresentou média de 120,7 mmHg com desvio médio dos dados de 12,2 mmHg e valores extremos entre 100 e 160 mmHg, enquanto a mínima apresentou média de 76,4 mmHg com desvio dos dados com em relação à sua média de 9,0 mmHg e valores extremos de 60 e 100 mmHg.
A frequência cardíaca média foi de 78,0 com um desvio padrão de 9,9 batimentos por minuto. Os valores extremos variaram de bradicardia (58 batimentos por minuto) a taquicardia (115 batimentos por minuto).
A saturação de oxigênio manteve-se elevada com média de 99,6% e pouco desvio dos dados em relação à sua média de 0,7%, em grande parte condicionada pelo fato de que os dados mínimos nunca caíram abaixo de 97%.
Tabela 2 Valores hemodinâmicos dos pacientes do estudo.
| Hemodinâmica | Metade | Desviotíp. | Mínimo | Máximo |
|---|---|---|---|---|
| Pressão sanguínea máxima | 120,7 | 12,2 | 100 | 160 |
| Pressão sanguínea baixa | 76,4 | 9,0 | 60 | 100 |
| Frequência cardíaca | 78,0 | 9,9 | 58 | 115 |
| Saturação de oxigênio | 99,6 | 0,7 | 97 | 100 |
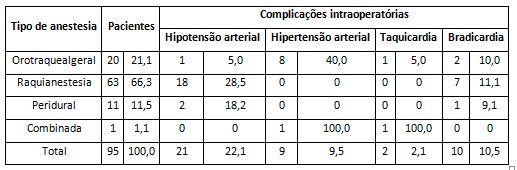
A Tabela 3 mostra as complicações intraoperatórias de acordo com o tipo de anestesia aplicada, onde se constatou que a mais utilizada foi a raquianestesia (66,31%), onde 28,57% apresentaram hipotensão arterial como complicação, assim como 18,18% dos pacientes quem recebeu a epidural, 40,00% dos que receberam o tipo de anestesia geral orotraqueal manifestaram hipertensão arterial.
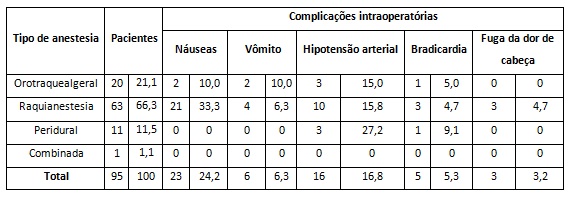
A náusea foi uma das complicações que mais ocorreram em 23 pacientes relatados, dos quais 33,33 % receberam raquianestesia; com esse tipo de anestesia, hipotensão arterial é relatada em 10 pacientes, enquanto bradicardia foi relatada em 4,76% dos pacientes com esse tipo de anestesia. (Tabela 4)
Discussão
Os procedimentos cirúrgicos realizados em regime ambulatorial têm aumentado significativamente nos últimos anos. O maior custo econômico dos procedimentos realizados com internação hospitalar, a escassez de leitos hospitalares atuais e a melhora na qualidade percebida pelos pacientes e sua recuperação pós-operatória mais rápida talvez sejam os principais motivos que justificam esse aumento das cirurgias ambulatoriais. 8
Neste estudo, a maioria dos pacientes era do sexo masculino e a idade foi de 41,2 anos. Na pesquisa de Fernández Sanromán, et al.8 a média de idade foi de 35 anos.
Echemendía-Acosta, et al.3 relatam que em seu estudo o sexo feminino prevaleceu entre 13 e 15 anos. Simonsen, et al.9 relatam que a média de idade foi de 71,4 anos. Fernández Sanromán, et al.8 referem que a idade média foi de 70 anos.
Hoje é possível realizar procedimentos cirúrgicos ambulatoriais em pessoas com condições clínicas, como isquemia miocárdica, arritmias, hipertensão arterial, distúrbios da coagulação, doenças pulmonares e diabetes mellitus, que antes eram impensáveis, etc. Melhorar a segurança e eficácia em todos os procedimentos anestésicos para cirurgia é uma prioridade, cirurgiões, pacientes, familiares e a mídia têm sua própria responsabilidade pela segurança do paciente. 10
Os resultados desta investigação mostram que a pressão arterial máxima apresentou média de 120,7 mmHg, a freqüência cardíaca média foi de 78,0 e a saturação de oxigênio permaneceu elevada.
Wasserzug, et al.11 relatam que os níveis de saturação periférica de oxigênio permaneceram intactos. Peñafiel Vicuña12 menciona que em seu estudo não foram observadas diferenças estatisticamente significativas entre os valores da frequência cardíaca e da pressão arterial, valores de p> 0,05.
A monitorização hemodinâmica na sala de cirurgia ainda é muitas vezes limitada à monitorização da frequência cardíaca e da pressão arterial, sem qualquer avaliação da dependência da pré-carga e/ou débito cardíaco. No entanto, uma estratégia individual de otimização hemodinâmica permite reduzir a morbimortalidade pós-operatória, o tempo de internação e o custo do atendimento. Nos últimos anos, surgiram novas técnicas para monitorar a pressão arterial, a dependência da pré-carga e o débito cardíaco, mais fáceis de aplicar e menos invasivas para os pacientes. 13
A anestesia mais utilizada foi a raquianestesia, onde a hipotensão arterial se apresentou como uma complicação, e aqueles que receberam o tipo de anestesia geral orotraqueal manifestaram hipertensão arterial.
A hipertensão arterial é a intercorrência mais comum em pacientes encaminhados ao serviço de cirurgia. O objetivo do atendimento a esses pacientes é preservar seu prognóstico funcional para não comprometer sua expectativa de vida. As alterações pressóricas per e pós-operatórias que os pacientes hipertensos submetidos à cirurgia podem sofrer têm efeitos deletérios claramente estabelecidos que podem afetar o potencial das células miocárdicas, cerebrais e renais. É necessário controlar as três fases, pré, per e pós-operatório para limitar o risco cirúrgico.
A hipertensão é um grande desafio à saúde que afeta milhões de pessoas em todo o mundo hoje e é um importante fator de risco para doenças cardiovasculares. 14,15
Fernández Sanromán, et al.8 citam que apenas 66 pacientes (3,6%) apresentaram algum tipo de complicação, sendo a mais frequente hipotensão arterial em 20 casos e hipertensão arterial em 7 pacientes; a maioria dos pacientes foi operada sob anestesia geral (70%).
Por outro lado, Echemendía-Acosta, et al.3 relatam que as complicações mais frequentes em suas pesquisas foram laringoespasmo, parada cardiorrespiratória mais grave e edema agudo de pulmão.
A anestesia peridural sempre acarreta um bloqueio simpático, de acordo com sua extensão e a velocidade de seu aparecimento, assim como a magnitude da queda da pressão arterial. Com a anestesia geral, o tônus simpático diminui, de modo que a combinação das duas técnicas modifica profundamente o sistema nervoso autônomo.
A náusea foi uma das complicações que mais ocorreram no pós-operatório, sendo relatados também hipotensão arterial, bradicardia e vômitos.
Wang, et al.16 relatam episódios maiores de bradicardia (3,6% vs 21,8%; RR = 0,26l; IC 95%, 0,07-0,73; P = 0,004). Fernández Sanromán, et al.8 mostram em seu estudo que 452 pacientes (33%) apresentaram alguma complicação, sendo dor pós-operatória (em 100% dos pacientes, que responderam em todos os casos ao tratamento analgésico de resgate), náusea em 11,7%, arterial hipertensão em 3,1% e ansiedade em 2,87% dos casos.
No estudo de Álvarez Hurtado, et al.17 a incidência de náuseas e vômitos pós-operatórios foi de 15,9%.
As complicações intraoperatórias e principalmente pós-operatórias têm grande significado social e humano, pois muitas de suas consequências não são mensuráveis ou economicamente avaliáveis, como o grau de sofrimento, desconforto, preocupação que causam, tanto ao paciente quanto à família, incluindo trabalho ou escola absenteísmo e os possíveis efeitos subsequentes, entre outros, que representem valores intangíveis ou indiretos.
Náuseas e vômitos pós-operatórios são efeitos colaterais comuns e incômodos após a anestesia geral; muitos pacientes a classificam como a pior experiência junto com a dor pós-operatória e o despertar intra-operatório. Náuseas e vômitos pós-operatórios aumentam o risco de complicações pós-operatórias, retardam a alta da unidade de recuperação pós-anestésica e representam uma das principais causas de internações hospitalares não planejadas após cirurgias ambulatoriais, contribuindo para o aumento dos custos hospitalares.
Morbidades menores, como náuseas e vômitos pós-operatórios, podem ter impacto significativo na recuperação da anestesia, com diminuição da função e retorno mais lento às atividades diárias normais após a alta.
Uma das mudanças mais empolgantes, oportunas, econômicas e satisfatórias na prática cirúrgica atual é a mudança de um grande número de procedimentos operatórios de hospitais para ambulatórios ou centros ambulatoriais. Esse método de atendimento cirúrgico é único porque beneficia a todos os envolvidos, reduz custos, oferece maior conforto e não oferece mais riscos para os pacientes.
A anestesia ambulatorial é responsável por uma proporção significativa da anestesia geral, além de cobrir um campo mais amplo do que a cirurgia ambulatorial.
Conclusões
Predominaram o sexo masculino e a quinta década de vida. Os valores de pressão arterial mínima e máxima, assim como a frequência cardíaca, mantiveram faixas de dispersão próximas de suas médias, a saturação periférica de oxigênio não apresentou queda significativa em nenhum paciente. A raquianestesia foi a técnica mais utilizada. Hipotensão e bradicardia foram as complicações intra-operatórias mais comuns. Náuseas e hipotensão arterial apareceram mais frequentemente como complicações pós-operatórias.