INTRODUCCIÓN
La infección por el nuevo coronavirus SARS-CoV-2, es en el momento actual una emergencia de salud pública y el 11 de marzo de 2020 fue declarada por la Organización Mundial de Salud (OMS) como una pandemia.1 Habitualmente las pacientes pueden contagiarse con el virus en cualquier trimestre del embarazo, parto o puerperio, preferentemente en un 70 % por transmisión ambiental, por no cumplir adecuadamente las normas de bioseguridad. Los síntomas en las embarazadas son: pérdida del gusto y olfato, disnea, mialgias, cefalea y diarrea; la tos y la fiebre son los más comunes. Las formas graves presentan como complicaciones neumonías, síndrome de distrés respiratorio agudo (SDRA), enfermedad tromboembólica, sobreinfección respiratoria bacteriana, alteraciones cardiacas, encefalitis, sepsis, shock séptico, parto pretérmino, muerte materna y óbito fetal. Se consideran marcadores analíticos de gravedad y con valor pronóstico: proinflamatorios (lactato deshidrogenasa, índice neutrófilo linfocito (INL), proteína C reactiva cuantitativa) y procoagulantes (tiempo parcial de tromboplastina, tiempo de protombina, plaquetas, fibrinógeno, dímero-D). Hay que tener en cuenta el rápido deterioro clínico que pueden presentar las pacientes. La identificación temprana de aquellos casos con manifestaciones graves permite un traslado rápido a la unidad de cuidados intermedio o intensivo y una terapéutica óptima y oportuna.1,2
El presente estudio tiene como objetivo presentar un caso de la COVID -19, asociado a preeclampsia agravada, en una gestante pretérmino.
CASO CLÍNICO
Paciente de 25 años, con antecedentes de salud aparente, gestación de 35,1 semanas, que ingresa en la unidad de cuidados intensivos, tras ser remitida por presentar una neumopatía por la COVID-19; con tos seca y disnea, apoyada con oxígeno suplementario y cifras tensionales de 165/110 mmHg. Había tenido 2 vómitos, precedidos de náuseas; además, con hiperreflexia patelar, edema facial y en miembros inferiores.
Al examen físico del abdomen: altura uterina 30 cm, feto cefálico, con dorso derecho, se palpan fácilmente partes fetales, tono uterino normal, movimientos fetales referidos (+), sin dinámica uterina, foco fetal: 152 latidos por minutos.
Examen vaginal con espéculo: cuello central de 2 cm de longitud, el orificio cervical externo impresiona entreabierto; no se observa salida de líquido amniótico por la vagina, no presentaba leucorrea.
La paciente refirió había tenido pérdidas vaginales en días anteriores se decide realizar la prueba de embarazo a una muestra de suero fisiológico (5 ml) instilado en vagina. Al ser positiva, se confirma la pérdida de líquido.
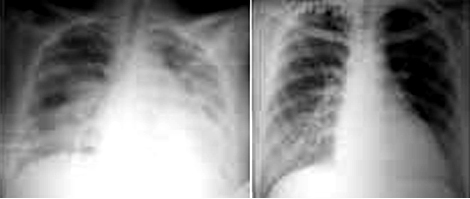
En el lecho, se le realizó una radiografía de tórax en vista ántero-posterior, que mostró lesiones inflamatorias, de localización hilio-basal derecha y parahiliar izquierda, con signos de congestión pulmonar. Se le administró sulfato de magnesio según el esquema de Zuspan y Nepresol. Ya tenía dosis de rescate de inductores de madurez pulmonar fetal, con betametasona (Fig. 1).
Resultados en estudios de laboratorio: hemoglobina 102 g/L, conteo de plaquetas: 230 x 109/L, transaminasa glutámica oxalacética 8,6 U/L, ácido úrico 385 mmol/L, creatinina 54,1 mmol/L, bilirrubina total 6,3 µmol/L, proteínas totales 68 g/L, glicemia: 4,9 mmol/L, proteína de 24 horas XXXX.
Se discutió en colectivo y se decidió interrupción del embarazo mediante inducción con oxitocina, previa cardiotocografía normal. A las 2 horas de iniciado el procedimiento se observó una gráfica que se concluyó como una cardiotocografía patológica, por disminución de la variabilidad y desaceleraciones tipo DIP-III.
La gestante estaba compensada y el parto no se iba a realizar en breve, por tanto, se decidió iniciar con reanimación intraútero con tocolisis (fenoterol) y anunciar para operar (cesárea) con los diagnósticos de gestación de 35,2 semanas, positiva a la COVID- 19, con bronconeumonía asociada compensada, oligoamnios, rotura de membranas ovulares, preeclampsia agravada, anemia ligera crónica asintomática y riesgo de pérdida del bienestar fetal.
Se recibió un recién nacido del sexo masculino, con Apgar 9/9, peso de 2 550 g, circunferencia cefálica y talla acorde con su edad gestacional.
Durante el transoperatorio la paciente se mantuvo estable, con SPO2 99 %, tensión arterial 145/80 mmHg, pulso: 75’. Posteriormente fue trasladada a la unidad de terapia intensiva, para continuar con su atención, de acuerdo con su estado: grave estable y con los cuidados del puerperio inmediato.
Recibió tratamiento con triple terapia antimicrobiana (ceftriaxona, metronidazol y gentamicina), el anticuerpo monoclonal itolizumab, eritropoyetina y profilaxis de la enfermedad tromboembólica (fraxiheparina 0,3 ml).
Se mantuvo aislada, con uso de mascarilla protectora y respiración espontánea. Evolucionó favorablemente hasta que se reportó de cuidado y se traslada a sala de puerperio. Los estudios radiológicos evolutivos resultaron negativos (Fig. 1). Posteriormente, luego de 2 estudios de PCR evolutivo, al 5to (positivo) y 7mo día (negativo) respectivamente, se traslada de institución para sala pos-COVID, con su bebé, quien resultó negativo a SARS-CoV-2, en 2 PCR evolutivos.
COMENTARIOS
La infección por el SARS-CoV-2, puede cursar como una bronconeumonía, que de no tratarse precozmente, pasa a formas graves. Según estudios realizados por Smith y otros (3y Cruz-Lemini y otros,4 en una serie de 55 embarazadas positivas a la COVID-19, el 63,8 % tuvo partos pretérmino, asociado a complicaciones respiratorias producidas por el virus.
En esta paciente, como sintomatología asociada, predominó la pérdida del gusto y olfato, disnea y tos seca; no presentó fiebre, cefalea, artralgia, ni diarrea. Llama la atención que estos elementos clínicos coinciden con otras pacientes atendidas, quienes han presentado complicaciones bronconeumónicas. Pérez y otros5 plantean que el cortejo sintomático con frecuencia está asociado con tos, dificultad respiratoria y también fiebre acompañada de escalofríos; con menos frecuencia cefalea y manifestaciones digestivas. Entre los síntomas tempranos o de la fase presintomática reportan pérdida del olfato y el sentido del gusto.
El uso de anticuerpos monoclonales (itolizumab) como antinflamatorio en pacientes con neumopatías asociadas a la COVID-19 han demostrado ser efectivos en el tratamiento, con rápida mejoría y eliminación de la sintomatología respiratoria, lo cual está respaldado en el protocolo de la actuación nacional para la COVID-19 versión 1,6.6)
El SARS-CoV-2 produce formas clínicas leves o asintomáticas en embarazadas. La expresión inmunitaria de la tormenta de citoquinas en gestantes evidencia efectos negativos sobre el bienestar materno-fetal, mediado por la deprivación inmunitaria.7,8
El cumplimiento de las medidas de bioseguridad, la identificación oportuna de la enfermedad y el manejo multidisciplinario y adecuado de las gestantes con la COVID-19 permite disminuir las complicaciones producidas por esta enfermedad. El diagnóstico y tratamiento precoz de una gestante con la COVID- 19 y preeclampsia asociada permite una evolución satisfactoria del binomio madre-feto.