INTRODUCCIÓN
La bioética es la rama de la ética que se dedica a proveer los principios para la correcta conducta humana respecto a la vida; esta disciplina ha avanzado extraordinariamente durante los últimos veinte años. Sus orígenes se remontan a los resultados de las prácticas fascistas en humanos durante la Segunda Guerra Mundial, como consecuencia de estas prácticas, fue promulgado el Código de Núremberg en 1947, que destacaba la necesidad del “consentimiento voluntario” del paciente, en las investigaciones con seres humanos, bajo los principios del juramento hipocrático de beneficencia y no maleficencia y se le añade la autonomía o consentimiento de la voluntariedad. (1
En 1964 las Naciones Unidas difunden la Declaración de Helsinki, como guía para los científicos en las investigaciones biomédicas, la que ha sufrido varias modificaciones y actualizaciones, esta declaración no se limita al entorno médico, incluye todos los problemas éticos relacionados con la vida en general del hombre y su relación con el entorno.2
El proceso de comunicación entre el médico el paciente, es un concepto multidimensional, dentro de la relación médico paciente (RMP). Comunicar diagnósticos de cáncer es uno de los procesos más difíciles para el profesional de la salud y demanda de preparación y competencias. La comunicación efectiva entre el profesional de la salud, el paciente y la familia, es esencial cuando se informan malas noticias, donde el respeto de la autonomía, valores de honestidad y sinceridad son la clave para que el proceso de información logre los beneficios deseados y la mejora en la calidad de vida del paciente oncológico, ocultar la verdad ocasiona un conflicto y bloquea la comunicación humana en todos sentidos.3
Las investigaciones sobre la comunicación en oncología demuestran las habilidades de comunicación, con la aceptación de la enfermedad, mejor preparación y el enfrentamiento a la enfermedad por el paciente; la información facilita que el sujeto desarrolle mecanismos adecuados para luchar contra la enfermedad y el sufrimiento. El vínculo construido sobre la base de la buena comunicación entre médico y paciente, el respeto, recupera valores perdidos, es esencial para que sean superadas las barreras entre el saber científico del profesional y la necesidad del paciente en conocer mejor su condición.4,5)
Para la realización de este artículo, se tomó como base una búsqueda en textos relacionados con “ética” y “bioética”, con el Google académico y en las bases de datos SciELO, Scopus, PubMed y revistas médicas cubanas, con los descriptores: “enfermedad oncológica”, “comunicación de la verdad”, “conspiración del silencio”, “ética”, “bioética” y las combinaciones de estos términos, en español e inglés. Fueron seleccionados 23 artículos que tratan directamente estos temas.
Con el objetivo de comentar sobre los fundamentos de la comunicación de la verdad en las enfermedades oncológicas y los puntos relevantes en la relación médico paciente.
DESARROLLO
A los principios tradicionales de la ética clásica, la bioética añade 2 nuevos: el de autonomía y el de justicia, que deben ser ejercidos por la sociedad a través de sus instituciones de salud. En 1979, Beauchamp TL y Childress JF6 definieron los 4 principios de la bioética: autonomía, no maleficencia, beneficencia y justicia, estos principios no colisionan entre ellos; habrá que dar prioridad a uno u otro, dependiendo del caso.
El principio de beneficencia es la obligación de actuar en beneficio de otros, se promueven los legítimos intereses y suprimen los prejuicios. Un primer obstáculo al analizar este principio es que desestima la opinión del paciente, primer involucrado y afectado por la situación; prescinde de su opinión, debido a la falta de conocimientos médicos. Sin embargo, las preferencias individuales de médicos y de pacientes pueden discrepar respecto a qué es perjuicio y qué es beneficio. Por ello, es difícil defender la primacía de este principio y lo más aceptado es proveer al enfermo de la información necesaria para que decida acertadamente, según sus propias normas morales.
El principio de no maleficencia (primum non nocere), es abstenerse intencionadamente de realizar acciones que puedan causar daño o perjudicar a otros. Es un imperativo ético válido para todos, no solo en el ámbito biomédico sino en todos los sectores de la vida humana, de lo que se trata es de no perjudicar innecesariamente a otros. El análisis de este principio va de la mano con el de beneficencia, para que prevalezca el beneficio sobre el perjuicio.
La autonomía expresa la capacidad de la persona de ponerse normas o reglas, sin influencia de presiones externas. Tiene un carácter imperativo y debe respetarse como norma, excepto en situaciones en que las personas puedan no ser autónomas o presenten una autonomía disminuida, en cuyo caso será necesario justificar por qué no existe autonomía o por qué se encuentra disminuida. En el ámbito médico, el consentimiento informado es la máxima expresión de este principio; constituye un derecho del paciente y un deber del médico. Consta de 2 elementos fundamentales: la información y el consentimiento.6,7 La información corresponde al profesional de salud y debe incluir 2 aspectos importantes: el descubrimiento de la información y la información comprensible. Estará dosificada en correspondencia con lo que el paciente quiere realmente saber, cómo y cuándo.8
El consentimiento es competencia del paciente o de su representante moral (familiar) o legal (tutores, en el caso de menores de edad, o abogados). El consentimiento comprende también 2 aspectos: el consentimiento voluntario y la competencia para el consentimiento, En ambos casos sin abusos paternalistas ni presiones autoritarias, tanto físicas como psicológicas.9
El principio de justicia, aparece por primera vez en el informe Belmont.10 Se refiere a tratar a cada paciente como corresponda, con la finalidad de disminuir las situaciones de desigualdad: ideológica, social, cultural y económica. El principio de justicia puede desdoblarse en 2, un principio formal y uno material. En el primer caso, tratar igual a los iguales y desigual a los desiguales; en el segundo, determinar las características relevantes para la distribución de los recursos sanitarios: necesidades personales, mérito, capacidad económica y esfuerzo personal.
Los principios básicos de la bioética se deben de regir cuando se presente problema moral y se pueden agrupar como los de beneficencia, no-maleficencia, autonomía y de justicia. El acto médico permite el acontecimiento terapéutico y ético de la práctica médica, este ha evolucionado en las formas de concebirlo y en las maneras de manifestación.11,12 Según Drane JF,13 las dimensiones del acto médico son: médica, espiritual, volitiva, afectiva, social y religiosa.
Puede parecer sencilla la decisión de comunicar o no la verdad a un paciente, sin embargo, esta entraña no pocos dilemas éticos cuando se trata de noticias adversas, sobre todo a enfermos de cáncer. ¨La conspiración del silencio¨, en busca de la tranquilidad y bienestar del enfermo, oculta la verdad, provoca tensión, angustia, aislamiento social, sentimientos de incomprensión, confusión, soledad y abandono en el paciente, el conocimiento de la verdad proporciona calidad de vida y autonomía al paciente.14
Es difícil elaborar una formula exacta, pero ni la sobreprotección, ni el distanciamiento como posiciones antiéticas son buenos aliados de la medicina. Ayudar a morir con dignidad significa asistir al enfermo y a sus familiares durante el proceso de la muerte, lo que debe hacerse con honestidad y compasión, pues en este tránsito la persona enfrenta múltiples temores a lo desconocido, al dolor, a la situación familiar futura y a causar dolor a sus allegados.
No existe una fórmula general para la comunicación de la verdad oncológica. Se han descrito pasos para comunicar las malas noticias (Fig. 1). Las decisiones varían en función de las características de la enfermedad, la situación y personalidad del enfermo, la actitud del entorno socio-familiar, así como la forma de ser y de pensar del propio médico. En este proceso, el protocolo más utilizado es el de Buckmann y otros,15,16 el que sugiere 6 pasos o fases.
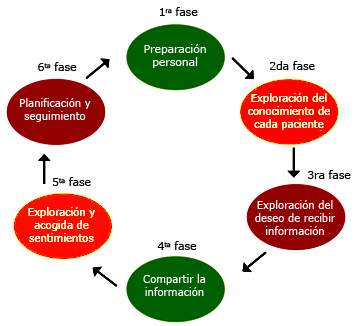 Fuente:16 Reproducido bajo licencia Creative Commons
Fuente:16 Reproducido bajo licencia Creative Commons
Fig. 1 Pasos en la comunicación de malas noticias.
Existe consenso general en que resulta incorrecto mentir; pero reducir o postergar la revelación total de la verdad podría ser un acto moralmente válido. No se trata de utilizar la mentira, si no de ocultar parte de la verdad o toda ella, según se estime conveniente. A este hecho, siempre que se realice bajo el principio de no maleficencia, es considerado un acto de humanismo y solidaridad con el enfermo, debido a que la verdad puede causar más daño que beneficio en determinadas situaciones y momentos. La realidad es que en la actualidad, los enfermos demandan cada vez más información, ya que existe gran cúmulo de datos en internet y la práctica del ocultamiento puede ser además de lesiva a la autonomía del enfermo, conducir a la pérdida de confianza en el médico.17
La RMP debe llevar al equipo médico, al enfermo y la familia, a lograr la alianza terapéutica. Mediante esta, cuando es efectiva, permite que el equipo de salud cuide al enfermo. Para alcanzarla es preciso que el enfermo conozca su enfermedad, las complicaciones y el pronóstico hasta límites razonables, para que acceda a someterse a los procederes diagnósticos y terapéuticos y los cuidados médicos propuestos. Es necesario transmitir esperanza, pero sin mentir, para no perder la confianza en el equipo de salud.18
No existe una norma rígida para llevar a cabo la comunicación de la verdad. Los conceptos de ocultamiento de la verdad y en última instancia la conspiración del silencio, no son del todo errados.19
En Cuba el modelo de RMP que más se ha seguido, es el basado en el paternalismo médico. En la actualidad cede el terreno a formas más personalizadas de relación y se valora más el respeto a autonomía, “mantener la debida reserva en relación con el paciente sobre el diagnóstico de los casos de enfermedad de curso letal y brindar la información necesaria, con el tacto que se requiera, a los familiares”.19
Existe en el paciente oncológico, la manifestación externa del duelo, el luto.20 El modelo Kübler-Ross21 (tabla 1), comúnmente conocido como las cinco etapas del duelo, fue presentado por primera vez por la psiquiatra suizo-estadounidense Elisabeth Kübler-Ross en su libro “On death and dying”. Afirma que estas etapas no necesariamente suceden en el orden descrito, ni todas estas son experimentadas por todos los pacientes, aunque afirmó que una persona al menos sufrirá 2 de estas etapas.
Tabla 1 El modelo Kübler-Ross: las cinco etapas del duelo20
| No | Fase | Descripción |
|---|---|---|
| 1 | Negación | Es una defensa temporal para el individuo y es generalmente remplazado con una sensibilidad aumentada de las situaciones e individuos que son dejados atrás después de la muerte. |
| 2 | Ira | El individuo reconoce que la negación no puede continuar. Debido a la ira, esta persona es difícil de ser cuidada. Cualquier individuo que simboliza vida o energía es sujeto a ser proyectado resentimiento y envidia. |
| 3 | Negociación | Involucra la esperanza de que el individuo puede, de alguna manera, posponer o retrasar la muerte. Psicológicamente, la persona está diciendo: “Entiendo que voy a morir, pero si solamente pudiera tener más tiempo”. |
| 4 | Depresión | Durante la cuarta etapa, la persona que está muriendo empieza a entender la seguridad de la muerte. Debido a esto, el individuo puede volverse silencioso, rechazar visitas y pasar mucho tiempo llorando y lamentándose. Este proceso permite a la persona “moribunda” desconectarse de todo sentimiento de amor y cariño. No es recomendable intentar alegrar a una persona que está en esta etapa. |
| 5 | Aceptación | Es la etapa final; llega con la paz y la comprensión de que la muerte está acercándose. Generalmente, la persona en esta etapa quiere que la dejen sola. Además, los sentimientos y el dolor físico pueden desaparecer. Esta etapa también ha sido descrita como el fin de la lucha contra la muerte. |
Fuente: elaboración propia a partir de los descrito en De la Rubia y otros20
Asumir un papel paternalista o no, en la RMP, corresponde a los profesionales de la salud; así como hacer uso adecuado de los principios de la ética. En la fase final de la enfermedad, puede ser muy útil brindar esperanza y mejorar la calidad de vida. La educación médica ha cambiado en la actualidad; en las escuelas de ciencias de la salud, se ofrece adecuada preparación en comunicación. Se considera que todo paciente y familia debe estar informado para facilitar la toma de decisiones.22
Teniendo en cuenta lo descrito, se considera que los fundamentos de la comunicación de la verdad en la enfermedad oncológica, se basan en los principios de la ética y bioética médica, la verdad garantiza una comunicación transparente y enriquecedora. Los puntos relevantes de la RMP consisten en lograr la adecuada alianza terapéutica entre el médico y el paciente, en la mejora de su calidad de vida.














