Introducción
Desde finales del año 1960, la Diabetes Mellitus (DM) se encuentra entre las 10 primeras causas de muerte en Cuba. La mortalidad en personas con DM se incrementa a partir de los 45 años y alcanzan las tasas superiores en aquellas con más de 60 años, en relación directa con el envejecimiento de la población y el mayor tiempo de exposición a los factores de riesgo relacionados con la enfermedad. La diabetes mellitus, por su repercusión social y económica, constituye uno de los desafíos más grandes en el campo de las enfermedades crónicas, teniendo en cuenta que es una causa importante de morbilidad y mortalidad. Se ha observado un aumento progresivo de la prevalencia de la DM tipo 1 y un aumento “explosivo” del tipo 2, debido al crecimiento y envejecimiento de la población, al aumento de la obesidad, a los hábitos inadecuados de alimentación y al modo de vida sedentario.1
Esta enfermedad se perfila en la actualidad como uno de los grandes retos para la salud pública, tanto en países desarrollados como en países de ingresos medios y bajos. De acuerdo con la Organización Mundial de la Salud (OMS), la DM afecta entre 10 % y 15 % de la población adulta de América Latina y el Caribe y se estima que para el 2025 la prevalencia alcance los 65 millones de personas.2
Las afecciones en los pies son la causa más común de ingreso hospitalario de personas diabéticas. El Internacional Working Group on the Diabetic Foot definió al pie diabético como la infección, ulceración o destrucción de tejidos profundos del pie, asociado con neuropatía o enfermedad arterial periférica en las extremidades inferiores de los pacientes con diabetes.3 El tan temido pie diabético es secuela de dos de las complicaciones crónicas más habituales de esta enfermedad, la neuropatía periférica y la insuficiencia vascular. La combinación de estos factores, neuropatía y angiopatía, junto con un alto riesgo de infección y las presiones intrínseca y extrínseca debido a las malformaciones óseas en los pies, constituyen los desencadenantes finales del síndrome del pie diabético.4
Se plantea que entre 10-15 % de los pacientes diabéticos desarrolla una úlcera del pie diabético en algún momento de su vida y, aproximadamente, ese mismo porcentaje termina con una amputación. Igualmente, después del egreso, 22 % requerirá de una reamputación durante los primeros 18 meses; 40 % a los 3 años; 56 % a los 5 años y 60 % a los 10 años. Tras una amputación mayor, menos de 50 % de los amputados sobrevivirá en los siguientes cinco años.4) La prevención primaria tiene como objetivo llevar a cabo acciones estratégicas para evitar la aparición de lesiones desde el mismo momento del diagnóstico de la DM. La prevención secundaria está destinada a detectar, cuidar y tratar precozmente las alteraciones ya presentes cuando se inician los síntomas de neuropatía o vasculopatía en las extremidades inferiores. En la prevención terciaria, las actuaciones van dirigidas al tratamiento de la lesión y al proceso de rehabilitación.5
El Heberprot-P® es un medicamento novedoso y único, prescrito para los pacientes con úlcera del pie diabético, basado en el factor de crecimiento humano recombinante, mediante infiltración intralesional directamente en el sitio de la herida. Es un producto que acelera la cicatrización de las úlceras profundas, neuropáticas o neuroisquémicas, muy útil en estadios avanzados y con alto riego de amputación. Su comprobada seguridad preclínica y su ingrediente farmacéutico activo, conjuntamente con sus bondades terapéuticas para esta compleja enfermedad, justifican su aplicación clínica.6
En Cuba, el Centro de Ingeniería Genética y Biotecnología (CIGB), institución del Polo Científico de la capital, ha desarrollado el factor de crecimiento epidérmico humano recombinante a través del medicamento Heberprot-P®; producto único en el mundo que ha producido cambios en los conceptos quirúrgicos relacionados con las úlceras del pie diabético y que abre un abanico de posibilidades terapéuticas para estos pacientes, con la mejoría de su calidad de vida. Desde su registro en el 2006, el Heberprot-P® ha demostrado su eficacia y seguridad para la cicatrización de las úlceras en personas diabéticas, con lo cual se ha logrado disminuir el índice de amputaciones y se contribuye a una mejor calidad de vida en ellos.7
En Cuba existen numerosas evidencias de ensayos clínicos controlados, a doble ciego, aleatorizados y multicéntricos, que concluyen que el factor de crecimiento epidérmico (FCE), tanto a 25 como a 75 µg, es un producto efectivo y seguro para lograr la formación de tejido de granulación útil y cicatrización por segunda intención y para prevenir la amputación en pacientes con lesiones del pie diabético y riesgo de amputación mayor.8) En el 2012 comenzó la aplicación del Heberprot-P® en el policlínico “Joaquín de Agüero y Agüero” del municipio Camagüey, donde fueron tratados 17 pacientes, pero desde julio del 2019 hasta julio del 2020 la cifra ascendió a 60, lo cual sirvió de motivación para realizar la presente investigación, con el objetivo de describir los resultados del tratamiento con Heberprot-P® en pacientes con diagnóstico de pie diabético.
Métodos
Se realizó un estudio de corte transversal descriptivo y prospectivo con el objetivo de describir los resultados del tratamiento con Heberprot-P® en pacientes con pie diabético, pertenecientes al policlínico “Joaquín de Agüero y Agüero” del municipio Camagüey, durante el período de julio del 2019 a julio del 2020.
El universo de estudio estuvo integrado por un total de 60 pacientes con diagnóstico de pie diabético a quienes se les aplicó factor de crecimiento epidérmico por vía intralesional. Se estudiaron los pacientes teniendo en cuenta la edad, el sexo, las comorbilidades asociadas, la localización de la lesión, el grado de afectación según la clasificación de Wagner, los efectos adversos y la evaluación de la respuesta al tratamiento.
Los pacientes recibieron tratamiento con FCE recombinante en dosis de 75 mg diluidos en 5 cc de solución salina fisiológica, por vía perilesional, tres veces por semana hasta un máximo de 25 dosis. Se incluyeron indicaciones médicas como el control metabólico, la antibióticoterapia y los procedimientos menores (limpiezas quirúrgicas) previos a la aplicación del medicamento; se evaluó la formación de tejido de granulación.
La información se procesó de forma computadorizada, se realizaron tablas de vaciamiento para su organización, se utilizaron los procesadores de datos Excel y el programa estadístico SPSS versión 21,0 y, como medidas de resumen, se utilizaron las frecuencias absolutas y el porcentaje para las variables cualitativas y cuantitativas discretas. Para una mejor comprensión la información se presentó en forma de tablas.
A todos los pacientes se les pidió el consentimiento informado y se respetó su identidad, además se articularon las necesidades sociales, políticas, científicas, principios éticos y bioéticos para brindar una atención humanista y de responsabilidad legal. Se explicó al paciente el procedimiento a realizar, ventajas, desventajas, reacciones adversas, los derechos y deberes de pacientes y familiares.
Resultados
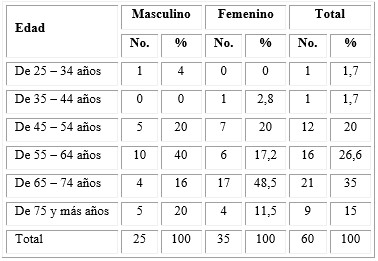
La tabla 1 muestra la distribución de los pacientes según la edad y el sexo, obsérvese que predominaron los del grupo de edad entre 64 y 74 años (34 %), seguido de los de 55 a 64 años (26,6 %). En cuanto al sexo, predominó el femenino (58,3 %).
En la tabla 2 se muestra la distribución de diabéticos según las comorbilidades asociadas, predominó la hipertensión arterial (81,8 %), seguida de la dislipidemia (51,1 %), y solo 3 pacientes presentaron deformaciones en los pies.
Tabla 2 Distribución según comorbilidades asociadas
| No. | % | |
|---|---|---|
| Hipertensión arterial | 49 | 81,8 |
| Dislipidemia | 31 | 51,5 |
| Cardiopatías isquémica | 13 | 21,7 |
| Úlceras en miembros inferiors | 9 | 15 |
| Deformidades en los p ies | 3 | 5 |
Al analizar los diabéticos según la localización de la lesión se observó un predominio de las lesiones en los dedos (38,4 %), seguido de la planta del pie (33,3 %) (tabla 3).
Tabla 3 Distribución de diabéticos según la localización de la lesión
| Localización de la lesión | No. | % |
|---|---|---|
| Calcáneo | 8 | 13,3 |
| Dedos | 23 | 38,4 |
| Dorso del pie | 6 | 10 |
| Planta del pie | 20 | 33,3 |
| Metatarsiana | 2 | 3,4 |
| Recidiva | 1 | 1,6 |
| Total | 60 | 100 |
La tabla 4 muestra la distribución de pacientes según el grado de afectación de la lesión según la clasificación de Wagner, nótese que predominaron los del grado II (63,3 %), seguido los del grado I (31,7 %); solo 1,6 % se presentó como grado IV.
Tabla 4 Distribución según el grado de afectación de la lesión según clasificación de Wagner
| Grado de afectación según Wagner | No. | % |
|---|---|---|
| Grado I | 19 | 31,7 |
| Grado II | 38 | 63,3 |
| Grado III | 2 | 3,4 |
| Grado IV | 1 | 1,6 |
| Total | 60 | 100 |
Al analizar los pacientes según los efectos adversos al Heberprot-P® se pudo observar que existió un predominio del dolor (78,3 %), seguido de temblores (58,3 %) y ardor (36,6 %).
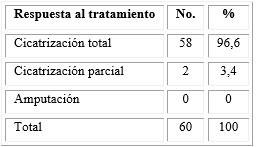
La respuesta al tratamiento de Heberprot-P se ilustra en la tabla 5, nótese que predominaron los pacientes con cicatrización total (96,6 %) y no hubo amputación de miembros en los encuestados.
Discusión
El pie diabético es el resultado de la interacción de factores sistémicos o predisponentes, como la neuropatía, la macroangiopatía y la microangiopatía, sobre los que actúan factores externos ambientales o desencadenantes como el modo de vida, la higiene local, el calzado inadecuado y otros. Ambos factores, predisponentes y desencadenantes, unidos a los agravantes como la infección, no solo propician la aparición de callosidades y úlceras, sino que contribuyen a su desarrollo y perpetuación.
Verdaguer y otros,9 en su artículo relacionado con experiencia en el tratamiento con Heberprot-P® en pacientes con pie diabético, encuentra un predominio del sexo masculino (58,4 %) y grupo etario de 60 a 69 años (41,5 %). La media de edad fue de 63,4 años. Bustillo y otros10 muestran que, de los 86 pacientes atendidos, 97,7 % padecían diabetes tipo 2 y el grupo etario que predominó fue el de 50 a 59 años (26,7 %) y el sexo de mayor frecuencia fue el femenino (52,3 %).
Álvarez y otros,11) al analizar la distribución de los pacientes según edad, sexo, observan que existió un predominio del grupo de edades entre 50 y 59 años (36,84 %) y el sexo femenino (52,60 %). No coincide con los resultados obtenidos por Martínez y Rodríguez,12) quienes hallan que el sexo masculino fue el predominante en el grupo de edad de 60 a 64 años.
Lara y otros,13 encuentran en su investigación que las enfermedades asociadas que se presentaron con mayor frecuencia fueron la hipertensión arterial (48,8 %) y la cardiopatía isquémica (14,6 %). Coincide con los resultados encontrados por Cardona y otros,14 que muestran un predominio de la hipertensión arterial (67,2 %) y la hipercolesterolemia (58,1 %). En el artículo realizado por Miranda y otros.15 muestran que el paciente tratado con Heberprot-P 75 además de ser diabético tenía como comorbilidad asociada la hipertensión arterial.
En la serie realizada por Núñez y otros16 se muestra que existen factores de riesgo macroangiopático y enfermedades asociadas, como es el caso de la obesidad en un 56,7 %, la hipertensión arterial en el 36 % y la cardiopatía en un 23,7 % , por lo que el trabajo preventivo en etapas tempranas en la atención primaria es la vía más segura para reducir la incidencia del pie diabético.
Rodríguez Gurri y González Expósito,17 en su investigación sobre caracterización de pacientes con pie diabético, encuentran que los sitios más frecuentes según orden de aparición se comportaron de la siguiente manera: planta del pie (54,3 %), los dedos (49,1 %) y el calcáneo (32,1 %). Coincide con los resultados encontrados por Álvarez Crespo y otros,18 quienes muestran que los pacientes presentaron las lesiones con más frecuencia en la planta del pie (79,3 %), seguido de las del calcáneo (58,2 %) y con menos frecuencia en dorso del pie (21,6 %).
Los resultados expuestos anteriormente no coinciden con los encontrados por Álvarez López,19 en su estudio sobre respuesta al tratamiento con Heberprot-P®, donde predominaron las lesiones en los dedos (69,5 %), seguida de las que se encontraban en la planta del pie (49,5 %).
Rodríguez Gurri,20 en su estudio sobre caracterización de los pacientes con pie diabético tratados con Heberprot-P® en el Hospital Militar de Holguín, muestra que los pacientes diabéticos al ser clasificados por el grado de afectación de la lesión según Wagner, predominaron los que se encontraban en el grado II (59,7 %), seguido de los del grado I (35,2 %). Estos resultados no coinciden con García Herrera,21) que muestra un predominio de los diabéticos con grado III (58,3 %), seguido de las lesiones grado II (46,9 %) según Wagner.
En su estudio, Bus y otros22 muestran un predominio de los pacientes con pie diabético según Wagner en grado III (74,4 %), seguido de los que se encontraban en grado II (16,2 %), no se reportaron pacientes en el grado I.
Rodríguez Gurri,23 en su artículo plantea que, como todo fármaco, el Heberprot-P® tiene eventos adversos, tales como dolor o ardor en el sitio de la aplicación, temblores, escalofríos, fiebre, cefalea, vómitos, náuseas y aumento de la zona isquémica, pero no se han notificado defunciones, por lo que su relativa inocuidad justifica aún más su uso.
Lara Calderín y otros,13) en su estudio sobre los resultados de la aplicación de Heberprot-P® para el tratamiento de la úlcera del pie diabético, muestran que 19,5 % de los pacientes presentaron recidivas y solo tres pacientes (7,3 %) presentaron amputación de un miembro inferior. Jay Cordie y otros,1 en su estudio sobre el uso del Heberprot-P® en pacientes con úlcera del pie diabético, muestran que 89,4 % de los pacientes presentaron un cierre total de la lesión y solo 10,6 % presentaron un cierre parcial.
En el estudio realizado sobre resultados del tratamiento con Heberprot-P® a pacientes con diagnóstico de pie diabético en Ranchuelo, Bustillo Santandreu y otros10) muestran que 71 % de los pacientes tratados con el medicamento presentaron una cicatrización total, 24,4 % una cicatrización parcial y solo 2,3 % de los pacientes sufrieron una amputación mayor.
Con la administración del Heberprot-P® en los pacientes con úlcera del pie diabético a nivel de los policlínicos se logra una rápida formación del tejido de granulación útil, lo que favorece el pronóstico favorable del paciente al disminuir las complicaciones y el índice de amputaciones e ingresos en la atención secundaria.
En conclusión, existió un predominio de los pacientes del grupo de edad de 65 a 74 años, del sexo femenino y con hipertensión arterial asociada. Las lesiones más frecuentes en los diabéticos fueron en los dedos, y clasificados como grado II según la escala de Wagner. Con la aplicación del Heberprot-P® presentaron dolor como efecto adverso y una cicatrización total como respuesta al tratamiento, con lo que se logró mantener la integridad del miembro y su funcionabilidad en estos pacientes diabéticos.