Introducción
El hipotiroidismo es una de las enfermedades endocrinológicas más frecuentes en nuestra práctica clínica habitual, tanto en Atención Primaria como en la atención especializada.1 Desde el punto de vista conceptual, el hipotiroidismo es una disfunción tiroidea resultante de una disminución de la actividad biológica de las hormonas tiroideas en los tejidos, originada por una insuficiente producción o acción de dichas hormonas.2,3,4)
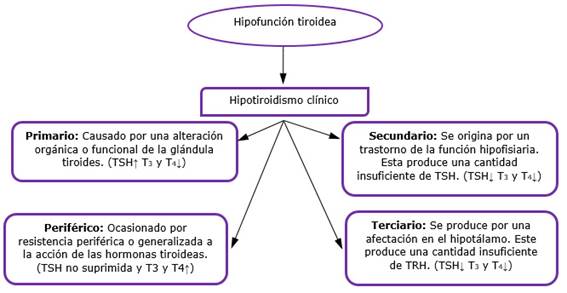
Asimismo, el hipotiroidismo se puede clasificar de forma funcional y anatómica, teniendo en cuenta el comportamiento de las hormonas correspondientes y el lugar o estructura del eje hipotálamo-hipófisis-tiroideo (EHHT), que se encuentra afectado o si por el contrario la causa se encuentra en los tejidos u órganos periféricos del paciente. (Fig.).2,3,5
Hormona producida por la hipófisis: hormona estimulante de la tiroides (TSH, por sus siglas en inglés).
Hormona producida por la glándula tiroides: tiroxina (T4) y triyodotironina (T3).
Como se observa en la figura 1, el hipotiroidismo primario es causado por una alteración orgánica o funcional de la glándula tiroides, que provoca un déficit en la producción y secreción de las hormonas tiroideas (HT): tiroxina (T4), triyodotironina (T3), lo que ocasiona una disminución de los efectos de estas hormonas, en los diferentes órganos y sistemas del ser humano.4 El hipotiroidismo primario también puede clasificarse de acuerdo a su inicio (en congénito o adquirido), a su severidad (en subclínico o clínico), o si presenta bocio o no el paciente.
El hipotiroidismo primario constituye la disfunción tiroidea más frecuente,4 y es una de las afecciones endocrinas crónicas más comunes. Sus síntomas no son específicos y por este motivo muchas de las personas que padecen la enfermedad lo desconocen; sin embargo, si no se trata puede provocar graves efectos adversos para la salud y contribuir a otras afecciones crónicas y, en última instancia, a la muerte.6,7,8
El hipotiroidismo subclínico es una dolencia de alta prevalencia en las consultas médicas de los centros de salud, demostrable solo mediante la realización de pruebas complementarias de laboratorio, caracterizada por una elevación de la tirotropina, también conocida como hormona estimulante de la tiroides (TSH, por su sigla en inglés) mayor a 4,0 mU/L con valores normales de T3 y T4 -total y libre-. Aunque, en la actualidad existe una tendencia a la disminución de estos rangos de referencia según estudios epidemiológicos realizados en cada población en particular, su tratamiento y control por parte del especialista son mandatorios en aquellos individuos con valores séricos de TSH superiores a 10 mU/L.6
La prevalencia del hipotiroidismo es variable, según la muestra escogida para su estudio, ya que puede variar según la distribución geográfica, sexo, edad y enfermedades concomitantes. Ejemplo de esto son los siguientes datos:
El hipotiroidismo constituye la causa más frecuente de las alteraciones endocrinas del recién nacido (RN), con una incidencia de 1/2000 RN vivos, aproximadamente.8,9) Empero, la prevalencia del hipotiroidismo autoinmune en la infancia se estima entre 1-2 %, con un claro predominio en el sexo femenino 4:1.10
La prevalencia del hipotiroidismo, según los datos de la Encuesta Nacional de Examen de Salud y Nutrición (NHANES, por su sigla en inglés) para los sujetos reclutados entre 1999 y 2002, era de 3,7 % de la población de Estados Unidos de Norteamérica (más de 8 millones de personas en este país padecían hipotiroidismo).11
La prevalencia del hipotiroidismo clínico o evidente en población general, varía entre 0,2 % y el 5,3 % en Europa. No obstante, puede ser más frecuente de lo que pudiéramos inferir, pues existe evidencia de que tanto el hipotiroidismo clínico, como el subclínico siguen siendo una condición infra diagnosticada.8
En estudios de prevalencia en América Latina desarrollados en diferentes países, se han encontrado resultados dispares, desde una prevalencia de 4 % de casos con hipotiroidismo en Ecuador,12) hasta 18,5 % en un estudio realizado en población colombiana.13
En Cuba se reporta que después de la diabetes mellitus, el hipotiroidismo ocupa el segundo lugar en la prevalencia de las enfermedades endocrinas.14)
No obstante, el hipotiroidismo primario, con frecuencia es diagnosticado de forma tardía;6,7,8 en ocasiones existen dudas de cuándo se debe tratar o no; asimismo, no siempre las dosis sustitutivas indicadas de Levotiroxina sódica (LT4) son las más convenientes.1,15 Por esta causa, los profesionales del primer nivel de atención deben estar preparados para hacer un adecuado diagnóstico y tratamiento del hipotiroidismo primario, así como individualizar la actitud terapéutica según las características de cada paciente; para de este modo poder brindar una atención óptima a las personas con dicha condición.16 La lectura del presente artículo, puede contribuir a esto.
Por este motivo, el objetivo del presente artículo fue describir los elementos básicos para el diagnóstico y manejo terapéutico del hipotiroidismo primario en el paciente adulto, en el primer nivel de atención.
Métodos
Se realizó una búsqueda de la literatura relevante sobre el tema diagnóstico y manejo terapéutico del hipotiroidismo primario en el paciente adulto, en el primer trimestre del año 2021. Se utilizaron como buscadores de información científica a PubMed y a Google Académico. La estrategia de búsqueda incluyó los siguientes términos como palabras claves: hipotiroidismo primario; hipotiroidismo subclínico; diagnóstico y tratamiento. Como criterios de elegibilidad, se evaluaron artículos de revisión, de investigación y páginas web que, en general, tenían menos de 10 años de publicados, en idioma español e inglés, que hicieran referencia específicamente al tema de estudio a través del título. Fueron excluidos los artículos que no cumplieron con estas condiciones. Esto permitió que 72 fueran referenciados.
Desarrollo
La tiroides es una glándula endocrina importante, la cual tiene forma de mariposa y se sitúa en la parte inferior y anterior del cuello; está constituida por dos lóbulos (de forma cónica), derecho e izquierdo, que miden 5 x 2,5 x 2,5 cm y pesa alrededor de 25 g, unidos por una estructura intermedia, el istmo.17,18 En ella se produce la captación de yodo, la síntesis, almacenamiento y secreción de HT, T3 y T4,19,21,22 lo cual está regulado por dos hormonas: la TSH y la hormona liberadora de tirotropina (TRH, por sus siglas en inglés). Adicionalmente, las HT inhiben su propia secreción por un mecanismo de retroalimentación negativa endocrina clásica, aunque existe una clara evidencia de que cada tejido también puede tener su propio sistema regulador único.17,23)
Las HT secretadas por la tiroides se consideran fundamentales para el ser humano desde la vida intrauterina.20 Estas hormonas son moléculas yodadas con participación funcional muy importante de tipo pleiotrópica, de ahí que su disfunción puede tener repercusión multiorgánica. A continuación, se señalan algunas de sus funciones más importantes:18,20,24,25,26,27,28,29,30
En el músculo aumentan el metabolismo oxidativo y la sensibilidad a la insulina. En el tejido adiposo potencian la lipolisis y a nivel hepático aumentan el turnover de ácidos grasos, la lipolisis y la ß-oxidación.
Mejoran el metabolismo mitocondrial y aumentan el consumo de oxígeno de las células y tejidos.
Regulan el metabolismo de carbohidratos, grasas y proteínas. Además, contribuyen en la degradación del colesterol y los triglicéridos. Participan en el metabolismo de las vitaminas y mantienen el equilibrio de los electrolitos.
Regulan la tasa metabólica basal y la temperatura corporal, al participar en varios aspectos del metabolismo (producción de energía [termogénesis] y gasto energético).
Participan en la función del sistema músculo esquelético y desempeñan un importante papel en el metabolismo del calcio (disminuyen el nivel de calcio en sangre) y contribuyen a mantener el metabolismo óseo, ayudando en la deposición de calcio y fosfato en los huesos, a los que fortalecen.
Ayudan al crecimiento, desarrollo y diferenciación general de todas las células del cuerpo. Ellas estimulan el crecimiento somático, ayudando al crecimiento ponderal armónico y psíquico.
Son fundamentales en el desarrollo cognitivo e influyen en el estado de ánimo y el comportamiento de las personas, así como en las funciones generales del sistema nervioso central.
Tienen efectos en la fisiología cardiovascular (aumentan la contractilidad cardíaca y la velocidad de relajación diastólica), e inducen la síntesis de sustancias vasodilatadoras, reducen la resistencia arterial y aumentan el tono venoso.
Mejoran la sensibilidad de los receptores beta-adrenérgicos a las catecolaminas.
Apoyan el proceso de formación de glóbulos rojos.
Estimulan la motilidad intestinal.
Hipotiroidismo primario
Una persona con hipotiroidismo acude a consulta de Endocrinología por la sospecha clínica de padecer la enfermedad, al presentar un cuadro clínico sugestivo o, en muchas ocasiones, remitido por otros profesionales de la salud, debido a un hallazgo casual en un análisis realizado por otros motivos, como la presencia de comorbilidades afines.2,3 En este caso, es posible observar una sintomatología propia del trastorno de la hipofunción tiroidea, a la que se puede sumar la producida por la enfermedad de base, causante de dicha situación.31,32
Ciertos antecedentes y elementos clínicos constituyen factores de riesgo que alertan acerca de la posible presencia, presente o futura, de un hipotiroidismo primario, existiendo diferentes razones por las cuales las células de la glándula tiroides no pueden producir suficiente T3 y T4.3,8 Por consiguiente, algunos autores31 sugieren la detección de signos y síntomas de hipotiroidismo en todos los pacientes adultos que visitan las consultas de atención primaria.
Los pacientes que tienen cuatro o más síntomas deben someterse a exámenes de detección para la medición de los niveles plasmáticos de TSH. Según Garber y otros,33 se debe considerar el cribado de pacientes asintomáticos cada 5 años en todos los adultos de 35 años o más y en aquellos con factores de riesgo, como antecedentes de irradiación de la cabeza o cuello, antecedentes familiares de enfermedad tiroidea o tratamiento farmacológico con medicamentos que se sabe pueden afectar la función tiroidea; criterios estos con los que concuerda el autor.
La indicación del cribado es particularmente conveniente en las mujeres, pero también puede justificarse en los hombres como una medida relativamente rentable en el contexto del examen médico periódico. Asimismo, los individuos con síntomas y signos potencialmente atribuibles a una disfunción tiroidea y aquellos con factores de riesgo para su desarrollo pueden requerir pruebas de TSH sérica más frecuentes.34
El cuestionario modificado por Zulewski y otros,35) es útil en la clínica para optimizar la tamización de pacientes con disfunción tiroidea e incluye 14 signos y síntomas relacionados con el déficit de hormona tiroidea en los tejidos. Una puntuación mayor a cinco puntos indica hipotiroidismo, mientras que una puntuación de cero a dos puntos sugiere eutiroidismo. Según Srivastava y otros,36) la puntuación clínica de Zulewski es una herramienta económica y eficaz para identificar el hipotiroidismo clínico y se puede utilizar como base en la práctica para iniciar la terapia de reemplazo con levotiroxina sódica (LT4 sódica) si, por razones inevitables, es difícil realizar una prueba de función tiroidea.
Para hacer el diagnóstico de hipotiroidismo primario se debe tener en cuenta que la prevalencia aumenta con la edad y es mayor en mujeres que en hombres, así como que sus causas más frecuentes son: en las zonas endémicas la deficiencia de yodo, y en las zonas de yodo suficientes, la tiroiditis crónica autoinmune. Es muy importante recordar que el cuadro clínico del hipotiroidismo es inespecífico y que en general el número e intensidad de los síntomas refleja el grado de disfunción tiroidea;3,37 por esta causa, las manifestaciones clínicas van a variar desde la ausencia de síntomas y signos hasta un cuadro clínico que puede amenazar la vida.8
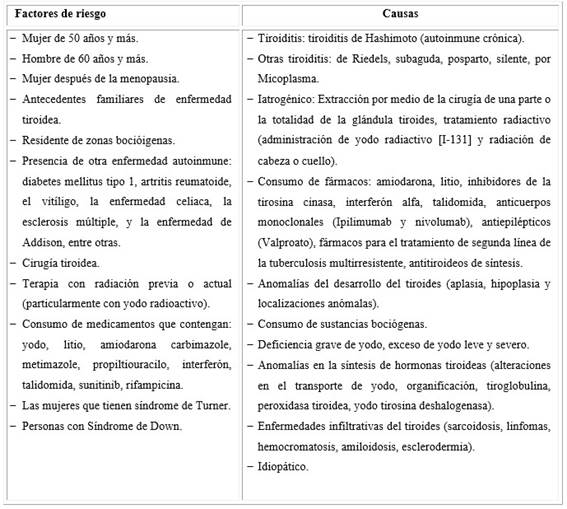
En el cuadro 1 se exponen los principales factores de riesgo y causas de hipotiroidismo primario.3,8,31,32)
En el cuadro 2 3,12,38,39) se muestran los síntomas y signos que se deben buscar cuando se sospecha de la existencia de un hipotiroidismo primario. De ellos, los más comunes en adultos son: fatiga, letargo, intolerancia al frío, aumento de peso, estreñimiento, cambios en la voz y piel seca, pero la presentación clínica puede diferir con la edad y el sexo, entre otros factores.8 La presentación clínica de hipotiroidismo severo puede confundirse con shock séptico, con signos clínicos que incluyen derrame pericárdico, derrame pleural, inestabilidad hemodinámica y coma.33,38
Durante el envejecimiento, los patrones de secreción de las hormonas producidas por el eje hipotálamo-hipófisis-tiroideo cambian, al igual que la sensibilidad del eje a la retroalimentación negativa de las hormonas terminales.40 Por tanto, el diagnóstico de hipotiroidismo primario en personas mayores se ve obstaculizado por los cambios fisiológicos del envejecimiento, las enfermedades concomitantes, la polifarmacia, además de síntomas y signos escasos y sutiles.37,41,42
El hipotiroidismo primario en el embarazo repercute de manera directa en las complicaciones maternas y fetales. El cribado universal en la primera visita prenatal ayudaría al diagnóstico precoz del hipotiroidismo en el embarazo (TSH y T4, de acuerdo a los valores normales en cada uno de los trimestres),43 lo cual sería importante debido a que las HT son de vital importancia para el neurodesarrollo y el crecimiento cerebral del feto.43,44,45,46
Las complicaciones maternas más importantes del hipotiroidismo primario durante la gestación son: aborto, parto pretérmino, desprendimiento prematuro de la placenta, preeclampsia y muerte fetal, entre otras. Además, puede propiciar el desarrollo de diabetes mellitus gestacional.43,47,48) Los recién nacidos que tienen niveles bajos de hormona tiroidea durante el embarazo tienen una función cognitiva menor, de ahí que un enfoque clínico apropiado es importante, pues el tratamiento oportuno puede mejorar el neurodesarrollo y los resultados neonatales.43,49,50
El coma mixedematoso constituye una urgencia endocrinológica, consecuencia de la depleción severa y prolongada de hormonas tiroideas, aunque este término es considerado engañoso, pues la mayoría de los pacientes no presentan inicialmente un estado de coma. El diagnóstico clínico se realiza por la presencia de síntomas y signos característicos de un hipotiroidismo severo. La progresión típica es: letargia, evolucionando al estupor y eventualmente al coma, con insuficiencia respiratoria e hipotermia. Este cuadro clínico provoca un compromiso sistémico generalizado de extrema gravedad, con desenlace fatal de no mediar un alto índice de sospecha acompañado de un diagnóstico precoz y del inicio rápido de tratamiento intensivo. La evolución depende de la edad, las comorbilidades, la hipotermia persistente, inicio precoz del tratamiento, y las complicaciones asociadas.51,52,53
El médico que evalúa a un paciente con un posible hipotiroidismo primario debe considerar el diagnóstico diferencial con otras enfermedades que pueden tener un cuadro clínico similar, entre ellas: depresión, demencia, síndrome de fatiga crónica, síndrome nefrótico, insuficiencia renal crónica, anemia, amiloidosis, síndrome ictérico, insuficiencia cardíaca, bradiarritmia e hiperprolactinemia (por prolactinoma).54
Resultados de medios diagnósticos en el hipotiroidismo primario
Debido a la gran variación en la presentación clínica y la ausencia general de especificidad de los síntomas, en muchos casos, la definición de hipotiroidismo primario es predominantemente bioquímica (hormonal)8 y se basa en rangos de referencia estadísticamente definidos para TSH y T4 de la población local.55 De forma ideal, también se debería tener en cuenta los grupos de edad, para una correcta interpretación de las pruebas de función tiroidea.56 Por tanto, la medición de la TSH en suero es la mejor prueba diagnóstico de hipotiroidismo primario y un nivel elevado de TSH casi siempre indica hipotiroidismo primario.57
Para evitar resultados falsos positivos, se debe tener en cuenta el uso de valores de referencia de TSH ajustados por edad y garantizar la calidad de la muestra (esta no debe estar diluida y tener sangre suficiente, entre otros factores). Así como, el uso de fármacos por parte del paciente (dopamina, furosemida, corticoides, antiinflamatorios no esteroideos, litio, amiodarona, anticonvulsivantes como fenitoína y carbamazepina, Interferón, heparina y elevadas dosis de biotina). Otras posibles causas de falsos positivos se deben a la presencia en el paciente del síndrome de resistencia a hormonas tiroideas o de un tumor productor de TSH, entre otras situaciones.58
Los niveles séricos de T4 total o libre pueden estar por debajo del rango de referencia (hipotiroidismo manifiesto) o dentro del rango de referencia (hipotiroidismo subclínico, el cual comúnmente se considera un signo de insuficiencia tiroidea temprana).8,57 Medir la T3 en el diagnóstico del hipotiroidismo primario es de poca utilidad, pues sus valores bajos, solo se observarían en aquellos pacientes con hipotiroidismo primario avanzado.59
Asimismo, se deben indicar complementarios, que pueden orientar acerca de la causa del hipotiroidismo primario, entre ellos:60
Anticuerpos antitiroideos (anticuerpo antiperoxidasa tiroidea [anti TPO] o anticuerpos antitiroglobulina [anti Tg]): su presencia apoya el origen autoinmune.
Excreción urinaria de yodo: disminuye en zonas con déficit de yodo.
Ultrasonido del tiroides: algunos patrones ecográficos pueden apoyar el diagnóstico etiológico: la hipoecogenicidad y el aspecto heterogéneo sugieren tiroiditis autoinmune. Además, puede detectar aplasias o hipoplasias tiroideas.
Gammagrafía tiroidea: pone de manifiesto alteraciones anatómicas del tiroides (aplasia, tiroides lingual, entre otras).
Otros problemas de salud observados en el hipotiroidismo, detectados a través de complementarios y que se pueden observar conjuntamente:60,61,62,63
Anemia: normocítica normocrómica o microcítica e hipocrómica si la enfermedad se acompaña de un déficit en la absorción de hierro, e incluso macrocítica si se asocia a un déficit de vitamina B12.
Proteína C reactiva elevada, hiperprolactinemia, hiponatremia, aumento de la creatincinasa, aumento del colesterol de las lipoproteínas de baja densidad (LDL-Col), aumento de los triglicéridos, disminución en la concentración de colesterol de lipoproteína de alta densidad (HDL-Col) y puede aumentar el ácido úrico y la homocisteína.
Proteinuria.
Los posibles hallazgos electrocardiográficos incluyen bradicardia sinusal, microvoltaje, prolongación del intervalo PR, disminución de amplitud de la onda P y del complejo QRS, aplanamiento o inversión de la onda T.
El comportamiento de los resultados de los análisis complementarios en el coma mixedematoso,3,51,64,65 no se describen en el texto, debido a que esta revisión está dirigida fundamentalmente a médicos del primer nivel de atención.
Tratamiento del hipotiroidismo primario
En la actualidad, todos los pacientes con hipotiroidismo primario manifiesto deben ser tratados.57) Las HT ejercen su acción fisiológica a través del control de la transcripción de ácido desoxirribonucleico (ADN) y la síntesis de proteínas. Las HT difunden en el núcleo de la célula y se unen al receptor tiroideo de proteínas adjuntas al ADN; este complejo hormona-receptor nuclear activa la transcripción y la síntesis del ácido ribonucleico (ARN mensajero) y proteínas citoplasmáticas. Las acciones fisiológicas de las HT son producidas predominantemente por la T3, la mayoría de la cual (aproximadamente el 80 %) es derivada de T4 por desyodación en tejidos periféricos.66
Existen en el mercado internacional distintas presentaciones de LT4 sódica (25, 50, 75, 88, 100, 112, 125, 137, 150 y 175 μg / tableta) y está indicada como terapia de reemplazo en hipotiroidismo primario, secundario y terciario, congénito o adquirido.63 En Cuba, cada tableta de LT4 sódica tiene 100 μg (0,1 mg, en estuche de dos blíster con 25 tabletas cada uno) y se expende a un precio módico.67,68
Para iniciar el tratamiento se deberá tener en cuenta la edad del paciente, tiempo de evolución e intensidad del hipotiroidismo, momento fisiológico y la presencia de enfermedades asociadas.60 La evaluación de estos elementos orienta acerca de la dosis de comienzo, que pueden variar desde muy bajas a dosis plenas, según sea el caso.
La dosis inicial en adultos debe ser de 50 a 100 μg diarios por vía oral, que se incrementará de 25 a 50 μg en intervalos de 4 semanas hasta que se corrija la deficiencia tiroidea. La dosis usual de mantenimiento en adultos es 100-200 μg, posición con la que coincide el autor.67) Díaz y otros,60) proponen comenzar con una dosis diaria de 1,6 - 1,8 μg/kg de peso ideal y para reajustar la dosis repiten la TSH entre las 4-6 semanas de tratamiento, hasta alcanzar la dosis óptima (TSH este en el rango normal de referencia). Sin embargo, se pueden necesitar pruebas con más frecuencia si existe embarazo o si está tomando un medicamento que interfiera con la capacidad del organismo para utilizar la LT4. El único peligro del uso de la LT4 ocurre cuando, se toma demasiada o muy poca. Si toma muy poca, el hipotiroidismo persistirá. Si toma demasiada, desarrollará síntomas de hipertiroidismo.32)
Para los pacientes que no se sienten completamente bien tomando solo una preparación sintética de LT4, puede resultar beneficioso el añadir LT3. Esto se debe a que una proporción sustancial de pacientes tratados con LT4 sódica tienen frecuentes síntomas atribuibles al déficit de HT a pesar de alcanzar los objetivos de la terapia bioquímica, lo que hace pensar en si el tratamiento con LT4 sódica es suficiente para todos o si se podría adoptar la combinación con preparaciones de liotironina (LT4 + LT3),69 para mejorar los resultados. En Cuba, se comercializa el Liolevo B, el cual contiene 25 μg liotironina (LT3) sódica/100 μg LT4 sódica en cada tableta.67
En un metaanálisis realizado por Fischman y otros,69 la adición de LT3 al tratamiento del hipotiroidismo tuvo un efecto mínimo o nulo sobre la fatiga, calidad de vida y probablemente no mejoraría el estado de ánimo, dolor, función cognitiva y no reduciría el peso corporal. Sin embargo, el autor ha observado una notable mejoría de la sintomatología en casos puntuales donde persisten síntomas de hipotiroidismo con TSH normal, al indicar el uso del Liolevo B, por lo que se evidencia la necesidad de personalizar la indicación como solución a esta problemática.
En caso de hipotiroidismo severo de larga evolución y en personas con comorbilidades cardiovasculares se debe comenzar el tratamiento con la dosis mínima de LT4 sódica (12,5 -25 μg, aproximadamente) y se incrementará gradualmente cada 4-6 semanas, según los síntomas y la TSH sérica.60 En las personas en que se sospeche una insuficiencia adrenal, iniciar tratamiento con corticosteroides antes de comenzar con HT.67
En el anciano, si este tiene función tiroidea residual, la terapia de reemplazo requiere aproximadamente 1,6 mcg/kg de LT4 sódica diaria. Los pacientes que no tienen una glándula tiroides funcional (por tiroidectomía total o terapia con yodo radiactivo) pueden requerir dosis más altas, mientras que los pacientes con hipotiroidismo subclínico, pueden requerir menos.33 Se recomienda iniciar el tratamiento con dosis bajas y monitorear la respuesta cardiológica; la dosis debe ser aumentada gradualmente por 12,5-25 μg cada 4-6 semanas hasta que el reemplazo sea adecuado, según medición de TSH.64 Los riesgos potenciales de este tratamiento en el anciano incluyen una mayor incidencia de fracturas, arritmias -fibrilación auricular-, y poner en evidencia una isquemia miocárdica, lo que podría resultar del sobre tratamiento.42
El manejo del hipotiroidismo subclínico en el adulto mayor aún es controversial, pues no siempre se benefician del tratamiento con LT4 sódica, especialmente los pacientes de edad avanzada y aquellos con niveles basales de TSH por debajo de 10 mU/L. Aunque se ha demostrado algún grado de mejoría en los factores de riesgo cardiovascular, relacionado al perfil lipídico.40,57
En caso de hipotiroidismo y embarazo, se recomienda el tratamiento con HT a mujeres que cursan con hipotiroidismo clínico, subclínico e hipotiroxinemia, con ajustes cada cuatro semanas.43 Por las características y peculiaridades del tratamiento en la gestación, se recomienda a los interesados consultar artículos relacionados con este tema.70,71,72
El autor hace énfasis en la posible aplicabilidad y generalización de estos resultados, que aportan, desde el punto de vista científico, una revisión actualizada que puede ser de utilidad en la preparación docente y práctica de los médicos del primer nivel de atención, en un tema de importancia en el ámbito de la endocrinología y la medicina interna.
Conclusiones
Para realizar el diagnóstico del hipotiroidismo primario es fundamental conocer los factores de riesgo y el cuadro clínico correspondiente. La elevación de la tirotropina en suero es la mejor prueba diagnóstica y casi siempre indica la presencia de hipotiroidismo primario. Se debe tener presente al inicio del tratamiento, la edad del paciente, el tiempo de evolución de la enfermedad, la intensidad del hipotiroidismo, el momento fisiológico y la presencia de enfermedades asociadas. Todos los pacientes con hipotiroidismo primario deben ser tratados con levotiroxina sódica, aquellos con hipotiroidismo subclínico no siempre se benefician con este tratamiento.