Introducción
La enfermedad inflamatoria intestinal (EII) es una enfermedad de causa idiopática caracterizada por una desregulación en la respuesta inmune para organizar la microflora intestinal. La EII tiene dos grandes exponentes: la colitis ulcerativa y la enfermedad de Crohn. La colitis ulcerativa (CU) se limita a la mucosa y submucosa, involucrando el recto y ascendiendo proximalmente de forma continua el colon. La enfermedad de Crohn (EC) puede afectar cualquier segmento del tracto gastrointestinal desde la boca al ano, involucra las lesiones con parénquima normal por medio y es transmural.1,2
Las mayores proporciones de EII aparecen en los países desarrollados, regiones con climas fríos y las áreas urbanas. Los menores índices se encuentran en las regiones en vías de desarrollo; climas más calurosos y las áreas rurales. A nivel Internacional, la mayor incidencia anual se observa en Norteamérica (Estados unidos y Canadá) y Europa (principalmente los países del norte). En los primeros se reportan más casos de enfermedad de Crohn (20,2 por 100 000 habitantes/año) y en los segundos se describen más casos de colitis ulcerativa (24,3 por 100 000 habitantes/año).
Latinoamérica también ha registrado una incidencia cada vez mayor de las EII, aumentando su prevalencia de un 15 por 100 000 habitantes/año hasta un 24,1.3,4) Las tres características que definen la causa de la enfermedad inflamatoria del intestino son: la predisposición genética; una desregulación de la respuesta inmune; y una respuesta alterada a los microorganismos intestinales. Sin embargo, el evento que activa la respuesta en el EII aún no ha sido identificado. Posibles factores relacionados a este evento incluyen un organismo I patogénico (como todavía no identificado) o una respuesta anormal (ej. fracaso para degradar la respuesta inflamatoria a un antígeno, como una alteración en la función de la barrera).5,6
Cuando se comparan con la población general, los pacientes con EII presentan un mayor deterioro de su calidad de vida. Las preocupaciones más frecuentes entre los pacientes son: llevar una bolsa de colostomía, padecer un cáncer, los efectos de la medicación, la naturaleza incierta de su enfermedad y tener que someterse a una intervención quirúrgica.7
El riesgo de cáncer en la EII está en equivalencia con la extensión y duración de la enfermedad. Los pacientes con colitis ulcerativa de larga evolución tienen mayor riesgo de presentar displasia epitelial del colon y carcinoma, incrementándose de 0,5 a 1 %, por año después de los ocho a diez años de enfermedad. En la enfermedad de Crohn el riesgo de cáncer aumenta principalmente asociado a afectación difusa, segmentos colónicos derivados y antecedente familiar de cáncer de colon.8,9
La Organización Mundial de Gastroenterología,10) identifica la asociación de los siguientes síntomas con el daño inflamatorio en el tracto digestivo: diarrea mucosa o sanguinolenta, constipación (que en ocasiones antecede los cuadros obstructivos), dolor abdominal (normal presente en el cuadrante inferior derecho en la enfermedad de Crohn y en la región periumbilical o en el cuadrante inferior izquierdo en la colitis ulcerativa severa), sangramiento rectal, náuseas y vómitos (ocurren más a menudo en la enfermedad de Crohn que en la colitis ulcerativa). Los síntomas sistémicos son comunes en EII e incluyen fiebre, sudores, malestar y artralgias.11
Existen varias técnicas de imagen en endoscopia que permiten la toma de muestras en áreas seleccionadas (ponches), sin embrago en muchas ocasiones la muestra suele ser superficial y el especialista en Anatomía Patológica puede tener dificultad para hacer un diagnóstico definitivo de colitis ulcerativa o enfermedad de Crohn basada exclusivamente en los resultados histológicos. En estos casos se debe aplicar el término enfermedad inflamatoria intestinal no clasificable, aplicándose la terminología en pacientes que presentan evidencia clínica y endoscópica de enfermedad inflamatoria intestinal crónica que afecta el colon (cuando no se efectuó colectomía), sin compromiso del intestino delgado y sin evidencia histológica definitiva ni otra evidencia que defina entre EC o CU, descartándose además causa infecciosa. Solo se utiliza el término colitis indeterminada a aquellos casos en que se efectuó una colectomía y los patólogos aun con la pieza quirúrgica no pueden efectuar un diagnóstico definitivo de EC o CU después de completar el examen y descartar otras Vea lo que sugirió el revisor posibles causas.12,13
Por lo anterior, ante el incremento del número de casos diagnosticados con enfermedad inflamatoria intestinal, no solo a nivel mundial sino también en Cuba, se hace necesaria una adecuada caracterización del comportamiento clínico, endoscópico e histopatológico de esta enfermedad en Camagüey.
Métodos
Se realizó un estudio observacional de corte transversal en el Hospital Universitario Manuel Ascunce Domenech de la provincia Camagüey, Cuba, desde octubre de 2017 hasta enero de 2020. El universo del estudio estuvo constituido por 78 pacientes que acudieron a la consulta de las especialidades de Gastroenterología y Coloproctología de dicha institución y presentaron criterios clínicos, endoscópicos e histológicos de enfermedad inflamatoria intestinal. La muestra no probabilística a criterio de los autores quedó conformada por 54 pacientes.
Se incluyeron pacientes con edad mayor de 18 años, de ambos sexos y diagnosticados con enfermedad inflamatoria intestinal (colitis ulcerativa, enfermedad de Crohn y enfermedad inflamatoria intestinal no clasificable, este último término aplicado en aquellos casos con evidencias clínico, endoscópicas e histológicas de enfermedad inflamatoria intestinal pero que no pudo concluirse como colitis ulcerativa o enfermedad de Crohn). Se excluyó a los pacientes con otro tipo de enfermedades inflamatorias del colon como colitis inespecíficas o indeterminadas, así como enfermedades neoplásicas o insuficiencia de datos en las boletas de biopsia.
La información fue recopilada en formulario creado a propósito para la investigación a partir de la boleta de biopsia. Las variables independientes utilizadas fueron edad del diagnóstico, sexo, color de la piel, localización anatómica de las lesiones, tiempo de evolución, principal síntoma, complicaciones intestinales, necesidad de tratamiento quirúrgico; rasgos endoscópicos y alteraciones histológicas; como variable dependiente los tipos de enfermedad inflamatoria intestinal. Las muestras de biopsias, fijadas en formol al 10 % y embebidas en parafina, fueron estudiadas con coloración de hematoxilina y eosina (H&E) para obtener las características histopatológicas a correlacionar con la clínica y la endoscopia al momento del diagnóstico.
Los métodos utilizados en la investigación fueron: empíricos (observación y confección de formulario); estadísticos (tabulación de datos y operacionalización de variables, utilizándose tablas estadísticas); y teóricos (interpretación de todos los datos tanto empíricos como estadísticos). El procesamiento de la información se realizó utilizando la técnica estadística de análisis de distribución descriptiva utilizando tablas de distribución de frecuencias y porcentajes.
Se realizó el consentimiento informado a cada paciente explicándoles en que consiste el estudio y la importancia del mismo, preservando su privacidad. Estas normas éticas sirven para promover el respeto a todos los seres humanos y para proteger su salud y sus derechos individuales.
Resultados
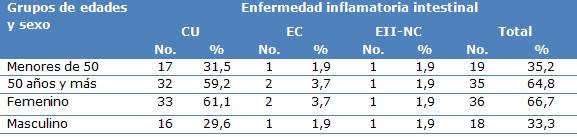
De la muestra en estudio se evidencia que el mayor número de pacientes tenía 50 años o más al momento del diagnóstico con 35 casos para un 64,8 %, seguido en frecuencia por el de 30 a 49 años con el 27,8 %, (15 casos). El sexo femenino predominó tanto en la colitis ulcerosa como en la enfermedad de Crohn con el 66,7 %, (36 pacientes) para una proporción de enfermedad inflamatoria intestinal con respecto al sexo masculino de 2:1 (Tabla 1).
Tabla1 Distribuciónepidemiológica según grupo de edades y sexo
Leyenda: CU (colitis ulcerativa); EC (enfermedad de Crohn); EII-NC (enfermedad inflamatoria intestinal no clasificable).
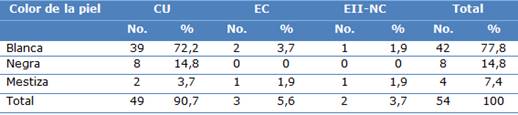
Según el color de la piel, en general se refleja el predominio de la piel blanca con 42 pacientes para un 77,8 %. La piel negra y mestiza estuvieron representadas solamente con el 14,8 % (8 casos) y el 7,4 % (4 casos) respectivamente. Predominó dentro de las variantes la colitis ulcerativa con el 90,7 %, del total de la muestra en estudio (Tabla 2).
Tabla 2 Distribución según color de la piel
Leyenda: CU (colitis ulcerativa); EC (enfermedad de Crohn); EII-NC (enfermedad inflamatoria intestinal no clasificable).
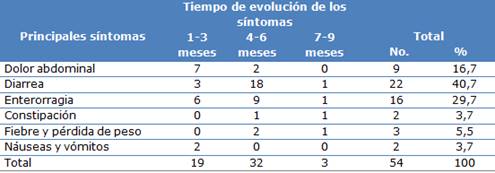
El síntoma cardinal más frecuente fue la diarrea (mucosa, sanguinolenta o no), en un 40,7 % (22 casos) seguidos de la enterorragia y el dolor abdominal con el 29,6 % (16 pacientes) y el 16,7 % (9 pacientes) respectivamente. La evolución de los síntomas en la mayoría de los casos fue de 4-6 meses para un 59,2 % (Tabla 3).
En relación a la localización anatómica de las lesiones se reflejó predominio del colon izquierdo (distal al ángulo esplénico) con el 57,4 % (31 casos) seguido de las limitadas al recto con el 35,2 % (19 casos) (Tabla 4).
Tabla 4 Localización anatómica de las lesiones

Leyenda: CU (colitis ulcerativa); EC (enfermedad de Crohn); EII-NC (enfermedad inflamatoria intestinal no clasificable).
De los 54 pacientes estudiados según criterios endoscópicos presentó afectación continua intestinal el 90,7 % y el 59,3 %, tenían una mucosa de aspecto granular. Dentro de las principales alteraciones histológicas se evidenciaron con mayor frecuencia la distorsión de las criptas con criptitis y la inflamación severa de la lámina propia con 87,0 % y 66,7 % respectivamente (Tabla 5).
Tabla 5 Principales alteraciones endoscópicas e histológicas
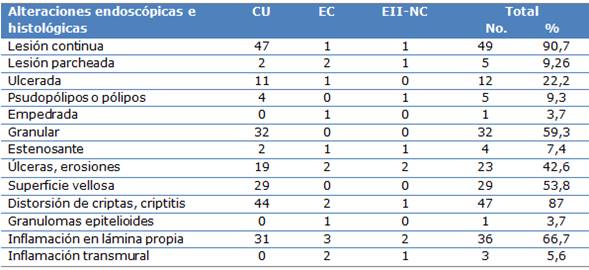
Leyenda: CU (colitis ulcerativa); EC (enfermedad de Crohn); EII-NC (enfermedad inflamatoria intestinal no clasificable).
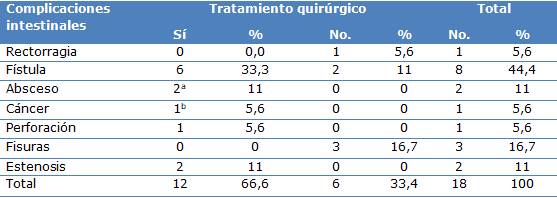
Del total de pacientes estudiados se identificaron 18 con complicaciones intestinales representando el 33,3 %. De estos últimos el 66,6 % (12 casos) requirieron tratamiento quirúrgico. Como principal complicación primó con el 44,4 %, las fístulas con 8 casos, de ellos necesitaron tratamiento quirúrgico 6 pacientes para un 33,4 % (Tabla 6).
Discusión
La distribución por edades de los casos de EII recientemente diagnosticados es en campana; la incidencia máxima ocurre en las personas en el comienzo de la segunda década de la vida, con la inmensa mayoría de nuevos diagnósticos hecha en personas entre 15-40 años. Una segunda elevación, aunque más pequeña en la incidencia, ocurre en las pacientes mayores entre 55-65 años. Cerca del 10 %, de pacientes de EII son menores de 18 años. (14,15 El estudio coincide con el segundo pico de incidencia y coincidimos con otros realizados en países de América del Sur y Europa.16,17,18
En la literatura no se recoge una prevalencia franca de un sexo u otro en la EII, aunque sí se ha propuesto la incidencia de manera ligera superior del sexo femenino,19,20 lo cual se corresponde con el estudio y se logra aunar resultados con otros realizados como los de Iade et al.,21 en Uruguay y los de Betteridge et al.,22) en Estados Unidos, donde proponen que los hombres son diagnosticados tardíamente.
Atendiendo al color de la piel en estudios realizados por Selvaratnam et al.,23 en Suramérica que recoge una muestra amplia de pacientes en largos periodos de tiempo se evidencia que los pacientes de raza blanca son los más afectados. Por otra parte, Figueroa,3) en una revisión epidemiológica de las EII expone la prevalencia de la piel blanca sobre la mestiza o la asiática, principalmente en Europa y Norteamérica.
La triada clínica principal de la enfermedad inflamatoria intestinal se encuentra constituida por diarrea mucosanguinolenta o no, enterorragia y dolor abdominal,11,12 lo cual concuerda con los resultados, aunque en las edades extremas asociado al cambio del tránsito intestinal tienden a presentarse los síntomas generales como fiebre, vómitos y pérdida de peso, sobre todo en la enfermedad de Crohn.18,24)
También los síntomas se relacionan con las formas más graves de presentación de la enfermedad, a lo cual contribuye la localización anatómica de las lesiones, su extensión y la presencia de comorbilidades.21,25
Desde el inicio de los síntomas hasta la búsqueda de atención médica la mayoría de los pacientes tardaron entre cuatro a seis meses lo cual concuerda con estudios epidemiológicos de Latinoamérica y Europa, como tiempo promedio desde el inicio de los síntomas hasta el diagnóstico.16,25) Como por lo general comienzan los síntomas de forma solapada, el paciente retarda la visita al médico.
Los casos de manifestaciones clínicas más agudas acudieron tempranamente mientras que las manifestaciones generales como fiebre y pérdida de peso acudieron tarde, a menudo relacionándose con las complicaciones de estas enfermedades.8,18)
Con respecto a la localización de las lesiones primó la región rectosigmoidea (colon izquierdo distal al ángulo esplénico) evidenciándose de manera fundamental en la colitis ulcerativa ya que los casos diagnosticados con enfermedad de Crohn su localización anatómica estuvo representa por la íleo-colónica, correspondiendo esto con varios estudios como el de Fernández et al.,15) en la provincia Pinar del Río.17,26
En varios estudios mundiales ha ido en aumento la incidencia de la enfermedad de Crohn, como por ejemplo en Suramérica, según un estudio de Selvaratnam et al.,23 realizado en 2019, sin embargo, su presentación en Cuba no se ha manifestado con cifras relevantes, careciendo de pocos estudios epidemiológicos al respecto y observándose un gran predominio de la colitis ulcerativa. Esto fue corroborado por Salazar et al.24) y Cervantes et al.,27) en dos provincias de Cuba.
No obstante, los valores obtenidos coinciden con muchos otros estudios epidemiológicos del continente americano donde la colitis ulcerativa alcanza como subclasificación el patrón predominante, como por ejemplo en los estudios de Paredes et al.,16) en Perú, Sambuelli et al.,17 e Iade et al.,21) en Argentina y Juliao et al.,28) en Colombia. Europa no queda exenta de esto y en estudios realizados en España también se pone de manifiesto la prevalencia de la colitis ulcerativa sobre la enfermedad de Crohn.18
En el diagnóstico de la EII los estudios de imágenes obtenidas por ultrasonografía, resonancia magnética, tomografía computarizada o colonoscopia; constituyen valiosas herramientas. Tienen una sensibilidad entre el 80 % y 85 % y una especificidad entre 90 % y 95 %.
Las principales alteraciones endoscópicas que se evidenciaron consistieron en mucosa friable, granular, sangrante, que se correlacionan histológicamente con hallazgos como erosiones de la mucosa, inflamación severa de la lámina propia y distorsión de las criptas. Estos resultados se corroboran con otras investigaciones como las de Fernández et al.15 y los de Iade et al.,21) entre otros.23
Los estudios de imagen también permiten identificar posibles complicaciones ya presentes al momento del diagnóstico como, por ejemplo: fístulas, estenosis, obstrucciones, enterorragias y abscesos. En cuanto a las fístulas que fue la complicación más frecuente en el estudio, tanto la ecografía, como la imagen de la resonancia magnética y la tomografía computarizada tienen una sensibilidad entre el 67-87 % y una especificidad del 90-98 %, por lo cual las últimas guías de consenso recomiendan las técnicas de imagen para evaluar complicaciones fistulizantes.
A pesar de esto los hallazgos ecográficos de la EII pueden identificarse en otras enfermedades propias del sistema digestivo por lo que discernir entre ellas puede ser muy complejo, siendo de vital importancia la toma de muestra para estudio histológico, constituyendo así la biopsia el diagnóstico certero que permite clasificar las EII.26,29,30
En estudios epidemiológicos la clasificación de la extensión endoscópica se realiza según la clasificación de Montreal,23,26) sin embargo, en Cuba se recogen pocos estudios sobre la EII y el uso de esta clasificación, lo que dificulta la valoración más integral de estos pacientes.
Las complicaciones intestinales son las más frecuentes e incluso suelen ser los motivos de consulta. Destacan las fístulas, los abscesos, la obstrucción intestinal, enterorragias y perforaciones.11,12) El estudio también reveló este aspecto, donde las fístulas (rectovaginales, perianales, enterocólicas) constituyeron las complicaciones más frecuentes. Los casos evaluados diagnosticados con EC presentaron como complicación la estenosis con obstrucción intestinal y la neoplasia de colon resultó ser un paciente diagnosticado con CU.
Algunos estudios epidemiológicos entre ellos el realizado por Selvaratnam et al.,23 coinciden al plantear que las fístulas constituyen una de las principales causas de tratamiento quirúrgico en estos pacientes y la estenosis es una de las complicaciones principales en la EC.8,11
Aunque la colitis ulcerativa y el Crohn tienen diferencias significativas no todos los tratamientos disponibles para una enfermedad pueden ser eficaces para la otra. La intervención quirúrgica para la colitis ulcerativa es curativa para la enfermedad colónica y reducir así el potencial de malignidad, sin embargo, en la enfermedad de Crohn solo se utiliza en los casos donde existan complicaciones intestinales.26
A pesar que se evidencia alta correlación entre criterios clínico-endoscópicos e histopatológicos, dos de los casos que no se confirmaron ni como CU o EC, se concluyeron como EII no clasificable. Para lograr un diagnóstico definitivo en estos casos se requiere de marcadores inmunológicos entre los que se encuentran el calprotectin fecal y los anticuerpos perinucleares antineutrófilos (pANCA) y anti-Saccharomyces de cerevisiae (pASCA). La combinación de pANCA positivo y pASCA negativo tiene una alta especificidad para la colitis ulcerativa, considerando que el pASCA positivo con pANCA negativo es más específico para la enfermedad de Crohn.17,26
Existen varios test e índices predictivos que aúnan criterios clínicos, endoscópicos e histológicos tanto para la colitis ulcerativa como para la enfermedad de Crohn que proponen un afrontamiento más eficiente e integral de estas enfermedades.24,27) Se requiere adaptar según las características propias de cada institución de salud el que mejor logre reunir consenso y viabilidad, para así poder brindar a los pacientes un diagnóstico temprano y un seguimiento más personalizado y efectivo.
Conclusiones
Predominaron los pacientes con edad de 50 años o más, los pertenecientes al sexo femenino y el color de piel blanca. El síntoma fundamental en la mayoría fue la diarrea y la evolución de la enfermedad promedio con mayor frecuencia fue entre cuatro y seis meses.
La variante que primó fue la colitis ulcerativa y se corroboró adecuada correlación entre los criterios clínico-endoscópicos e histopatológicos. En la CU la región recto-sigmoidea constituyó la localización más frecuente de las lesiones mientras la íleo-cecal predominó en pacientes con EC.
Los rasgos endoscópicos e histológicos que predominaron en la CU fueron las lesiones continuas y la distorsión de las criptas con criptitis respectivamente, mientras que en la EC primaron las lesiones parcheadas y el infiltrado severo de la lámina propia.
Las principales complicaciones intestinales identificadas en la CU fueron las fístulas y en la EC la estenosis de la luz intestinal, requiriendo ambas en un alto porcentaje tratamiento quirúrgico.