Introducción
Las enfermedades virales presentan una incidencia en aumento en los últimos años, con brotes que han llevado a los sistemas de salud a situaciones complejas. Sin embargo, han propiciado su estudio detallado, llegando a comprender y predecir su impacto real a corto y largo plazo. De igual forma, los especialistas en la atención al paciente crítico no han quedado exentos de estos retos, teniendo que afrontar desde la primera línea el impacto de las mismas. Algunos ejemplos como la re-emergencia de enfermedades virales ola resistencia microbiana, han llevado al diseño nuevos protocolos y modos de actuación. 1,2
En diciembre de 2019, la Comisión Municipal de Salud de Wuhan, en la República Popular de China, hizo público un reporte de 27 casos humanos, quienes se les diagnosticó neumonía viral. De ellos, 7 pacientes se encontraban en condiciones críticas. La enfermedad tenía como etiología un nuevo patógeno humano con alta capacidad zoonótica; al cual se designó de forma provisional como coronavirus novel 2019 (2019-nCoV). 3
La enfermedad causada por el nuevo coronavirus SARS CoV-2 (severe acute respiratory syndrome coronavirus 2 por sus siglas en inglés) se declaró por la Organización Mundial de la Salud (OMS) como una emergencia de salud pública internacional en enero de 2020, y como una pandemia en marzo siguiente. 4,5
Esta se caracteriza por poseer un amplio espectro clínico, englobando la infección asintomática o enfermedad leve del tracto respiratorio superior. Algunos pacientes desarrollan síndrome de dificultad respiratoria aguda (SDRA), el estado más crítico de la enfermedad y requieren el ingreso a la unidad de cuidados intensivos (UCI) y el aporte de ventilación mecánica artificial (VMA). 6,7
El SDRA se define como una lesión pulmonar inflamatoria aguda y difusa. Conlleva el aumento de la permeabilidad vascular y del peso pulmonar, pérdida del tejido aireado, aumento del espacio muerto fisiológico y disminución de la distensibilidad del pulmón. 8
Debido a la elevada mortalidad en los pacientes que desarrollan SDRA y la crisis que ha generado, los recursos hospitalarios se han agotado rápidamente, lo que ha impulsado a los médicos a establecer estrategias de apoyo terapéutico y de oxigenación para evitar el deterioro ventilatorio y la muerte de los pacientes. En este caso surge la ventilación en decúbito prono (PP) como una medida de bajo costo y probablemente efectiva.9
La PP es estrategia de uso habitual dentro de la UCI en el mundo, especialmente en pacientes con SDRA. Se utiliza para perfeccionar la oxigenación arterial. Incrementa la relación ventilación/perfusión (V/Q), mediante el reclutamiento en las regiones pulmonares dependientes, la capacidad residual funcional y el flujo sanguíneo pulmonar.10,11
Basados en los cambios fisiopatológicos pulmonares que genera y los beneficios fisiológicos, puede ser utilizada como una terapia de rescate. Así como una alternativa para prevenir el deterioro de la función ventilatoria, que puede implementarse en todos los hospitales COVID.
Ante la necesidad de actualizar los conocimientos referentes a las estrategias efectivas que mejoran la supervivencia en los pacientes COVID-19 y SDRA, se realiza esta revisión narrativa sobre la base de la medicina basada en la evidencia en el tema. Tiene como objetivo describir elementos de interés concernientes a la PP en el SDRA por el virus SARS CoV-2 con y sin VMA.
Métodos
Se realizó una revisión narrativa de la literatura mediante una búsqueda sin restricciones en idiomas español e inglés. El período de búsqueda incluyó los meses de julio de 2019 hasta febrero de 2021.
La pesquisa se hizo en las siguientes bases de datos y motores de búsqueda: Google académico, SciELO, PudMed/Medline, Clinical Keys y BVS-Cuba.
Los descriptores utilizados fueron: ventilación en decúbito prono/técnica, ventilación en posición prona/ventajas, impacto de la ventilación en decúbito prono en el SDRA por SARS CoV-2/resultados, ventilación prona en pacientes con Covid 19/efecto, así como sus traducciones al inglés.
Los criterios de inclusión fueron: artículos de acceso libre, originales, revisiones narrativas y sistemáticas (con/sin meta-análisis), ensayos clínicos, editoriales, casos clínicos, cartas al editor/director y documentos de consenso.
Se excluyeron para la presente revisión, artículos resúmenes y aquellos que describen el tema en la población pediátrica.
El período de búsqueda incluyó los últimos 10 años. Se seleccionaron 63 referencias que cumplieron con los criterios de selección. De ellas, el 96,82 % corresponde a los últimos 5 años.
Desarrollo
Una de las manifestaciones más temidas de la COVID-19 a nivel pulmonar es el desarrollo del SDRA. Se estima que del 5 al 20 % de los pacientes hospitalizados en áreas de cuidados críticos se ingresan por esta complicación, de los cuales 88 % requiere VMA. 11
El SDRA por el virus SARS Cov-2 es una enfermedad con fenotipos pulmonares específicos, que deben conocerse por los médicos de asistencia. La principal característica de cada uno de los fenotipos es la disociación entre la gravedad de la hipoxemia y su mecánica respiratoria. 12,13
Gattinoni L y colaboradores,14) los describe y clasifican en L y H. En el fenotipo tipo L, la elastancia y la relación ventilación-perfusión (V/Q) disminuyen, el peso pulmonar el índice de reclutamiento es bajo. A diferencia del fenotipo H, donde ocurre todo lo contrario.
Los primeros estudios sobre PP para tratar el SDRA se remontan a más de 40 años. A principios de los años 70, haciendo alusión a los beneficios potenciales de la técnica en la mecánica pulmonar y en la oxigenación. 15
Generalmente se utiliza en pacientes con SDRA moderado (relación presión arterial de oxígeno/fracción inspiratoria de oxígeno [PaO2/FiO2].< 200 mmHg) a grave (PaO2/FiO2< 100 mmHg) bajo VMA. Esta posición promueve la homogeneidad pulmonar, mejora el intercambio de gases y la mecánica respiratoria, permite reducir la intensidad de la ventilación y la lesión pulmonar.10
Elementos fisiopatológicos y beneficios fisiológicos de la ventilación en decúbito prono
Entre los mecanismos fisiopatológicos que genera la PP, se describen la disminución del gradiente gravitacional, cambios en la motilidad del diafragma o los efectos sobre el volumen pulmonar y la elastancia de pared torácica. Esto genera beneficios en la dinámica pulmonar y el intercambio gaseoso.
Primeramente, la disminución del gradiente gravitacional en la presión pleural produce mayor expansión en las regiones no dependientes de gravedad y menor expansión en las regiones dependientes. El mecanismo propuesto se relaciona con la desventaja que proporciona la ventilación pulmonar en decúbito supino (DS) en presencia de SDRA, la cual presenta una distribución heterogénea y no uniforme. Los alveolos ventrales se dilatan con facilidad a diferencia de los alveolos dorsales que se encuentran relativamente comprimidos por el peso del corazón, el mediastino y el lóbulo inferior izquierdo. La gravedad y la forma triangular del pulmón dan como resultado dicha distribución (presión trans-pulmonares a través del eje ventral-dorsal), dando como resultado la disminución del tamaño alveolar en DS. Este fenómeno se invierte cuando se establece la PP. 16-18
Segundo, debido a la presencia de la columna vertebral y los músculos paravertebrales, la región dorsal es más rígida que la región ventral y tanto la presión pleural como la presión intrabdominal se modifican al cambio de posición. Cuando se coloca al paciente en PP, la expansión torácica principalmente se produce en la región abdominal y dorsal, influenciada por el incremento de la rigidez de la pared abdominal, favoreciendo una mejor oxigenación y relación V/Q en las zonas más declives. 19
Por último, el porcentaje del volumen pulmonar debajo del corazón en personas sanas en DS abarca el 40 % del hemitórax izquierdo mientras que en PP no llega al 4 %. En pacientes con SDRA, fisiológicamente presentan un aumento del peso pulmonar debido al incremento de la presión hidrostática, el tejido pulmonar se vuelve más rígido y la distensibilidad de la caja torácica disminuye en asociación con la compresión, originando atelectasia por compresión y aumentando la distención de las regiones no declives por tracción alveolar. El cambio de posición de DS a PP, aumenta el volumen pulmonar en un 17 %. Los gradientes gravitacionales se reducen, mejorando la perfusión y ventilación del parénquima pulmonar. 10,19
En DS la distensibilidad de la pared torácica está determinada por la elasticidad relativa de la pared torácica anterior y el diafragma, ya que la porción posterior de la caja torácica está en contacto con la cama. En PP, la elasticidad general del diafragma no cambia, mientras que la parte dorsal del tórax puede moverse libremente. La consecuencia es una mejor distribución de los gases hacia las regiones pulmonares ventrales y paradiafragmática, con mayor reclutamiento de estas áreas. De ello se deduce que la distribución del gas se vuelve más homogénea. 16
Al existir un mejor ajuste de los pulmones en la cavidad torácica y aliviarse la compresión cardíaca en la estructura pulmonar ocurre una mejoría en la relación V/Q, se produce un aumento en el volumen pulmonar al final de la espiración, previene la lesión pulmonar inducida por el ventilador (por medio de una distribución más uniforme) y propicia facilidad para el drenaje de las secreciones (al mejorar la redistribución de presiones y volúmenes en las zonas pulmonares con desequilibrio V/Q). 18,20-22
Procedimiento para posicionar al paciente en decúbito prono y contraindicaciones
La técnica para el posicionamiento en PP es segura y puede realizarse con un mínimo de 3 operadores. El personal debe capacitarse para realizar el proceder, identificar los riesgos y complicaciones de la misma. 23(Figura 1)
Indicaciones y duración de la posición
Autores como Munshi L et al. 24) yPugliese F y colaboradores,24 expresan que es más útil para pacientes con índice PaO2/FiO2 ≤ 150 mmHg, y no se recomienda si el índice es mayor. En referencia a lo planteado, se sugieren dos opciones:
Pronar y evaluar respuesta: si mejora la relación PaO2/FiO2 o la saturación pulsátil de oxígeno (SpO2/FiO2), mantener en dicha posición por al menos 16 horas hasta que la relación PaO2/FiO2 o SpO2/FiO2 sea > 200 mmHg durante al menos cuatro horas. Luego volver a posición supino. Si el paciente mantiene PaO2/FiO2> 150 mmHg o SpO2/FiO2> 175 mmHg durante al menos 4 horas, mantener en supino. De lo contrario, pronar nuevamente durante al menos 16 horas y volver a evaluar.
Si se dispone de recursos suficientes, considerar rotación entre PP y supino, siguiendo las recomendaciones anteriores. Con una duración en prono que varía entre 16 a 20 horas al día. 24,25
González-Castro y colaboradores,26 y Guerin C,27 en sus respectivos estudios plantean el empleo de varios ciclos prolongados, con duraciones comprendidas entre las 18 y las 20 horas. 26,27
Independientemente a estas consideraciones, las recomendaciones son diversas y no existe un consenso definido. Varios de los autores consultados, así como algunas observaciones sobre el tema se exponen a continuación.
Chica-Meza et al.28exponen que el período de ventilación en PP debe ser de 24 horas. Además, se deben implementar maniobras de reclutamiento alveolar con el objetivo de disminuir el número de ciclos.
La guía de práctica clínica de la campaña ¨Sobrevivir a la sepsis para el virus SARS CoV-2¨ recomiendan la PP por 12 a 16 horas en pacientes con SDRA moderado o grave bajo VMA (Recomendación Débil, Calidad de evidencia Baja). 29
La Asociación Americana de enfermería para los cuidados críticos,15 el Ministerio de Sanidad Español30y las autoridades canadienses31 apoyan esta técnica por al menos 16 horas para pacientes con PaO2/FiO2< 150 mmHg. Otros como Sorbello M. y colaboradores,32) proponen hasta 7 ciclos de prono.
Alhazzani W et al,29 y Jin Y. et al, 33plantean mantener la PP durante 12 a 16 horas, en pacientes con SDRA con VMA.
Recientemente Jochmans S y colaboradores,34) confirmaron que el reclutamiento de zonas pulmonares posteriores depende de la duración del posicionamiento. Lo que establece un margen más amplio para la duración del proceder. Períodos de 16 hasta 36 horas se han asociado a mejor PaO2/FiO2 y mantenimiento del efecto posterior al supino. Este estado de PP prolongada tiene la ventaja de disminuir la frecuencia de exposición del personal sanitario siempre y cuando se establezcan protocolos para el inicio, desarrollo, monitoreo y término de la estrategia. 35
Guérin C y colaboradores,36) sustentan que debe aplicarse independientemente del grado de hipoxemia. Al menos en los pacientes con una PaO2/FiO2< 150 mmHg. Ya que esta técnica permite atenuar o prevenir la lesión inducida por ventilación mecánica.
Los autores de esta comunicación, basados en la experiencia acumulada durante el enfrentamiento a la pandemia en escenarios internacionales, se adhieren a la recomendación basada en 12 a 16 horas de PP en pacientes con SDRA moderado-severo (comunicación personal).
Cuidados del paciente en decúbito prono
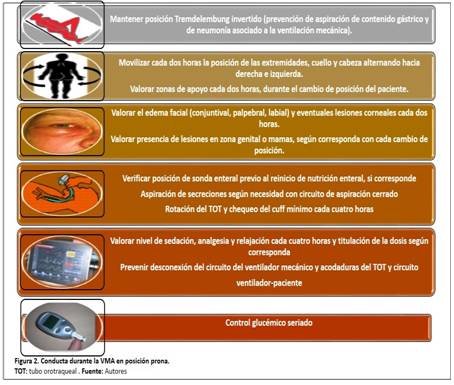
Entre los lineamientos a tener en cuenta durante el proceder se encuentra la monitorización de la perfusión, oxigenación, cambio de posición y el empleo de ventilación mecánica protectora. Igualmente, es necesario prestar atención al estado del tubo endotraqueal y a las vías colocadas al paciente.37) (Figura 2).
La PP establece desafíos hemodinámicos peculiares. Un estudio observacional prospectivo realizado por Yoon HK et al.38 constataron que la compresión del abdomen durante la PP puede restringir el flujo sanguíneo de la vena cava inferior, ocasionando una congestión venosa y consecuente reducción del débito cardíaco.
En el contexto del paciente con insuficiencia respiratoria aguda grave por el virus SARS CoV-2, ese puede ser el resultado deseado para que se alcancen la reducción del trabajo miocárdico y la prevención de factores cardíacos asociados a la falla respiratoria.
Estudios que avalan el uso de la ventilación en decúbito prono
La PP emerge como herramienta de utilidad durante la atención al paciente con SDRA por SARS CoV-2. Los protocolos en Jiangsu (quien fuera en su momento epicentro de la pandemia en China) emplearon diferentes terapéuticas, entre las cuales se incluyó la PP. Su uso se justificó en los beneficios antes descritos del proceder (las zonas dependientes del pulmón son más propensas al colapso; lo cual propicia disminución del tejido pulmonar disponible para lograr el intercambio). 39,40
Zang X y colaboradores,41) evaluaron esta estrategia con el objetivo mejorar la hipoxia grave, el rendimiento de las imágenes de tomografía axial computarizada y la supervivencia de los pacientes con COVID-19. Se reclutó un total de 60 pacientes. El 38,3 % se colocó en PP de forma precoz y resto se mantuvo en DS. En el grupo en PP la SpO2 se incrementó de 91,09 ± 1,54 % a 95,30 ± 1,72% (p < 0,01) después de 10 minutos. A los 30 minutos: 95,48 ± 1,73 %, sin diferencia estadística (p < 0,58). La frecuencia respiratoria disminuyó de 28,22 ± 3,06 por minuto (rpm) a 27,78 ± 2,75 rpm después de 10 minutos (p = 0,20) y 24,87 ± 1,84 rpm a los 30 minutos (p < 0,01). Sin embargo, no se encontró relación estadística entre estos parámetros y los de base (p = 0,203). Se logró mejoría en las imágenes pulmonares visualizadas por tomografía y el seguimiento a los 90 días mostró una mortalidad del 45,3 % del grupo PP comparado con un 75,7 % del otro grupo. Los investigadores concluyeron que el proceder resultó beneficioso y cumplió los objetivos perseguidos.
Aoyama et al42 realizaron una revisión sistemática y meta-análisis con el objetivo de evaluar las intervenciones ventilatorias disponibles para el mejor tratamiento de pacientes adultos con SDRA moderado a grave. Incluyeron 25 estudios que enrolaron un total de 7753 pacientes. Se reportó que la PP comparada con la ventilación mecánica protectora pulmonar sola, se asocia significativamente con un menor riesgo de muerte a los 28 días (RR 0,69; IC 95 % 0,48-0,98), evitando 124 muertes más por 1000 pacientes. Así mismo, la posición comparada con la ventilación oscilatoria de alta frecuencia se asocia significativamente a un menor riesgo de muerte a los 28 días (RR: 0,61; IC 95 % 0,39-0,95; certeza de la evidencia moderada), evitando 170 muertes más por 1000 pacientes.
Ziehr et al11) en un estudio prospectivo tipo series de casos establecieron la PP en 31 pacientes. La media de PaO2/FiO2 en DS fue 150 mmHg con una distensibilidad pulmonar (Dp) de 33 ml/cmH2O. Después de la PP, la PaO2/FiO2 aumentó a 232 mmHg, y la Dp a 36 ml/cmH2O. 72 horas posteriores a la primera sesión en PP, ya en DS la media de PaO2/FiO2 fue 233 mmHg y la Dp de 42 ml/cmH2O.Durante los tres días los pacientes recibieron entre una a tres sesiones con una media de 18 horas por sesión.
En el meta-análisis realizado por Munshi L et al, 24 al evaluar los efectos de la PP en comparación con la VMA en DS en el SDRA, mostró reducción de la mortalidad en pacientes ventilados en PP cuando el SDRA es moderado o grave.
González Ricardo CA et al43 incluyeron 42 pacientes, los cuales requirieron de VMA por SDRA desde moderado a grave. Se realizaron 107 eventos en PP, siendo 1 el mínimo y 7 el máximo eventos realizados. La población presentó un promedio de 2,7 eventos de PP. El tiempo promedio fue de 30,1 horas por sesión. El promedio de índice PaO2/FiO2 previo al PP fue de 125 ± 28 mmHg y al cambio en PP: 174 ± 50 mmHg (p< 0,001), demostrando así el impacto positivo de la posición en los pacientes que presentan una hipoxemia refractaria por SARS CoV-2.
Cada vez es mayor la disponibilidad de literatura donde se evidencia el uso de la PP, como estrategia terapéutica en pacientes con hipoxia grave o refractaria, alcanzándose resultados positivos en el orden clínico y ventilatorio.
Datos preliminares en el Hospital Universitario del estado Maracaibo, en Venezuela. Los autores de esta comunicación han aplicado la PP a235 pacientes con manifestaciones clínicas de insuficiencia respiratoria aguda sometidos a VMA tanto invasiva como no invasiva. Se ha alcanzado mejoría de la hipoxemia en 152 (65 % de los admitidos), logrando una disminución en la mortalidad. De manera general los resultados alcanzados guardan relación con estudios publicados en varios países (Comunicación personal).
Otros estudios que muestran la utilidad de la PP se muestran en la Tabla 1. (34,44-46
Tabla 1 Características de estudios publicados considerando el país donde fueron realizados.
| Autor (País) | Método (Objetivo) | Principales conclusiones |
|---|---|---|
| Jin YH et al. (China) | Consenso de expertos (Construir directivas para actuar con pacientes con infecciones por |
Cuando el paciente positivo para COVID-19 desarrolle SDRA, será necesario adoptar ventilación mecánica invasiva en combinación con la PP. |
| Arabi YM et al. (Arabia Saudí) | Revisión narrativa (Describir el manejo para pacientes con SDRA por |
Utilizar la PP en pacientes con SDRA grave fue asociado a la oxigenación mejorada, sostenida después del regreso a la posición supina |
| Piva S et al. (Italia) | Cohorte prospectivo (Informar la experiencia de un hospital con pacientes con COVID-19) | Se sugiere aplicar el PP como tratamiento precoz en la COVID-19 |
| Ghelichkhan P et al. (EEUU) | Revisión de literatura (Describir el papel de la PP en pacientes con COVID-19) | La posición prona puede contribuir a la reducción de la mortalidad desde que practicada en las horas iniciales de la manifestación de la enfermedad |
| SDRA: síndrome de distrés respiratorio agudo; PP: posición en decúbito prono |
Por último, en el estudio realizado por Valencia RA. et al,47un total de 82 pacientes con diagnóstico de SARS CoV-2 fueron estudiados. Se calculó la probabilidad de supervivencia individual acumulada a lo largo de 60 días de seguimiento con el método de Kaplan Meier en grupos tratados con soporte múltiple de órganos aislado o asociado a terapia prono. El 75,6 % requirieron PP por una relación PaO2/FiO2< 150 mmHg, mientras que el 24,4 % no fueron sometidos a esta estrategia por presentar PaO2/FiO2> 150 mmHg. La supervivencia a 60 días fue de 54, 8 y 80% respectivamente (p = 0,069). El estudio mostró también que existió menor su pervivencia en el grupo de pacientes en quienes se inició la terapia prono después del día seis comparado con aquellos que no requirieron la terapia o fueron pronados dentro de los primeros cinco días (p = 0.326). Concluyen los autores que la PP en pacientes con SARS-CoV-2 con PaO2/FiO2< 150 mmHg es una estrategia que permite mantener una supervi vencia equiparable a aquella que tienen los pacientes que ingresan con PaO2/FiO2> 150 mmHg.
Ventilación en decúbito prono y ventilación no invasiva (VNI)
Recientemente, se informó que la PP mejora la oxigenación y la capacidad de reclutamiento pulmonar cuando se combina con VNI en pacientes con SDRA ligero a moderado por el virus SARS CoV-2, intentando mejorar la oxigenación y evitar una intubación. En teoría, muchos de los mecanismos que explican esta mejora de la oxigenación con el PP en pacientes intubados pueden ser aplicables a pacientes con VNI.
En pacientes despiertos, esta maniobra es más fácil. Los pacientes pueden colocarse boca abajo por sí mismos, manteniendo la postura adecuada durante el mayor tiempo posible. Incluso en las salas de hospitalización general, mejorando la oxigenación, y disminuyendo así el número de ingresos en UCI.48-51
Un estudio retrospectivo en 3 hospitales en las ciudades de Wuhu y Maanshan en 2020,48 donde fueron examinados 79 pacientes COVID-19 despiertos.10 fueron graves y colocados en PP en combinación con tratamiento con cánula nasal de alto flujo (CNAF). El tiempo de posicionamiento fue > 16 horas al día. Con cambio de posición cada 2 horas, pudiendo adecuarse de acuerdo a la tolerancia del paciente. La media PaO2/FiO2 se elevó significativamente después de PP. Ninguno de los pacientes progresó a un estado crítico o necesitó intubación endotraqueal. Se demostró que el aporte de oxígeno con CNAF en pacientes COVID-19 combinada con posición en PP podría usarse de manera segura y eficaz en pacientes graves con COVID-19.
Otros estudios sobre PP y VNI se muestran en la Tabla 2. (48,52-56
Tabla 2 Estudios de PP en pacientes con infección por SARS CoV-2 sin VMA.
| Autor (País) | Tipo de estudio (Tiempo PP) | Principales conclusiones(Tipo de VNI) |
| Xu Q et al. (China) | Retrospectivo (16 hrs. Cambio de posición cada 2 hrs) | El uso temprano del PP combinado con CNAF mejora la oxigenación y evita la intubación. |
| Sztajnbok J et al. (Brasil) | Reporte de casos. (Paciente 1: 10 hrs Paciente 2: 8 hrs) | Reducción de la necesidad de oxígeno, de 10 litros a 5 litros por minuto. Ningún paciente requirió intubación. |
| Elharrar X et al. (Francia) | Prospectivo. (3 hrs) | La oxigenación aumentó durante el PP en solo un 25 % y no se mantuvo en la mitad de las personas después de la re-supinación. 4 pacientes fueron intubados. |
| Coppo A et al. (Italia) | Cohorte prospectivo (3 hrs) | Aumento en la relación PaO2/FiO2. El posicionamiento fue factible y efectivo para mejorar la oxigenación. El efecto se mantuvo en la mitad de pacientes después de la re-supinación. |
| Damarla M et al. (EE.UU) | Retrospectivo. (Media: 5 hrs) | La oxigenación aumento al realizar la posición al cabo de 1 hora, aumentando la saturación de oxígeno de 94 % a 98 %. |
| Caputo ND et al (EE.UU) | Prospectivo tipo series de caso (No descrito) | Después de 5 minutos de PP, la media SpO2aumentó 94 %. (IQR 90 a 95 %; p<0.001). |
A pesar de que se evidencian un aumento en la supervivencia al realizar el posicionamiento prono, aun se requieren más estudios que avalen la intervención de este posicionamiento sobre la tasa de seguridad en pacientes con infección por el virus SARS CoV-2 que se encuentran en VMI.
De manera general, algunas razones que justifican el poco uso de esta técnica en ambas situaciones son la gravedad de la hipoxia (la cual no es suficiente para sugerir el uso de PP) y la presencia de inestabilidad hemodinámica, lo cual dificulta su uso. 57
Sin embargo, se podría estar frente a una gran estrategia que actualmente puede contribuir en la mejoría del paciente con infección por este virus, evitando el progreso al estado crítico de la enfermedad, previniendo o retrasando la intubación, así como en forma terapéutica eficaz en pacientes con hipoxemia refractaria.
Ventilación en decúbito prono en Cuba
A razón de los autores, hasta el momento de la confección de este artículo, no se encontraron investigaciones publicadas sobre uso de la PP en el tratamiento del SDRA por SARS CoV-2en Cuba. La búsqueda bibliográfica confirmó un par de ejemplos 2,58 en los cuales se comenta sobre la técnica en artículos que tratan sobre otras temáticas relacionadas. Aunque es reconocible el artículo de Rodríguez Perón JM et al.59 Una revisión de excelente factura centrada en el uso de la PP en la VMA invasiva.
Independientemente a estos resultados, desde el comienzo de la pandemia en la isla y con la ejecución de medidas para el tratamiento intensivo en la UCI-COVID. Se establecieron directrices que avalan la implementación de la técnica; las que incluyen su uso en pacientes que necesiten oxigenoterapia suplementaria, oxigenoterapia de alto flujo, VNI, o VMA invasiva. No la aconsejan en embarazos avanzados, laparotomía reciente, cirugía traqueal en las dos semanas previas, hipertensión intracraneal, fracturas pélvicas, vertebrales o torácicas, grave inestabilidad hemodinámica e hipertensión intraabdominal. El razonamiento fisiopatológico se fundamenta en los beneficios antes descritos y se sugiere se realice precozmente, con extensión de hasta 16 horas al día. 60,61
Fuera del ámbito de la COVID-19, en los últimos 10 años, diversos autores han declarado la utilidad de la técnica en el tratamiento del SDRA. 62,63) Demostrando que el proceder es usado en la isla, aunque no de forma homogénea.
Conclusiones
Se ha postulado que adoptar la posición en decúbito prono para pacientes no intubados por infección del virus SARS CoV-2 que requieren soporte respiratorio básico es tan beneficioso como en pacientes con síndrome de distrés respiratorio agudo con ventilación mecánica invasiva pudiendo mejorar en ambos la oxigenación, al reducir la necesidad de ventilación invasiva y la letalidad. Es una estrategia terapéutica que mejora el intercambio gaseoso, mediante la redistribución de presiones y volúmenes en la cavidad pulmonar, potenciando el drenaje de secreciones. Se requieren futuras investigaciones que ayuden a minimizar los sesgos y sean comparables entre ellas. De tal modo, será posible estandarizar la utilización del decúbito prono como estrategia terapéutica con unos criterios más uniformes, aumentando la cultura de seguridad en el paciente crítico.