Introducción
En los niños, la diarrea con sangre representa un problema de difícil diagnóstico. Se le ha atribuido a una amplia variedad de causas posibles, incluida la fisura anal, la enteritis infecciosa, la proctocolitis alérgica, los pólipos juveniles, los divertículos de Meckel, la invaginación intestinal, los vólvulos, las coagulopatías, la enterocolitis necrosante, la enfermedad de Hirschsprung y la enfermedad intestinal inflamatoria (EII). Los subtipos más frecuentes de EII son la enfermedad de Crohn (EC) y la colitis ulcerosa (CU). Los síntomas característicos de la EC son dolor abdominal, diarrea y pérdida de peso, mientras que la CU en general se presenta con diarrea hemorrágica.1
La colitis ulcerosa (CU) es un proceso inflamatorio intestinal de origen desconocido, recidivante, que evoluciona por recaídas y causa inflamación crónica, difusa y continua, en la mucosa y submucosa, extendiéndose desde el recto en dirección proximal al resto del colon.2,3,4
La colitis ulcerosa puede tener un inicio insidioso con heces sanguinolentas, o súbito con diarrea, tenesmo, urgencia fecal, dolor abdominal, fiebre, anemia; relacionándose la gravedad de los síntomas con el grado de inflamación de la mucosa y la extensión a lo largo del colon. También, puede presentarse con manifestaciones extraintestinales (articulares, oftalmológicas, dermatológicas, hepatobiliares, vasculares, entre otras) y en el 30 % de los pacientes pediátricos estas pueden ser la forma de debut de la enfermedad.5 Otras de las manifestaciones clínicas presentes en los niños con esta afección son la pérdida de peso y el retraso de crecimiento en el 10 % de los casos.6
Esta enfermedad afecta aproximadamente a 5 millones de personas en el mundo con una incidencia anual de 8 a 15 por cada 100 000 habitantes en EE.UU., alrededor de 1,4 millones y cerca de 3 millones en Europa, y una incidencia considerablemente más baja en Asia y Sudamérica.7,8 Aunque en las últimas décadas se ha encontrado un aumento de la incidencia de la enfermedad inflamatoria intestinal en las naciones asiáticas, lo cual se atribuye a la occidentalización de los estilos de vida, los cambios en la dieta y los cambios ambientales debido a la industrialización y la urbanización de las poblaciones. Ejemplo de ello, fue un estudio realizado en Singapur en los últimos 20 años, el cual demostró un aumento dramático de casi 10 veces en la incidencia media anual de la EII pediátrica.6,9
Aunque puede presentarse a cualquier edad, el máximo de ocurrencia de CU se produce entre la segunda y la tercera décadas de vida. Su presentación pediátrica representa entre el 7 y el 20 % de todos los casos, siendo más frecuente en los niños mayores.10 La clasificación de París para la EII estratifica la EII pediátrica en función de la edad: una categoría más joven en la que se incluyen los niños a quienes se diagnosticó la enfermedad antes de los 10 años de edad y, una categoría mayor, de niños entre 10 y 18 años de edad.11 Alrededor del 1 % de la EII pediátrica se diagnostica en niños menores de un año, y alrededor del 15 %, en niños menores de 6 años de edad.1 La incidencia de EII pediátrica va en aumento, en especial, en los niños más pequeños.12,13
Si bien no se conoce con certeza la etiología exacta de esta enfermedad inflamatoria crónica intestinal, se cree que puede deberse a una compleja interacción entre varios factores. Además de los factores ambientales, parece ser que los defectos en el sistema inmunitario innato y el adaptativo, la disbiosis microbiana y la predisposición genética tienen un papel importante, de ahí, que en personas predispuestas un agente no determinado genera la activación del sistema inmune contra la mucosa intestinal, provocando úlceras.14,15
Presentación del caso
Paciente masculino de 8 años de edad, color de la piel mestiza, procedencia urbana, con antecedentes familiares y personales de salud, el cual fue referido a la consulta externa de Gastroenterología del Hospital Nacional Guido Valadares, Timor Oriental, por presentar cuadro digestivo de cuatro meses de evolución, caracterizado por la presencia de episodios recurrentes de deposiciones semipastosas con flemas y sangre, en número de dos a tres diarias acompañadas de dolor abdominal de ligera intensidad en hipogastrio. No vómitos, afebril, no otros síntomas acompañantes.
Examen físico:
Mucosas: discretamente hipocoloreadas y húmedas.
Aparato respiratorio: F. respiratoria: 18 respiraciones/min. Murmullo vesicular normal. No estertores.
Aparato cardiovascular: ruidos cardiacos rítmicos, audibles. F. cardiaca: 92 latidos/min. No soplos.
Evaluación hemodinámica: buen llene capilar, pulsos pedios presentes, no distermia.
Abdomen: blando, doloroso a la palpación profunda en hipogastrio, no visceromegalias, no tumoraciones palpables. Ruidos hidroaéreos presentes y normales.
Tejido celular subcutáneo: no edemas.
Sistema nervioso central: paciente alerta.
Estudios complementarios:
Exámenes de laboratorio:
Hemoglobina: 10 g/l
Leucocitos totales: 6,8 x 109/l
Plaquetas: 241 x 103/l
Glicemia: 3,9 mmol/l esdrújula
Urea: 5,1 mmol/l
Creatinina: 78 mmol/l
Albúmina: 35 mmol/l
Perfil hepático. ALP: 80 UI; AST: 25 UI; GGT: 34 UI; Bilirrubina: 10 mmol/l
Heces fecales I, II, II: no huevos ni quistes de parásitos.
Coprocultivo: negativo.
Ultrasonido abdominal:
Hígado de tamaño y ecogenicidad normal.
Vesícula biliar: tamaño normal, paredes finas. No litiasis.
Vías biliares intrahepáticas normales. Colédoco normal.
Páncreas de tamaño y ecogenicidad normal.
Bazo normal.
Ambos riñones de tamaño y parénquima normal. No litiasis.
Videocolonoscopia (Figura 1): se apreció de forma homogénea a nivel de colon transverso, descendente, sigmoides y recto la mucosa hiperémica, granular, congestiva, con pérdida del patrón vascular y múltiples úlceras superficiales de diámetro variable entre 5 y 10 mm. Resto de la mucosa de caracteres normales.
Citología: no se aprecian células malignas en las muestras tomadas.
Histología de mucosa del intestino grueso (Figura 2): se observó infiltrado de linfocitos, plasmocitos y granulocitos en la lámina propia, criptitis y destrucción de las criptas individuales.
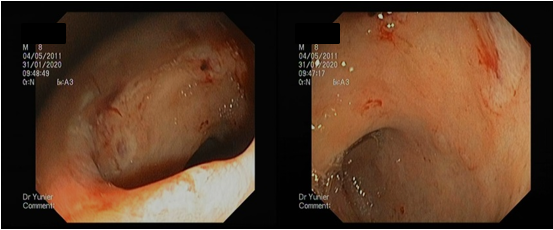
Fig. 1 Estudio videocolonoscópico que refleja mucosa hiperémica, granular, congestiva, con pérdida del patrón vascular y múltiples úlceras superficiales de diámetro variable entre 5 y 10 mm.
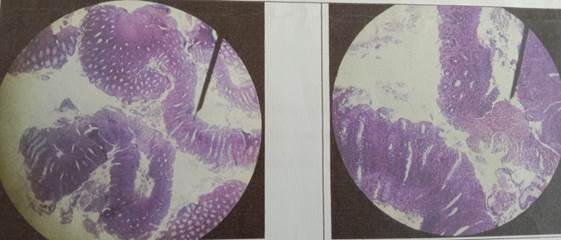
Fig. 2 Biopsia donde se observa infiltrado de linfocitos, plasmocitos y granulocitos en la lámina propia, criptitis y destrucción de las criptas individuales.
El diagnóstico endoscópico fue una colitis ulcerativa extensa por estar afectada la mucosa del colon más allá del ángulo esplénico sin estar lesionado el intestino grueso en su totalidad. La histología arrojó el diagnóstico de una enfermedad inflamatoria crónica intestinal del tipo colitis ulcerosa, que por su comportamiento clínico y endoscópico corresponde a un brote moderado de esta afección.
Se orientaron medidas dietéticas, tratamiento con esteroides (prednisona a 1,5 mg/kg/día con reducción paulatina de la dosis hasta suspender), aminosalicilatos (sulfasalazina a 25 mg/kg/día), metronidazol a 20 mg/kg/día por 10 días y suplementos de hierro, ácido fólico y multivitaminas. Se realizó seguimiento semanal logrando la remisión total del cuadro a las dos semanas de inicio de la terapéutica. Actualmente se encuentra asintomático y se sigue mensualmente en la consulta externa de Digestivo.
Discusión del caso
La colitis ulcerosa es una enfermedad inflamatoria intestinal del colon y recto, descrita por primera vez en el año 1859, que causa inflamación continua de la mucosa y submucosa del colon, la cual se extiende proximalmente desde el recto a una distancia variable en el colon.3,16
Esta enfermedad tiene una presentación dinámica que progresa desde una fase latente activa de bajo grado hasta una afección fulminante, con hallazgos físicos inespecíficos.17
La etiología exacta es desconocida, sin embargo, hay influencia de factores ambientales, infecciosos y genéticos. Entre los patógenos asociados a la enfermedad inflamatoria intestinal se encuentran virus (Epstein Barr, citomegalovirus, norovirus) y bacterias (bacteroides, klebsiella, bifidobacterium).17
Tiene una incidencia bimodal llegando a su máximo en la segunda y séptima década de la vida, por lo que afecta principalmente a niños mayores, adolescentes y adultos que superan los 60 años de vida respectivamente. Presenta mayor prevalencia en países industrializados, con mayor estrato socioeconómico, áreas urbanas y regiones geográficas alejadas del ecuador.3,16
El edema de la mucosa es el primer signo endoscópico de la enfermedad, causando posteriormente eritema confluente y pérdida del patrón vascular normal. A medida que la inflamación progresa se presenta ulceración, sangrado y friabilidad de la mucosa.18
La endoscopia desempeña un papel muy importante en la evaluación de la colitis ulcerosa en los brotes agudos. La presencia de ulceraciones profundas, enfermedad extensa o friabilidad de la mucosa en un estudio endoscópico corresponde a una enfermedad más grave y se asocia con una mayor tasa de colectomía. La cicatrización de la mucosa se asocia con menores tasas de recaídas y menos necesidad de tratamiento quirúrgico.19
Es fundamental identificar los factores de mal pronóstico como: hipoalbuminemia, anemia, gravedad endoscópica (presencia de úlceras profundas), sobreinfección agregada, edad precoz de presentación (menor de 16 años), colitis extensa o necesidad de hospitalización precoz al diagnóstico, que permitan personalizar las estrategias terapéuticas, disminuyendo las complicaciones de la enfermedad.20
El tratamiento médico de primera línea se basa en la combinación de aminosalicilatos, corticoides, antibióticos, inmunomoduladores e inmunosupresores y, de más reciente uso, las terapias biológicas. En el grupo de los aminosalicilatos están los inhibidores de la lipoxigenasa (5-ASA y mesalazina), que desempeñan un papel antiinflamatorio y anticarcinogénico. Entre los corticoides se usa la prednisona, la prednisolona tanto oral como en enemas e hidrocortisona o metilprednisona intravenosa con el fin de disminuir la inflamación.10,21
El metronidazol en ocasiones es utilizado para lograr la disminución de la concentración de bacterias, de la respuesta inmunitaria celular e inflamación de la mucosa.22
En cuanto al tratamiento quirúrgico, la colectomía es utilizada en aquellos pacientes que no responden al tratamiento médico, ya que un acto quirúrgico muy precoz conlleva a una alta tasa de reintervenciones en un periodo no mayor a seis meses, enunciado respaldado por la data publicada por la Clínica Mayo que establece que el 54 % de los pacientes es reintervenido a los 180 días posoperatorios, siendo las complicaciones (tempranas y tardías) más frecuentes: abscesos, fístulas y sepsis de origen abdominal.23,24
Dado la inflamación crónica, los pacientes con CU tienen un riesgo aumentado de cáncer de colon. En estudios poblacionales de personas con esta enfermedad la incidencia de cáncer de colon es 13 por cada 1 000 pacientes y se recomienda en pediatría luego de 7 a 10 años del diagnóstico, iniciar screening cada 1 a 2 años.6
Otro de los aspectos a considerar en el seguimiento del niño con colitis ulcerosa es su esfera psíquica, pues esta patología ocasiona un riesgo alto de depresión, ansiedad, problemas sociales, mala calidad de vida y dificultades relacionadas con el funcionamiento escolar. Es importante evaluar de qué manera el paciente y su familia enfrentan la enfermedad para actuar con ayuda psicológica especializada en el caso que lo requiera.6,25
Consideraciones finales
Aunque la colitis ulcerosa no es una enfermedad frecuente en la primera década de la vida, es uno de los diagnósticos a considerar frente a una diarrea hemorrágica. En la actualidad Timor Oriental cuenta con exámenes endoscópicos de alta tecnología que permiten visualizar las lesiones ocasionadas por esta afección en el colon, así como la toma de muestra para el estudio histológico que confirma esta enfermedad inflamatoria crónica intestinal.














