Introducción
La proliferación del tejido placentario origina un conjunto de enfermedades relacionadas, incluidas todas en el término de enfermedad trofoblástica estacional (ETG). Las lesiones incluyen: la mola hidatiforme (parcial o incompleta), la mola invasiva, el coriocarcinoma y el tumor trofoblástico del sitio placentario.1,2
La incidencia de la enfermedad trofoblástica gestacional varía según las diferentes regiones del mundo desde 0,6 a 2 por cada 1 000 embarazos. En las mujeres hispanas es de 4 por cada 1 000.3
La mola invasiva es poco frecuente y su reconocimiento temprano es esencial. Se define como una proliferación de tejido embrionario que penetra la pared uterina, puede perforarla y producir invasión y destrucción local, por lo que también se le conoce como Corioadenoma destruens.4
Las vellosidades hidrópicas pueden producir embolias en lugares distantes, pero no crecen en esos órganos como verdaderas metástasis, y pueden regresar, incluso, sin quimioterapia.
Existen algunos factores considerados como de riesgo por su relación con la enfermedad, entre ellos: los socioeconómicos, nutricionales influenciados por la disminución en el consumo de carotenos, antecedentes de embarazo molar previo, así como la gestación precoz y las mujeres de más de 35 años, cuyos embarazos son el resultado de una fertilización anormal de sus óvulos.5
El diagnóstico clínico debe comenzar a sospecharse cuando en el curso de la primera mitad de la gestación aparecen síntomas y signos de presunción como son: sangramiento vaginal, ausencia de latido cardiaco fetal al medir por la auscultación el foco fetal, cardiotopografía (CTG) y ecografía, volumen uterino excesivo que no se corresponde con el tiempo de la amenorrea, engrosamiento de los anejos, signos de toxemia o de hipertiroidismo, hiperémesis importante y expulsión de vesículas, entre otros.6,7) Actualmente, con el uso de la ecografía y la vigilancia estrecha del embarazo precoz el diagnóstico casi siempre se realiza entre las 8 y las 17 semanas.
Hoy en día, el diagnóstico se confirma mediante algunos estudios complementarios que resultan muy útiles para el diagnóstico y seguimiento de la enfermedad trofoblástica, como la determinación sérica de la gonadotropina coriónica humana (HCG) y la ecografía abdominal o transvaginal; la confirmación del diagnóstico se realiza, también, por el estudio anatomopatológico al observarse restos trofoblásticos edematosos que invaden la pared uterina.8
Presentación del caso
Paciente de 29 años de edad, mestiza, casada, con antecedente de salud anterior, condiciones socioeconómicas adecuadas. En su historial ginecobstétrico constaron 6 embarazos previos: 2 partos (el segundo por cesárea) y 4 abortos, 2 de ellos espontáneos y 2 provocados, el primero a consecuencia de un embarazo molar y el segundo relacionado con esta presentación.
La paciente comenzó con síntomas presuntivos de embarazo, incluyendo amenorrea de 2 meses e hiperémesis; se realizó la prueba de confirmación en orina, la que resultó positiva y se confirmó con ecografía ginecológica a las 8 semanas. Captación del embarazo a las 10,3 semanas.
La fecha de su última menstruación fue hace 2 meses, antes de haberse realizado el diagnóstico del embarazo (27 de octubre de 2020) y refirió su asistencia a Cuerpo de Guardia de Ginecología el día 10 de diciembre de 2020 por haber expulsado un coágulo el día anterior y, desde entonces, se mantuvo con sangrado en forma de manchas oscuras sin dolor. Se decidió su ingreso para estudio y tratamiento médico.
Al examen físico:
Mucosas: normocoloreadas y húmedas.
Tejido celular subcutáneo: no infiltrado por edema.
Aparato respiratorio: murmullo vesicular normal. No estertores. Frecuencia respiratoria: 19 por minuto.
Aparato cardiovascular: ruidos cardiacos audibles, rítmicos y bien golpeados, no soplos. Frecuencia cardiaca: 85 latidos por minutos. Tensión arterial: 80/50 mmHg.
Sistema arterial periférico: pulsos periféricos presentes y normales, sincrónicos, buen llene capilar.
Sistema venoso periférico: presencia de microvárices en miembros inferiores.
Abdomen: plano, depresible, no doloroso a la palpación superficial ni profunda, no visceromegalia.
Espéculo: cuello central de aproximadamente 3 cm de longitud, con orificio cervical externo cerrado, presencia de quistes de Naboth a las 3 horas. Secreciones blanquecinas, grumosas en vagina que impresionan monilias.
Tacto vaginal: cuello blando en anteversión, útero reblandecido, aumentado de tamaño que se corresponde aproximadamente 10-11 semanas de gestación que no corresponde con el tiempo de amenorrea con anejos normales.
Evolutivamente la hiperémesis se tornó severa, aparecieron calambres en las manos y se acentúo la hipotensión arterial.
Se realizó el primer marcador genético-ultrasonográfico del primer trimestre del embarazo a las 11,4 semanas en su área de salud, la ecografía informó: longitud coronilla rabadilla (LCR) 4,79 (11,4 semanas): no latidos cardiacos, enviándose a la paciente a la consulta municipal donde se repitió la ecografía de urgencia, la que informó: feto de aproximadamente 11 semanas sin vitalidad, se observó en el interior del útero imagen compleja con múltiples elementos ecolúcidos sonolucentes que recordaron un embarazo molar, por lo que se diagnosticó una mola embrionaria.
Se ingresó a la paciente en el servicio de Ginecología, donde se realizaron análisis de admisión: hemoglobina 107 g/l y hematócrito 0,35 %. Se realizó legrado terapéutico/diagnóstico, se evacuó el producto de la concepción legrando la cavidad uterina. La biopsia informó presencia de vellosidades embrionarias dilatadas y tumefactas con proliferación del citotrofoblasto y restos embrionarios que indicaron una enfermedad trofoblástica, específicamente, una mola parcial.
El día siguiente de haberse realizado el legrado se indicó ecografía evolutiva que informó nuevamente la cavidad uterina ocupada por vesículas sonolucentes, se decidió realizar un segundo legrado de la cavidad, cuya biopsia informó presencia de vellosidades embrionarias edematosas con proliferación moderada del citotrofoblasto y la presencia de fibras musculares uterinas infiltradas por las células trofoblásticas, lo que sugirió el diagnóstico de enfermedad trofoblástica tipo mola invasiva.
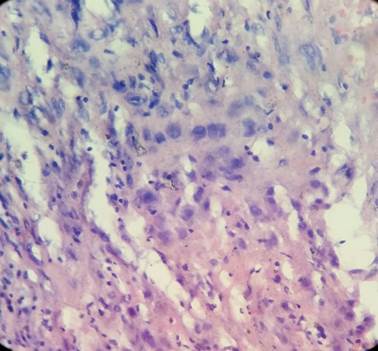
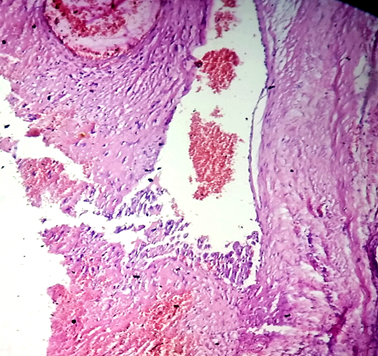
La paciente continúo con dolor bajo vientre y sangramientos vaginales, se realizó histerectomía total con anexectomía derecha, cuyo estudio histopatológico confirmó la invasión macroscópica de la pared uterina por la proliferación de las células trofoblástica, la presencia de estas células dentro de vasos sanguíneos en el útero y la infiltración del miometrio (Figura 1 y Figura 2).
La evolución clínica se realizó en consulta externa. Transcurrido dos años la evolución es satisfactoria, el tratamiento efectivo y bien tolerado por la paciente.
Discusión del caso
La mayoría de las pacientes con neoplasia trofoblástica gestacional pueden ser curadas con un tratamiento oportuno y apropiado de quimioterapia y complementadas con la cirugía según la evaluación personalizada de cada paciente.9
En este caso, se produjo la remisión completa de la neoplasia trofoblástica gestacional invasiva, donde se utilizó el tratamiento combinado consistente en la quimioterapia con metotrexato y quirúrgico, (histerectomía total abdominal con anexectomía derecha), el que fue efectivo y bien tolerado por la paciente.
En esta paciente están presentes algunos factores asociados, dentro de ellos, el antecedente obstétrico de 5 gestaciones anteriores, la presencia de abortos múltiples y el antecedente patológico personal de una enfermedad trofoblástica previa.
Las células placentarias trofoblásticas poseen la habilidad de proliferar, invadir tejidos del huésped, evadir la respuesta inmune e incluso metastatizar. La enfermedad trofoblástica gestacional es definida como un grupo heterogéneo de lesiones interrelacionadas, las cuales surgen a partir del epitelio trofoblástico de la placenta luego de una fertilización anormal.2
Hay que destacar la importancia de la ecografía en el diagnóstico temprano y el seguimiento de la enfermedad, y desde el punto de vista clínico, la presencia de síntomas como la hiperémesis severa que acompañó a la paciente, lo cual es referido por otros investigadores9,10, así como la ausencia del latido cardiaco. Aparecieron, además en la paciente, calambres en las manos e hipotensión importante durante el embarazo, aunque los autores revisados reportan signos de toxemia.
El tratamiento con metotrexato sistémico combinado con la histerectomía total con anexectomía fue efectivo y bien tolerado por la paciente cuya recuperación y evolución fueron satisfactorias.
El caso presentado es poco frecuente en la literatura médica mundial, específicamente en la provincia de Guantánamo no se encontró ningún reporte en las bibliografías revisadas.