Introducción
La tuberculosis (TB) es un problema creciente de salud mundial y la resistencia a antibióticos, uno de los elementos más preocupantes. Según la OMS, más de 9 millones de casos nuevos son diagnosticados en todo el mundo, de los cuales alrededor del 5% corresponden a TB multirresistente (MDR-TB), con una tasa de mortalidad que alcanza el 98% en países en desarrollo.1
El 23% de estos son casos fatales y más del 50% se da en pacientes coinfectados con VIH, lo que otorga a la TB el segundo lugar en términos de carga mundial de las enfermedades infecciosas. 2,3
El Programa Nacional de Tuberculosis la define como tuberculosis farmacorresistente (TBFR). Son casos de TB, generalmente pulmonar, con cepas de M. tuberculosis resistentes a los medicamentos anti-TB y tuberculosis multirresistente (MDR), pacientes con TB, generalmente pulmonar, con cepas de Micobacterium tuberculosis resistentes a la isoniacida y rifampicina. 4
Diversos factores desempeñan un papel importante en la aparición de multirresistencia. Los factores genéticos del huésped pueden contribuir en cierta medida. El tratamiento incompleto e inadecuado es el factor más importante que lleva al desarrollo de la MDR-TB. (4-7 Se relaciona con el tiempo total de tratamiento, su mal cumplimiento, presencia de antecedentes de tuberculosis, bajo nivel socioeconómico e índice de masa corporal <18 kg/m2. 4
La resistencia es dada por mutaciones cromosómicas espontáneas en cepas salvajes o expuestas a tratamiento antituberculoso; (8,9,10,11,12,13) las principales situaciones asociadas con la TBFR que han sido causa, en mayor o menor medida, de la diferente situación de las resistencias en Latinoamérica son:
Falta de tratamiento supervisado
Mala adherencia al tratamiento
Tratamientos no estandarizados
Desabastecimiento de drogas o utilización de drogas de baja calidad
Manejo irregular de los pacientes por el sector privado
Ausencia de control de infecciones en hospitales, prisiones y asilos
Coinfección VIH/sida.
Presentación de Caso Clínico
Paciente masculino de 53 años con antecedentes de manifestaciones de TB en dos ocasiones. El primer episodio fue en septiembre del 2010, diagnosticado en el Hospital General Docente Vladimir Ilich Lenin, de Holguín, Cuba, con tratamiento de forma irregular, por mala adherencia al tratamiento. El otro episodio, 2011, con síntomas respiratorios. Cultivo más antibiograma de esputo fue informado: Micobacterium tuberculosis resistente a rifampicina e isoniacida. Por presentar mejoría sintomática, el paciente no acudió a seguimiento.
Cuadro clínico caracterizado por tos con expectoración hemoptoica, fiebre de predomino vespertino, sudoración nocturna y pérdida de peso. Al examen físico: taquipnea con crepitantes gruesos al final de la inspiración en ambos campos pulmonares.
Baciloscopias reportadas positivas (codificación 8).
En la radiografía de tórax vista postero anterior (fig.1) se observó: fibrotórax con múltiples bulas, principalmente en campo pulmonar izquierdo, así como destrucción marcada del parénquima pulmonar en esta zona, extensas áreas de fibrosis pulmonar con imágenes sugestivas de bronquiectasias y otras de aspecto inflamatorio. Paquipleuritis apical bilateral y pinzamientos pleurales basales.
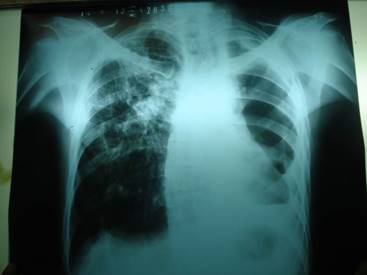
Fig.1 Radiografía de tórax vista posteroanterior con fibrosis, bulas y destrucción de parénquima pulmonar
Pruebas negativas para VIH/sida.
Diagnóstico: TB pulmonar activa, historia de multirresistencia. Se inició este nuevo tratamiento: 13 de enero del 2012
Drogas: Protionamida (tabletas de 250 mg). Dosis: 250 mg al día, PAS (ácido p-aminosalicilico) (tabletas de 1 g) Dosis:1 g al día, pirazinamida (tabletas de 250 mg). Dosis: 250 mg al día, terizidone (cápsula de 250 mg). Dosis: 250 mg al día, moxifloxacino (tabletas de 400 mg). Dosis: 400 mg al día.
Se registraron constantes interrupciones al tratamiento, por salidas frecuentes del hospital Vladimir Ilich Lenin, y dejó de tomar los medicamentos por intervalos que oscilaron desde 2 hasta 10 días, cada 4 ó 5 dosis continúas del tratamiento, o sea, todas las semanas. Reiteradamente se negó a tomar los medicamentos los fines de semana, aunque permaneciera en el hospital. Esto también perjudicó la realización organizada de los complementarios.
La estadía más prolongada que se registra en la tarjeta de tratamiento fue desde el 5 de marzo del 2012 hasta el día 21 de ese propio mes, cuando cumplió diariamente el tratamiento.
Complementarios realizados:
- Hemograma completo y eritrosedimentación: Hb en 89 g/L, razón por la que recibió una transfusión sanguínea (500 ml) de glóbulos rojos. Posteriormente se la realizó Hb evolutiva, en que se obtuvieron cifras de 98 g/L
( Eritrosedimentación 44 mm/h
( Creatinina: 104 µmol/L
(Glicemia: 5,3 mmol/L
(Ácido úrico: 236 µmol/L
( TGP: 20 UI
(TGO: 23 UI
(Ultrasonido renal: En ocasión de molestias en puntos pielorrenoureterales superiores. No se encontraron alteraciones
- Esputos BAAR: codificación 6- codificación 8
Reacciones adversas a drogas: moxifloxacino (400 mg); luego de la segunda dosis presentó diarreas, vómitos, rash cutáneo y malestar generalizado, por lo que le fue retirado el medicamento.
Peso: 50 kg.
Interconsultas realizadas: se solicitó valoración por Psiquiatría en dos ocasiones.
Comentario:
La conducta disciplinaria de este paciente siempre estuvo comprometida, lo cual trajo como consecuencia serias irregularidades en la administración del tratamiento y realización de estudios evolutivos. El estado general del paciente se fue comprometiendo con extensión de las lesiones inflamatorias. Luego de 2 semanas de empeoramiento clínico, fallece de insuficiencia respiratoria. Posteriormente la necropsia informa como causa de muerte: neumonía bilateral de etiología TB.
Discusión
La TB monorresistente se refiere a los casos de tuberculosis causados por una cepa en la que se observa resistencia a uno de los fármacos antifímicos de primera línea (isoniacida, rifampicina, piracinamida o etambutol). (4
La tuberculosis multirresistente (MDR-TB) se define como aquella causada por cepas de Micobacterium tuberculosis, que son resistentes a por lo menos los dos medicamentos de primera línea, la isoniacida y la rifampicina. TB extremadamente resistente (XDR-TB) cuando existe resistencia a isoniazida, rifampicina y a cualquier fluoroquinolona o a uno de los tres medicamentos inyectables de segunda línea, amikacina, kanamicina o capreomicina. (4
La primera descripción del problema fue realizada por los investigadores británicos del Medical Research Council, en 1948, poco tiempo después del inicio de la estreptomicina en monoterapia para el tratamiento de la TB. 10) En 1994, la OMS inició, junto con la Unión Internacional contra la Tuberculosis (IUATLD), el programa mundial de vigilancia de la resistencia a los fármacos antituberculosos (Global Project on Antituberculosis Drug Resistance Surveillance). Al tiempo que se informaron sobre las primeras epidemias de MDR-TB en Estados Unidos y Europa, hubo un cambio en el panorama de la patología. 11,12
El uso indiscriminado de los fármacos TB hizo que se fueran seleccionando cepas resistentes (MDR) a los diferentes medicamentos y comienza a peligrar la curabilidad de estos enfermos y se activa la alarma epidemiológica; cuando se avanzaba en el tratamiento de estos enfermos, se comenzaba a describir una forma más grave de TB resistente a TB multidrogoresistente.
Se deben tener en cuenta los factores de riesgo que determinan mala evolución en los pacientes con MDR-TB. 11,12,13
Las bases farmacológicas para el tratamiento son la prevención de la aparición de resistencias, necesidad de la asociación de fármacos y de tratamientos prolongados, responder al elevado número de bacilos que existen en la mayoría de las lesiones humanas de la TB, la capacidad de mutar que tiene M. tuberculosis cuando alcanza un número elevado de divisiones, por lo cual se debe siempre asociar fármacos. (14,15,16
Es importante el inicio temprano de la terapéutica farmacológica, la cual debe incluir al menos cuatro medicamentos potencialmente activos, que se eligen de forma secuencial; se deben incluir, siempre que sea posible, todas las drogas activas de primera línea. (14,15,16
Se deben tener en cuenta los factores de riesgo que determinan mala evolución en los pacientes con MDR-TB, tratamiento previo con agentes antituberculosos, número de fármacos con resistencia in vitro, resistencia a las fluorquinolonas, VIH positivo, índice de masa corporal ≤18,5; edad avanzada, sexo masculino, compromiso extrapulmonar concomitante, estado de inmunodepresión diferente a VIH/sida, hematocrito bajo, menos de un año de tratamiento en el momento del fracaso terapéutico y no recibir dos o más fármacos activos. (14
Si existe resistencia el medicamento, se habrá invalidado para toda la vida, porque la resistencia en TB es cromosómica, definitiva e irreversible.14,15,16
¿Se nos está haciendo incurable la tuberculosis resistente? No, porque con un adecuado manejo de los fármacos y recursos disponibles siempre existe una posibilidad de curación.
Como evitamos la resistencia: con la aplicación sistemática de la terapia combinada directamente supervisada, la asociación de fármacos para evitar la selección de resistencias y tratamientos prolongados para poder eliminar a todos los bacilos en su diferentes localizaciones y fases de crecimiento metabólico. (16














