Introducción
La diabetes mellitus es un trastorno endocrino metabólico caracterizado por la acción anormal de una hormona denominada insulina, la cual se puede encontrar en niveles bajos o no estar presente o utilizarla de forma inadecuada, lo que provoca niveles altos de glucemias, que conllevan a un trastorno del metabolismo de grasas, carbohidratos y proteínas. La insulina es una hormona indispensable que se produce en el páncreas y permite que la glucosa del torrente circulatorio ingrese en las células del cuerpo, donde se convierte en energía. 1
Hoy, 351,7 millones de personas en edad activa (20- 64 años) tienen diabetes diagnosticada o sin diagnosticar. Se prevé que este número aumente de 417,3 millones para 2030 y a 486,1 millones para 2045. El mayor aumento tendrá lugar en las regiones donde las economías pasen de estado de ingresos bajos a medios.2 Se estima que el número de adultos de entre 20 y 79 años con diabetes en la región EUR es de 59,3 millones, lo que representa el 8,9% de la población regional en este grupo de edad.2
Los coronavirus son virus encapsulados y tienen uno de los genomas más grandes, entre los virus ARN de cadena única y sentido positivo, con una longitud que oscila entre 26 y 32 kilobases.
El término ‘coronavirus’ se debe al peculiar aspecto en forma de corona de su envoltura, visible por microscopia electrónica, que está rodeada por glucoproteínas de membrana en forma de espícula. Los coronavirus pertenecen a la subfamilia Orthocoronavirinae, familiaCoronaviridae, orden Nidovirales. La familiaCoronaviridaeestá constituida por cuatro géneros, llamados alfa, beta, delta y gammacoronavirus.3
El SARS-CoV-2 es un betacoronavirus que contiene en su interior una cadena única positiva de ARN. Su envoltura, cuyo diámetro oscila entre 60 y 140 nm, le confiere una morfología redondeada o elíptica. Su genoma contiene elementos específicos que facilitan la replicación del virus y la formación de proteínas esenciales estructurales. El genoma completo se ha aislado de nueve enfermos de Wuhan y consta de un ARN de cadena única de 29.903 pares de bases, que guarda una estrecha relación (88%) con dos betacoronavirus aislados en murciélagos.4
Fisiopatología del Sars Cov-2
El SARS CoV-2, al igual que el SARS CoV-1, utiliza ECA-2 como receptor para la entrada en la célula.5) ECA-2 se expresa no solo en las células epiteliales alveolares tipo I y II en los pulmones y el tracto respiratorio superior, sino también en otros lugares, como el corazón, el endotelio, el epitelio tubular renal, el epitelio intestinal y el páncreas. La S-glucoproteína en la superficie del SARS CoV-2 se une a ECA-2 y causa un cambio conformacional en la S-glucoproteína. Esto permite la digestión proteolítica por las proteasas de la célula huésped, lo que finalmente conduce a la internalización del virión.6La entrada celular del virus desencadena una respuesta inflamatoria con el reclutamiento de células T auxiliares que producen interferón γ. Esto conduce al reclutamiento de otras células inflamatorias que conducen a una 'tormenta de citoquinas' que podría provocar daños en los órganos y fallas en múltiples órganos que se observan en enfermedades graves.7
Relación entre Covid-19 y Diabetes Mellitus
Como se discutió, la diabetes se asocia con peores resultados en COVID-19. Un estudio en 161 pacientes con COVID-19 en Wuhan encontró un mayor tiempo para la eliminación viral en pacientes con diabetes.7 Además de los mecanismos habituales (quimiotaxis de neutrófilos deteriorada y fagocitosis) por los cuales la diabetes predispone a las infecciones en general, existen varios factores específicos responsables del aumento del riesgo y la gravedad de la infección por SARS CoV2 en la diabetes.
Expresión aumentada de ACE-2: se ha encontrado que los ratones diabéticos tienen una mayor expresión de ECA-2 en la corteza renal, el hígado y el páncreas, pero no en los pulmones.8 Recientemente, un estudio de aleatorización mendeliana en todo el fenómeno encontró que la diabetes está causalmente relacionada con la expresión de ECA-2.9) Aunque la importancia de estas observaciones no está clara en la actualidad, el aumento de la expresión de ECA-2 podría predisponer a las personas con diabetes a la infección por SARS CoV2.
Aumento de la furina: la diabetes se asocia con un aumento de la furina, una proteasa unida a la membrana tipo 1, que pertenece a la familia de la proproteína convertasa subtilisina / kexina (PCSK). Está involucrada en la entrada de coronavirus en la célula y se ha informado un aumento de furin en la diabetes, lo que podría facilitar la replicación viral.10
Deterioro de la función de las células T: se han informado alteraciones en los linfocitos CD4 en modelos animales con MERS. Se ha observado linfocitopenia en pacientes con COVID-19 y se correlacionó con el pronóstico. 11
Aumento de la interleucina-6 (IL-6): varias citocinas aumentan en la infección por COVID-19. Entre estos, la IL-6 crece en la diabetes y puede desempeñar un papel más perjudicial en la infección por COVID-19 12. El anticuerpo monoclonal contra el receptor de IL-6 (tocilizumab) se está probando en un ensayo en COVID-19.
Con las valoraciones antes expuestas, se plantea el siguiente problema científico: ¿Cuáles son las características de los pacientes con diabetes mellitus, contagiados por la COVID-19 e ingresados en el hospital OGR?
Método
Se realizó un estudio descriptivo, de corte transversal, con el objetivo de caracterizar a los pacientes con diabetes mellitus, enfermos por la COVID-19 e ingresados en el Hospital OGR; se tomó como universo la totalidad de pacientes ingresados en el Hospital para COVID-19, OGR y como muestra, los 38 pacientes ingresados con diagnóstico de diabetes mellitus.
Resultados
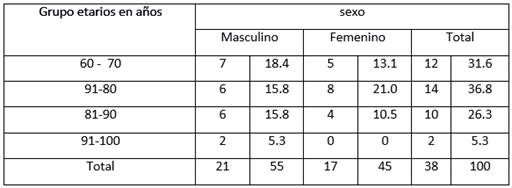
Según la distribución de edad y sexo de los pacientes atendidos con diabetes mellitus, se determinó que el sexo que más predominó fue el masculino, con el 55%, y el grupo etario fue el de 71 a 80 años, con el 36,8%, y predominio del sexo femenino, con el 21,0%.
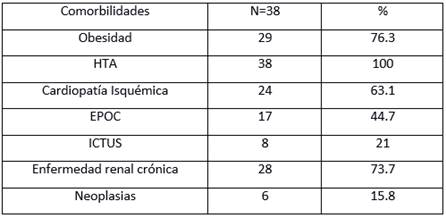
Según las comorbilidades encontradas, predominaron más la HTA, con el 100%, seguida de enfermedad renal crónica, con 73,7%, obesidad con el 76,3%, cardiopatía isquémica, con 63,1%, EPOC, con 44,7%, ICTUS, con 21%, y neoplasias, con 15,8%.
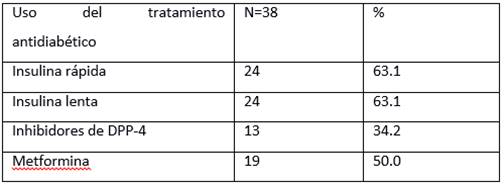
Con respecto al uso de tratamiento de la diabetes, predominó el uso de insulina, con el 63,1%, seguido del empleo de la metformina, con el 50% de los pacientes tratados, y por último los inhibidores de DPP-4, con el 34,2%.
Tabla IV Distribución según las causas de descompensación de las glucemias
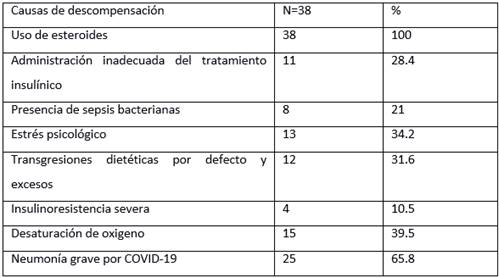
Fuente: Historia clínicas.
Con respecto a las causas de descompensación, predominó más el uso de esteroides, con el total de pacientes atendidos expuestos a los esteroides, seguido de la presencia de neumonías graves, con 65,8%, la desaturación de oxígeno, con el 39,5%, el estrés psicológico, con 34,2%, y las transgresiones dietéticas, con el 31,6%.
Tabla V Distribución de los pacientes según el estado de control glucémico en el momento del ingreso

Fuente: Historia clínicas.
En la distribución de los pacientes, según el control glucémico en el momento del ingreso, predominaron los descompensados, con el 65,8%.
Tabla VI Distribución de los pacientes según el mejoramiento del cuadro respiratorio a partir de la compensación de las glucemias

Fuente: Historia clínicas.
Se pudo determinar el 71% de los pacientes mejoraron el cuadro respiratorio, según se iban compensado las glucemias.
Discusión
La pandemia de la COVID-19 en el mundo ha suscitado varios estudios e hipótesis, y la diabetes mellitus ha tenido un papel importante en su desarrollo. Hasta este momento solo se ha logrado caracterizar fisiológicamente la relación de ambas, pero aún no se han hecho trabajos investigativos que demuestren las características de los diabéticos con COVID-19, por lo que no estableceremos comparaciones ni relaciones, debido a la muy escasa estadística del tema.
Con esta investigación se demuestra la necesidad de lograr una correcta compensación de los pacientes diabéticos, para un mejor proceso de curación de la COVID-19. Además, se puede evidenciar cómo es posible el mejoramiento respiratorio con la evolución favorable de las glucemias. Por tanto, es necesario mantener un estricto control metabólico en los pacientes diabéticos con COVID-19, porque de esta manera se lograrán mejores resultados en el proceso de recuperación de pacientes atendidos.
En este trabajo encontramos el sexo masculino con mayor incidencia, con predominio de la hipertensión arterial como cormorbilidad asociada. Además, encontramos que la administración de esteroides y las neumonías graves fueron causas importantes de descompensación de las glucemias. Se observó mejoría clínica luego de normalizar los valores de glucemia, con la utilización de los tratamientos combinados de insulinas, los inhibidores de DPP-4 y metformina.