Introducción
La enfermedad arterial periférica (EAP) es un proceso crónico que disminuye el lumen vascular arterial y causa un conjunto de cuadros agudos o crónicos, debido a la insuficiencia de flujo sanguíneo.1,2,3
Esta representa una patología multifactorial, con una prevalencia en el mundo de 3-18 %,1,2 e incremento de 15-20 % en personas mayores de 65 años,1,4,5 que ronda el 27 % en los diabéticos.3
Se trata de una condición prevenible y con consecuencias muy invalidantes en su forma más avanzada.3) Su presentación inicial resulta comúnmente asintomática, característica que condiciona el avance en su historia natural y el diagnóstico en estadios avanzados.2
La diabetes mellitus (DM), la hipertensión, el tabaquismo y la hiperlipidemia están implicados en un 80-90 % de las enfermedades cardiovasculares, similares a los de esta enfermedad y se consideran factores de riesgo mayores.2,3,4,5
Entre estos, la DM constituye un factor de riesgo distintivo, no solamente asociada con la presencia de obstrucciones, sino también con la predisposición a ulceración y amputación.2,3,4,6
En estos pacientes entre el 60 % y el 80 % usualmente la EAP es multinivel,6 por lo que la afectación de vasos infrageniculares resulta muy típica,4,6,7 e incluye oclusiones de arterias de mediano y pequeño calibre de la pierna y el pie.6
Debido al desenlace sombrío de estos pacientes, se necesita revascularizar con el fin de salvar la extremidad, ya que se ha observado que la tasa de supervivencia y salvamento de extremidad a un año se muestra mayor al 25 % con revascularización; sin esta, la tasa de amputación alcanza hasta un 95 %. Con este fin existen diversas técnicas: cirugía abierta o convencional y los procederes endovasculares, los cuales, desde los inicios, se consideran una opción de tratamiento en estos pacientes.1
El objetivo del presente artículo fue presentar un caso en el que se utilizó la angioplastia transluminal percutánea de una arteria de la pierna para salvar la extremidad.
Presentación del caso
Paciente masculino de 60 años, fumador, con antecedentes de DM de tipo 2 de más de 20 años de evolución e hipertensión arterial desde 13 años atrás. Fue hospitalizado en el Instituto Nacional de Angiología y Cirugía Vascular por presentar una lesión isquémica infectada del quinto y cuarto dedos del pie izquierdo con extensión al dorso y la planta. El examen físico vascular reveló patrón esteno-oclusivo distal bilateral. Se inició tratamiento antibiótico según protocolo para control de la infección.
Se realizó estudio hemodinámico, en el que se apreció el índice de presiones disminuido en miembro inferior izquierdo (0,45 y 0,30) en arterias tibial posterior y pedia; y 1,40 en arteria poplítea.
Se realizó amputación de quinto y cuarto dedos del pie izquierdo, con desbridamiento quirúrgico extenso hacia el dorso y la planta del pie. Durante el transoperatorio se apreció escaso sangramiento, mala evolución de la herida quirúrgica en el posoperatorio, y base residual de amputación con tejidos atónicos, sin sangramiento y bordes isquémicos.
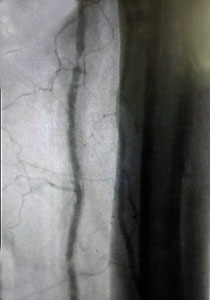
La arteriografía transfemoral anterógrada reveló arteria femoral común, profunda, superficial, y arteria poplítea permeables. Presentaba oclusión de las arterias peronea y tibial anterior desde su origen, con restitución de la peronea a nivel del tercio inferior de la pierna (oclusión de más de 20 cm). Tibial posterior permeable, calcificada, con lesiones esteno-oclusivas en el tercio inferior de la pierna (Fig. 1). No se observaron los arcos del pie. Se realizó angioplastia transluminal percutánea (ATP) (balón de 2 mm de diámetro por 60 mm de longitud) a la arteria tibial posterior y se logró permeabilizarla (Fig. 2).

Fig. 2 Imagen del estudio postangioplastia transluminal percutánea de la arteria tibial posterior. Se observa que se logró su permeabilización.
Durante el transoperatorio se realizó anticoagulación sistémica del paciente con heparinas no fraccionadas. En el posoperatorio se inició tratamiento con una tableta de aspirina (100 mg) y clopidogrel (75 mg al día).
El paciente recuperó el pulso tibial posterior y presentó mejoría hemodinámica (índice de presiones de 1,1 en la arteria tibial posterior). A los cinco días del tratamiento presentó mejoría de la base de amputación, al presentar tejidos rojos, con granulación y sangrado en las curas (Fig. 3).

Fig. 3 Base residual de amputación a los 5 días de la angioplastia transluminal percutánea con tejido de granulación viable.
Evolucionó satisfactoriamente y egresó con tratamiento médico: pentoxifilina de 400 mg cada 12 horas, aspirina de 100 mg y clopidogrel de 75 mg diario. A los tres meses de operado presentaba lesión con buena evolución, mantenía el pulso tibial posterior presente y a los cinco meses presentaba la lesión cicatrizada (Fig. 4).
Discusión
La presentación de la EAP es más frecuente en hombres2,5 mayores de 65 años1,5) con antecedentes de diabetes, hipertensión y tabaquismo,2,3,4,5 al igual que nuestro paciente.
La DM tiene especial repercusión en esta enfermedad ya que, en comparación con pacientes no diabéticos, un grado similar de enfermedad arterial en pacientes diabéticos puede determinar mayor isquemia y necrosis en las extremidades inferiores;4 además, presentan con mayor frecuencia aterosclerosis aislada más significativa en las arterias infrapoplíteas.6,8
El paciente de este estudio tuvo lesiones isquémicas en el pie, lo cual implicó la necesidad de tratamiento de revascularización precoz, por el elevado riesgo de pérdida de la extremidad.3 Esta constituye la indicación más clara de revascularización, ya sea convencional o endovascular, independientemente del territorio afectado.1,3,4,5
Debido a que gran parte de estos pacientes tienen otras comorbilidades y no resultan candidatos para cirugía convencional por su mayor riesgo, el abordaje endovascular ha ganado interés.4,6,9
Esta constituye una técnica de revascularización mínimamente invasiva, con posibilidad de abordaje, tanto anterógrado como retrógrado.1 Además, permite alcanzar y tratar las arterias por debajo de la rodilla de pequeño calibre con sistemas de bajo perfil,6 lo que ofrece la posibilidad de la anestesia local, administrar medicamento intraarterial, reducir los costos y disminuir la estancia hospitalaria.2,5,6
Aunque se recomienda para las lesiones más segmentarias (TASC II tipo A y B) (categoría en la que se encuentra el paciente del caso que se presenta(, ya que tiene peor resultado en las oclusiones arteriales y las lesiones muy extensas, donde la cirugía convencional suele ser la mejor alternativa (TASC II tipo C y D).3,7
En dicho paciente se realizó ATP con balón (una de las que más se utiliza(, porque ofrece las ventajas de fácil uso y corto tiempo el procedimiento.1,5) Se intervino la tibial posterior, aunque en algunos estudios la arteria más intervenida fue la anterior.1,5,6 Esto determinado en mayor medida por la arteria susceptible de tratamiento más que por la preferencia del cirujano.
El éxito de este proceder a su vez depende de múltiples factores: gravedad de la lesión, tipo de lesión (estenosis u oclusión), longitud de la lesión, calidad del vaso, comorbilidades (diabetes o enfermedad coronaria), persistencia de factores de riesgo (tabaquismo, hipertensión arterial)5 y anatomía. El pronóstico del procedimiento realizado es mejor cuanto más proximal.3
La tasa de salvamento de las extremidades con terapia endovascular oscila entre 73-91 % a corto plazo y se considera un tiempo de espera de hasta tres días para el establecimiento de la perfusión y para determinar la zona de demarcación o zona para amputar.1 Con especial relevancia en la revascularización infragenicular, ya que el fracaso temprano de una intervención tibial constituye un predictor de amputación mayor.8
La mejoría hemodinámica en el paciente fue inmediata; pero, a pesar del tiempo recomendado, se esperó hasta cinco días para tener un adecuado juicio sobre la evolución clínica de la lesión del pie. Se constató mejoría evidente. Al cabo de cinco meses, el paciente mantenía buena evolución y la lesión estaba cicatrizada, por lo que salvó su extremidad, lo cual se define como la preservación del pie o algunos de los dedos.1