Introducción
La hemodiálisis (HD) constituye la alternativa de tratamiento sustitutivo renal (TSR) que se aplica a la mayoría de los pacientes con enfermedad renal terminal (ERT). Se llega a observar muchas limitaciones, pero el punto álgido resulta el acceso vascular para el procedimiento dialítico, ya que, para conducir una cantidad de sangre a un circuito de lavado, se precisa acceder al torrente sanguíneo, para lo cual es imperativo un acceso vascular adecuado y definitivo. Este camino comienza con la fístula arteriovenosa (FAV) de Brescia y Cimiño, desarrollada por primera vez en 1966 en Estados Unidos, que representa, hasta la fecha, el acceso de elección para la hemodiálisis de mantenimiento.1
Según datos publicados recientemente por la federación de registros de la Sociedad Española de Nefrología, a la gran mayoría de los pacientes con enfermedad renal terminal se le practica (HD), en una proporción de 88 %-90 %; a un 10 %, diálisis peritoneal (DP); y el 1 % restante recibe un trasplante renal preventivo. Por tanto, sería lógico que la mayoría de los pacientes dispusieran, para iniciar la hemodiálisis, de una FAV madura: aquella con buena dilatación venosa, buen soplo -escuchado con el estetoscopio- y buen thrill o frémito. Estudios realizados en España señalan que una proporción cercana al 50 % de los enfermos no dispone de un acceso vascular permanente y han de comenzar la (HD) por un catéter venoso central (CVC), lo que influye ineludiblemente en los resultados clínicos y aumenta la morbimortalidad de los pacientes.2
Los problemas derivados de la disfunción o trombosis del acceso vascular ocasionan el mayor consumo de recursos en la población con enfermedad renal crónica (ERC). La trombosis constituye la mayor complicación del acceso vascular y el principal factor predisponente es la presencia de estenosis venosa, responsable del 80 %-90 % de las trombosis. Otras causas resultan las estenosis arteriales y los factores no anatómicos, como la compresión excesiva del acceso vascular tras la hemodiálisis, la hipotensión, los niveles elevados de hematocrito, la hipovolemia y los estados de hipercoagulabilidad. Dada la trascendencia del acceso vascular para la evolución clínica del paciente, la morbilidad asociada a los catéteres centrales y la limitación anatómica para la realización de múltiples accesos, se debe ensayar la recuperación de todos los accesos trombosados, salvo en los casos no recuperados por severo deterioro previo o donde exista una contraindicación.3
La aparición de la trombosis puede estar cercana en el tiempo a la cirugía. En este sentido, se clasifican del modo siguiente:
Trombosis precoz: ocurre en los tres primeros meses después del procedimiento. Generalmente, se debe a factores técnicos o a un sustrato vascular malo; pero, si ocurre en las primeras horas o días después del proceder quirúrgico, está ocasionada por problemas técnicos, y requiere revisión y tratamiento.4,5,6
La trombosis tardía: aparece luego de tres meses. Suele producirse por: la estenosis del retorno venoso -principal causa-, la estenosis arterial, el traumatismo continuado del lugar de acceso por punciones repetidas durante la diálisis, la hipotensión después de la diálisis, la poliglobulia y la selección de material protésico.5,6
Rivera-Moreira y otros5 encuentran en su estudio que la trombosis fue la complicación más frecuente, tanto al tener en cuenta el total de fístulas realizadas (28,2 %) como el total de fístulas complicadas (83,3 %).
Cuando un paciente acude a la unidad de hemodiálisis con su (FAV) trombosada, comienza un proceso clínico que puede afrontarse de las dos formas básicas siguientes:
colocar un catéter venoso central para dializar al paciente y, posteriormente, remitirlo para realizarle una nueva (FAV); o
intentar la reparación urgente de la (FAV) para su uso posterior, mediante trombectomía venosa, embolectomía mecánica con catéter de Fogarty y/o trombólisis farmacológica.7
No obstante, la complicación más temida de estos procederes intervencionistas resulta el embolismo pulmonar clínicamente significativo, registrado como una rara complicación del tratamiento percutáneo de las (FAV). Su incidencia oscila entre 0 % y 1 %, lo que está en correspondencia con los resultados del estudio de Mehmet y Omar,7) donde no se detecta ningún caso de embolismo pulmonar significativo.8
El objetivo de esta presentación de caso es compartir la experiencia de paciente con (FAV) humerocefálica izquierda con diagnóstico de trombosis aguda, fuera del período de ventana “ideal”, para intentar recuperarla (< 48 horas). A los cinco días del diagnóstico clínico y ultrasonográfico se le realiza trombólisis percutánea del acceso vascular a razón de 100 mil UI/hora/10 horas de Heberquinasa® (bulbo 750 mil unidades) con disminución paulatina de la carga de trombo residual, presencia de latido y thrill, y acceso vascular funcional, para incorporar al paciente a su programa de hemodiálisis habitual, con garantías para su calidad de vida.
Presentación del caso
Paciente masculino de 52 años, 88 kilos de masa corporal y 1,87 cm de estatura, quien llegó a consulta con diagnóstico tardío de trombosis aguda del acceso vascular para (HD), con tumefacción, rubor, calor y dolor sobre fístula arteriovenosa sin latido, ni soplo, y cinco días de evolución.
El paciente presentaba antecedentes de hipertensión arterial (HTA) controlada con nifedipino (tableta de 10 mg), en dosis de una tableta cada 6 horas, e hidroclorotiazida (tableta de 25 mg), una tableta diaria por vía oral. Además de antecedentes de enfermedad renal crónica (ERC), estadío V de 8 años de evolución, con FAV humerocefálica izquierda de cinco años, en Programa de Hemodiálisis con una frecuencia de tres veces por semana, desde la data de la fístula.
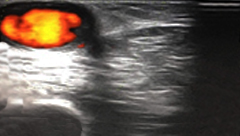
Se le realiza ultrasonido vascular y se constató la presencia de trombo hiperecogénico en vena cefálica y proximal a la anastomosis de la (FAV), así como la ausencia de flujo (fig. 1).
Se decidió el ingreso urgente del paciente para realizarle proceder de rescate del acceso vascular para hemodiálisis a modalidad de trombólisis farmacológica percutánea del acceso vascular. Previamente, se le indicó hemograma completo.
Hematocrito: 0,36 gramos por litro
Tiempo de coagulación: 9 segundos
Tiempo de sangramiento: 1 segundo
Leucograma: 11mil por 109 por litro
Polimorfos: 0,77
Linfocitos: 0,23
Conteo de plaquetas: 180 mil por 109 por litro
Tiempo parcial de tromboplastina activada (TPT Kaolín) (Control: 32 segundos y Paciente: 33 segundos)

Fig. 1 Presencia de trombo hiperecogénico en vena cefálica y proximal a la anastomosis de (FAV) humerocefálica izquierda.
Se decidió iniciar, con previo consentimiento informado del paciente, el tratamiento trombolítico de rescate del acceso vascular para (HD) percutáneo, con infusión montada en 50 mililitros de cloruro de sodio al 0,9 % (jeringa perfusora) y de Heberquinasa® (estreptoquinasa recombinante, CIGB-Cuba) (bulbo de 750 mil UI) en dosis de 100 mil UI por hora durante 10 horas, más la heparina sódica (bulbo de 25 mil UI), 500 UI por hora en 10 horas (figs. 2 y 3.).

Fig. 2 Jeringa perfusora montada con Heberquinasa® (Bbo 750 mil udds) a razón de 7,1 ml/hora/7 horas en esquema de bajas dosis.
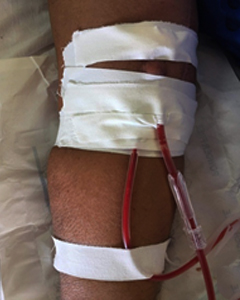
Fig. 3 Colocación de cánulas de hemodiálisis para trombólisis percutánea del acceso vascular, en anastomosis y primera porción de vena cefálica.
Presentó disminución paulatina de la carga de trombo en la FAV, con desaparición del dolor, de la tumefacción, rubor, calor (fig. 4.). Al transcurrir 8 horas de haberse iniciado el tratamiento trombolítico percutáneo, se constató ausencia de carga de trombo a la palpación y latido de toda la vena cefálica en su extensión y anastomosis de la (FAV). A las 10 horas se interrumpió el tratamiento trombolítico, al constatarse soplo y thrill, para una fístula funcional, recuperada para hemodiálisis (figs. 5, 6 y 7 A y B).

Fig. 4 Recanalización parcial del trombo luego de 4 horas de trombólisis percutánea del acceso vascular para hemodiálisis. Vena cefálica izquierda.
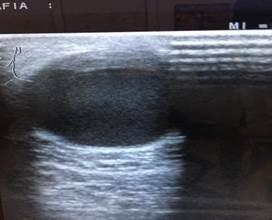
Fig. 5 Recanalización de la FAV, con solo carga de trombo residual en pared anterior de vena cefálica trombolizada.
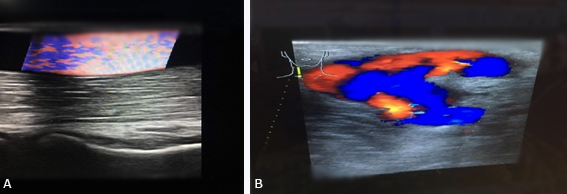
Fig. 7 A y B - FAV humerocefálica izquierda permeable, con presencia de flujo color, en anastomosis y vena cefálica (postrombólisis).
Se valora al día siguiente al paciente, se le realiza hemograma completo y (TPT Kaolín), sin alteraciones a reflejar. Se realiza ultrasonido vascular con (FAV) permeable, sin carga de trombo y buen flujo para tratamiento depurador. El paciente recibe ese mismo día el tratamiento de hemodiálisis convencional sin reportar complicaciones, solo con el requerimiento de realizarla con el uso de enoxaparina vial (0,6), medio vial (0,3) subcutáneo y 0,3 se le administra a recircular en el riñón artificial, para ayudar al efecto lítico de trombo residual en la (FAV) por 21 días; y luego, incorporar el clopidogrel (75 mg), una tableta vía oral diaria, y seguimiento mensual por consulta externa de angiología.
Discusión
La trombosis aguda de la (FAV) constituye la principal complicación que conlleva a la pérdida del acceso vascular idóneo para HD, como lo reporta la literatura internacional citada.5,6 En el Hospital Universitario Clínico Quirúrgico “Arnaldo Milián Castro”, de Villa Clara, siempre se recurre al rescate del acceso vascular trombosado como primera acción terapéutica,7,11 mediante la trombólisis farmacológica percutánea o directa al acceso vascular. Así se evitan las comorbilidades que representan la subdiálisis, la colocación de catéter venoso central y la pérdida del árbol vascular con el consiguiente agotamiento del acceso vascular global para la HD.
El resultado alcanzado en este estudio fue similar al de autores foráneos,9,10,11 a pesar de diferencias sustanciales en relación con el tiempo de ventana “ideal” utilizado en el mundo (menos de 48 horas) y la modalidad propia de realizar la trombólisis directa al acceso vascular trombosado, para acelerar el proceso fibrinolítico loco-regional, por contituir la HeberquinasaR un fármaco no fibrinoespecífico que se pueda administrar por vena periférica, en la indicación de la trombosis aguda en el sector vascular periférico.
Conclusiones
Puede plantearse que la trombosis constituye la principal causa de disfunción de las FAV para hemodiálisis, y de pérdida del acceso vascular funcional e idóneo. El rescate del acceso vascular es imperante y necesario como primer proceder a intencionar frente a su pérdida, mediante la trombólisis farmacológica con Heberquinasa® percutánea o directa al acceso vascular trombosado. En aras de evitar las complicaciones que representan el agotamiento del acceso vascular global para la HD en los pacientes renales.