Introducción
Aunque la arterioesclerosis es la causa más común de muerte en el mundo desarrollado o en vías de serlo, la mortalidad asociada con su efecto cardiovascular ha declinado en un tercio en los últimos treinta años. El desarrollo de los medios de valoración de sus factores de riesgos primarios: hipertensión arterial, dislipidemias, hábito de fumar y diabetes mellitus; así como la utilización e información de marcadores biológicos de arteriosclerosis, han contribuido a su prevención y adecuado; y, por ende, a la disminución de modo general de la morbi-mortalidad por su causa.1,2,3
Las lesiones segmentarias tratadas por bypass, remoción de placas y los más recientes procederes endovasculares, han provocado un crecimiento en la expectativa de vida, pero no estrictamente previenen la progresión de la enfermedad arteriosclerótica multisistémica en arterias o prótesis venosas.3,4
Este carácter multisistémico hace que la expectativa de vida se acorte en muchos casos por lo siguiente:
Algunos consideran la AEO (ateroesclerosis obliterante) como una enfermedad simple, al tener en cuenta factores de riesgo como los etiológicos. Sin embargo, la variedad de circunstancias, el espectro de las lesiones patológicas, la distribución de permeabilidad arterial y el ritmo de progresión lo niegan.5,6
Los términos más comunes utilizados son los siguientes:
Arteriosclerosis: introducida en 1829 por Lobstein como engrosamiento e induración de la pared arterial, que incluye la calcificación de la media arterial.1
Ateromatosis: según Haller (1755), denota un tipo común de placa -concepto redefinido por la Organización Mundial de la Salud (OMS) en 1958-, en la cual el contenido graso resulta predominante.1
Aterosclerosis: a partir de Marchand (1904), incluye todas las lesiones de la pared arterial; se enfatiza la participación de las grasas en su composición. Aunque se reconoce su carácter focal, se caracteriza, generalmente, por ser multisistémica.1
Consideraciones modernas de aterosclerosis como la utilización de biomarcadores, estudios de metabolismo enzimático celular; así como de los procesos bioquímicos del endotelio vascular, sistemas de oxidación reducción y la susceptibilidad arterial con examen detallado de ateromas en humanos y animales, muestran que estas lesiones tienen como componentes principales: colesterol y sus ésteres, células musculares lisas y macrófagos, y fibras proteicas.5,6,7
El envejecimiento arterial provoca incremento en el diámetro y la longitud de las arterias, con incremento en el contenido de colágeno, decrecimiento de la elastina y calcificación.7,8
Este hecho determina que cualquier arteria puede ser afectada por la lesión arteriosclerótica, lo que le confiere su carácter multisistémico a esta enfermedad. Por este motivo, el estudio ultrasonográfico del sector carotídeo en pacientes sometidos a cirugía coronaria constituye un predictor de eventos vásculo-cerebrales isquémicos.
El antecedente de enfermedad cerebrovascular aterosclerótica es un marcador de riesgo de enfermedad coronaria concomitante. En pacientes seleccionados deberá evaluarse la presencia y el riesgo de enfermedad cerebro-vascular por los métodos complementarios apropiados.
En un paciente con angina inestable, angina crónica estable en clase funcional avanzada o infarto reciente se recomienda suspender la cirugía coronaria, y proceder a los estudios diagnósticos y el tratamiento apropiado para evitar el daño cerebral, tanto intra- como posoperatorio.
Los pacientes candidatos para coronariografía y revascularización coronaria con riesgo cerebro-vascular deben estudiarse en ambas direcciones para disminuir los índices de morbimortalidad.9
El objetivo de esta investigación fue describir las características ultrasonográficas de las arterias carotídeas como riesgo de accidente cerebro-vascular en pacientes con revascularización miocárdica, cuya detección resulta proceder obligado para la prevención de su complicación.
Métodos
Se realizó un estudio observacional, descriptivo y longitudinal durante cinco años en el Cardiocentro “Ernesto Che Guevara” de Santa Clara. El universo estuvo constituido por todas las intervenciones quirúrgicas cardiovasculares realizadas; y la muestra, por 208 casos con revascularización coronaria con y sin circulación extracorpórea, a los cuales en sus estudios prequirúrgicos se les realizó ultrasonografía de los ejes carotídeos y femorales. Se destacó la existencia de placas, sus características de homogeneidad, su regularidad y estabilidad, así como el grado de estenosis en la arteria afectada.
Se tuvieron en cuenta aspectos epidemiológicos como edad, sexo, factores de riesgo primarios de arteriosclerosis (HTA, diabetes mellitus, hiperlipidemia, hábito de fumar); y colaterales como herencia, factores climáticos, estrés, relaciones sociales y laborales, y hábitos alimentarios.
La ultrasonografía permitió medir el CIM (complejo íntima media) y el grado de estenosis; así como su porcentaje y las características de la placa ateromatosa y su grado de estabilidad. Se determinó al grado de disfunción neurológica, que se clasificó en mayor o menor, y su relación con la existencia de placas, sus características y el tiempo de circulación extracorpórea en el proceder quirúrgico. Se hicieron conclusiones y recomendaciones, según los resultados obtenidos.
Resultados
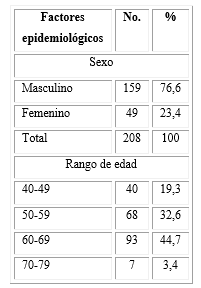
La tabla 1 muestra una preponderancia del sexo masculino, así como el mayor número de pacientes entre 60 y 69 años, con una máxima de 76, una mínima de 40 y un promedio de 59,3 %.
En la tabla 2 aparecen los factores de riesgo primarios con preponderancia del hábito de fumar, seguido por la hiperlipidemia, la HTA y la diabetes. Quedó demostrada la importancia de la valoración de estos en el preoperatorio de este tipo de cirugía.
Tabla 2 Factores de riesgo primarios
| Factores de riesgo primarios | No. | % |
|---|---|---|
| Hábito de fumar | 179 | 86,4 |
| Hiperlipidemia | 107 | 51,8 |
| Hipertensión arterial | 98 | 47,5 |
| Diabetes mellitus | 53 | 25,9 |
Fuente: Historia clínica.
Se analizaron factores de riesgo mal llamados “secundarios”, como la herencia -o sea, lesiones arterioscleróticas en padres, hermanos etcétera-; la edad promedio (59,3 años); el sexo, donde el masculino continuó siendo el más afectado en proporción de 4 a 1; así como la raza blanca y el alto nivel de estrés, que se manifestó en el 69 % de los pacientes estudiados. En relación a los hábitos alimentarios estos fueron adecuados con predominio del normo peso en la muestra examinada. Estos factores se tienen en cuenta para decidir una cirugía de revascularización cardíaca.
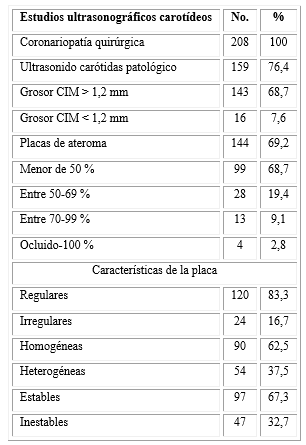
La tabla 3 muestra los resultados de los estudios ultrasonográficos carotídeos realizados a todos los revascularizados coronarios de los cuales 159 se consideraron patológicos basados en el grosor íntima media y la existencia de placas de ateroma. En 143 casos el CIM se presentó patológico -con valores por encima de 1,2 mm-; así como en 144 casos se demostró la existencia de placas ateromatosas. Se halló estenosis menores del 50 % en 99 casos; le siguieron entre 50 y 70 %, y entre 70 y 99 %. También provocó la oclusión de la carótida en 4 casos.
La disfunción neurología puede presentarse como complicación posoperatoria en cirugía cardiovascular, máximo cuando se utiliza la circulación extracorpórea en el proceso quirúrgico y esta debe valorarse en el nivel de riesgo previo a la cirugía.
La existencia de lesiones en las carótidas en esta serie estuvo presente en 20 casos que presentaron una disfunción neurológica, de los cuales en 7 la disfunción se consideró como mayor ATI, excitación neurótica y stroke reversible (tabla 4).
En 13 casos la disfunción neurológica se identificó como menor en cuanto a agitación, estupor y excitación.
De los 208 operados hubo 196 con circulación extracorpórea (CEC) y 12 sin CEC.
Tabla 4 Morbilidad neurológica posrevascularización miocárdica
| Disfunción neurológica | No. | % |
|---|---|---|
| Disfunción neurológica mayor | 7 | 3,3 |
| ATI | 4 | - |
| Excitación neurótica | 2 | - |
|
|
1 | - |
| Disfunción neurológica menor | 13 | 6,2 |
| Agitación | 8 | - |
| Estupor | 3 | - |
| Excitación | 2 | - |
| Total de disfunción neurológica | 20 | 9,6 |
Fuente: Historia clínica.
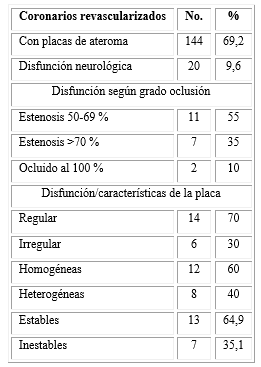
La tabla 5 permite apreciar que de los 208 pacientes revascularizados, en 144 se demostró ultrasonográficamente la existencia de placas de ateroma y en 20 se produjo una disfunción neurología.
De estos casos con disfunción según el grado de estenosis, 11 estuvieron entre 50-69 %; 7 casos tenían más de un 70 % y en 2 casos la estenosis de un 100 % determinó la oclusión total del vaso.
Según las características de las placas, en 14 casos estas fueron regulares y solo en 6 casos se demostró su irregularidad. Las homogéneas se presentaron en 12 casos y las heterogéneas en 8, así como se determinó el grado de estabilidad en 13 casos como estables y 7 casos inestables, lo que demostró la concordancia del grado de irregularidad, la heterogeneidad y la inestabilidad como factores importantes a tener en cuenta para la valoración del grado de vulnerabilidad de las palcas en la producción de disfunción neurológica.
Discusión
La mayoría de los autores consultados,5-10 como Criqui y otros,11 coinciden con la presentación cada vez mayor de la lesión arteriosclerótica en edades tempranas de la vida y en el sexo masculino, lo que concuerda con los resultados de la muestra examinada. Criqui y otros,1Shishehbo y otros2) y Kleindorfer y otros7 muestran similares resultados en relación con el análisis de los factores de riesgo primarios o secundarios.
Está demostrado y la literatura revisada coincide en que a mayor porcentaje de estenosis más alto es el riesgo de un evento cerebral isquémico, máximo cuando se utiliza la circulación extracorpórea en el proceso quirúrgico cardíaco, lo que resulta concluyente en la selección del proceder y el momento a realizarlo. La evaluación de la placa de ateroma es factor determinante en la denominación de estabilidad y/o inestabilidad, sobre la base de su característica de homogeneidad y regularidad de la superficie endotelial de la placa, y la existencia de ulceraciones o no, lo que lleva a considerarla como vulnerable o no. Este análisis se hace imprescindible para valorar el riego quirúrgico a tener en cuenta en los scores de riesgo aplicable en las revascularizaciones coronarias y en la evaluación de las posibles complicaciones del posoperatorio inmediato y tardío.
La mayoría de los autores consultados coinciden en considerar la disfunción neurología como morbilidad quirúrgica en este tipo de cirugía, sobre todo cuando existen lesiones de diferente grado en las arterias carótidas responsables de isquemia cerebral productora de la disfunción, por lo que su valoración en el período prequirúrgico debe constituir proceder de primer orden en la evaluación y decisión de la cirugía a realizar.
Kleindorfer y otros7 y Bonati y otros,11 al referir las características de las placas, opinan que a mayor irregularidad e inestabilidad aumenta el riesgo de lesión cerebral. Tener en cuenta las características demostradas en el estudio ultrasonográfico proporciona información determinante para la valoración del riesgo operatorio y permite tomar tempranamente las medidas imprescindibles para evitar la morbilidad y/o mortalidad de causa cerebral en todo aquel paciente que necesita de una revascularización coronaria.12,13
Finalmente, se demuestra el carácter multisistémico de la enfermedad arteriosclerótica. Cuando se realiza la detección a tiempo de sus localizaciones y, en primer orden, el territorio extracraneal, es posible establecer un nivel de prioridad de intervención y tomar las medidas adecuadas para prevenir un evento, tanto cardíaco como cerebro vascular que dé al traste con los objetivos de intervención.
El estudio ultrasonográfico del árbol arterial no coronario, en especial el extracraneal y el ileofemoral, muestra lesiones que podrían complicar la realización de un proceder quirúrgico cardiovascular; a su vez, permite tomar las medidas preventivas para evitarlas y establecer un nivel de prioridad de los procederes a realizar.