INTRODUCCIÓN
Una de las formas que puede adoptar la enfermedad cerebrovascular (ECV) es la hemorragia subaracnoidea (HSA); forma que pertenece específicamente a la enfermedad de tipo hemorrágica. Las formas hemorrágicas representan aproximadamente el 20 % de los eventos de ECV y, dentro de estas formas, la HSA representa entre el 5-10 % de los casos.1
Conceptualmente, la HSA es aquella entidad en que se produce extravasación de sangre en el espacio subaracnoideo o leptomeníngeo, o sea, entre la aracnoides y la piamadre.1,2,3,4,5,6) Desde el punto de vista etiológico, se distingue la HSA espontánea de la ocasionada por traumatismos; esta última es considerada una entidad independiente.1
Aunque la incidencia de HSA es menor que otras formas de la ECV como el infarto cerebral o la hemorragia intraparenquimatosa, la relevancia sanitaria de esta variante no puede ser subestimada.7 En este sentido, la HSA tiene varias particularidades de gran importancia: se presenta, con elevada frecuencia, en personas relativamente jóvenes y en favorable estado de salud previo; representa un desafío para el diagnóstico, a pesar de los adelantos tecnológicos existentes en la actualidad; y exige un enfoque multidisciplinario para su atención, el cual incluye, dada sus más frecuentes etiologías, la necesidad de manejo quirúrgico en su tratamiento definitivo.5,8,9
El objetivo de este estudio consistió en determinar el comportamiento de algunos indicadores relacionados con la asistencia médica a pacientes con HSA espontánea, en el contexto de nuestra institución y provincia Cienfuegos, la cual no cuenta con servicio de cirugía neurovascular.
MÉTODOS
Se realizó un estudio observacional, de serie de casos, con diseño descriptivo-correlacional, y con carácter retrospectivo. El escenario estuvo dado por la unidad de ictus, unidad de cuidados intensivos, sala de neurología y salas de medicina interna del Hospital General Universitario Dr. Gustavo Aldereguía Lima, de Cienfuegos.
La población de estudio estuvo constituida por 96 pacientes con diagnóstico al egreso de hemorragia subaracnoidea espontánea, en el periodo comprendido desde el primero de enero de 2016 hasta el 31 de diciembre de 2021, incluyendo a ambos. Los sujetos de la investigación representaron el 55 % del total de egresos por la entidad en el periodo de estudio (173 casos), constituyendo una muestra no probabilística “de conveniencia” determinada por la disponibilidad del documento clínico y la calidad de la información presente en este.
Como criterio de “caso” fue considerado aquel paciente cuyo diagnóstico registrado en la historia clínica al momento del egreso se refirió a hemorragia subaracnoidea no traumática, y para lo cual existieron los elementos clínicos, imagenológicos o del líquido cefalorraquídeo propios de esta entidad.2,10
Se analizó el comportamiento de indicadores correspondientes al número de consultas médicas necesarias para el diagnóstico, el tiempo entre el inicio de los síntomas y el diagnóstico, la ubicación intrahospitalaria inicial del paciente y el momento en que los pacientes fueron trasladados a centros de tratamiento neurovascular. Estos indicadores fueron analizados según variables como edad, etiología, forma clínica de presentación, clasificación según escala de Hunt y Hess,5,6,8 y clasificación según escala imagenológica de Fisher. (5,6,8,11 La información necesaria tuvo como fuente básica a las historias clínicas individuales, obtenidas del Departamento de Archivo de la institución.
Los datos fueron procesados mediante el programa estadístico SPSS versión 15.0 para Windows. En la evaluación de la relaciones entre variables se realizó análisis bivariado, utilizando como estadígrafo la razón de productos cruzados (Odds Ratio, OR) con su intervalo de confianza, aceptando un nivel de confianza de 95 % (p<.05).
Dada las características del estudio no fue necesario realizar consideraciones bioéticas particulares. No obstante, los resultados que se muestran han sido manejados en un ámbito estrictamente científico. La investigación contó con la aprobación del comité de ética de la institución.
Limitaciones del estudio.
Se reconocen limitaciones derivadas de la no disponibilidad de las historias clínicas de la totalidad de los pacientes con diagnóstico de HSA en el periodo de estudio. De igual forma, el traslado de pacientes a otras instituciones incidió en que algunas historias clínicas fueran desestimadas por información incompleta, lo cual también afectó el número final de pacientes que conformaron la serie de casos, y determinó una afectación real a los resultados de variables, como por ejemplo, la etiología.
RESULTADOS
El 22 % de los pacientes (21 enfermos) fueron diagnosticados pasadas las primeras 48 horas del inicio de los síntomas. No fueron constatadas diferencias evidentes entre los pacientes con HSA aneurismática y no aneurismática en cuanto a la frecuencia de diagnóstico después de las 48 horas (29 % vs 32 %), mientras que la frecuencia de diagnóstico tardío fue mayor en los ancianos que en los menores de 60 años (26 % vs 18 %), aunque las diferencias no fueron estadísticamente significativas.
Con relación al número de asistencias médicas necesarias para el diagnóstico, solo 13 enfermos (14 %) requirieron más de una asistencia. En este sentido, la edad no fue determinante en que se necesitara más de una asistencia médica para realizar el diagnóstico de HSA (ancianos 15 %, menores de 60 años 12 %). Al tener en cuenta la etiología del sangramiento, la necesidad de más de una consulta fue superior en los pacientes con HSA no aneurismática (27 % vs 14 %); diferencias que no fueron estadísticamente significativas.
Con respecto al papel de la forma clínica de presentación predominante, en todos los pacientes con síndrome meníngeo, episodio convulsivo o alteración del estado de conciencia el diagnóstico de HSA se realizó en la primera visita al facultativo, pero el 33 % de los pacientes con síndrome confusional y el 16 % de los pacientes que comenzaron con cefalea necesitaron más de una consulta para la realización del diagnóstico de HSA.
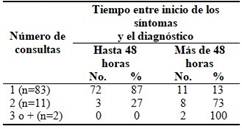
La relación entre el número de asistencias médicas recibidas para la realización del diagnóstico de HSA y el tiempo entre el inicio de los síntomas y el diagnóstico mostró el evidente retardo en la identificación del evento hemorrágico en los pacientes en quienes el diagnóstico no se realizó en la primera valoración médica. La ocurrencia de diagnóstico tardío (pasadas las 48 horas del inicio de los síntomas) cuando no se identificó el sangramiento en la primera consulta médica fue significativa desde el punto de vista estadístico (OR 21,8[5,1;91,8]). (Tabla 1).
Tabla 1 Distribución según número de asistencias médicas recibidas para la realización del diagnóstico de HSA y el tiempo entre el inicio de los síntomas y el diagnóstico
La mayoría de los pacientes de la serie fueron ubicados en la unidad de cuidados intensivos y en la unidad de ictus (30 pacientes, para un 31 % y 54 pacientes, para un 57 %, respectivamente); 12 pacientes fueron inicialmente admitidos fuera de estas unidades. Esta última situación se observó fundamentalmente en pacientes menores de 60 años (21 % vs 4 %), lo cual fue estadísticamente significativo (OR 5,7[1,1;27,9]), y en quienes el diagnóstico se realizó después de las 48 horas del inicio de las manifestaciones clínicas (29 % vs 8 %), también con significación estadística en esas diferencias (OR 4,6[1,3;16,2]).
Respecto a la relación entre la ubicación inicial del paciente y la escala clínica de Hunt y Hess, la mayoría de los pacientes ubicados en los grados I y II fueron admitidos directamente en la unidad de ictus, mientras que el 55 % de los pacientes con grado III-V de esta escala (21 pacientes) ingresaron en la unidad de cuidados intensivos; la asociación “grados I-II con ingreso en unidad de ictus” y “grados III-V con ingreso en unidad de cuidados intensivos” fue estadísticamente significativa (OR 8,1[2,9;22,4]). Aunque 26 pacientes (35 %) clasificados como Fisher III-IV fueron admitidos en la unidad de cuidados intensivos, la mayoría de estos enfermos ingresó en la unidad de ictus (42 enfermos, 57 %); valor muy similar al observado en los pacientes con los grados más leves de esta escala (grados I y II: 12 pacientes, 55 %).
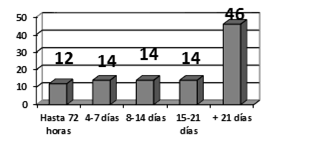
El 37 % (35 pacientes) fue trasladado a otra institución para tratamiento neuroquirúrgico específico; el momento en que estos fueron referidos se presenta en el gráfico 1. Muy pocos enfermos fueron evacuados en las primeras 72 horas de la hospitalización (4 casos,12 %), mientras que en la mayoría de los pacientes (16 casos, 46 %) el movimiento se produjo después de los 21 días. (Gráfico 1).
DISCUSIÓN
Está reconocida la dificultad, en algunos pacientes, para identificar el evento de HSA en la primera consulta médica, así como la relación que ello guarda con el retardo en el diagnóstico. Otro investigador, Miranda, en su serie, encontró que solo el 44 % de los pacientes ingresó en las primeras 72 horas.12
La edad avanzada y la etiología no aneurismática del sangramiento pudieran ser dos de los factores responsables de esta situación, al estar relacionados con presentaciones clínicas menos “aparatosas” y, por tanto, más tendentes a confundir. Tampoco puede ser desestimada la incapacidad del médico para sospechar el diagnóstico de HSA ante determinado contexto clínico, ni la subestimación de los síntomas por el propio paciente. En este estudio, todos los pacientes que necesitaron más de una consulta para el diagnóstico tuvieron como forma de presentación un estado confusional agudo o cefalea aguda; situación esperada si tenemos en cuenta el amplio espectro etiológico de estas manifestaciones.
Varios autores hacen énfasis en la situación de retraso en el diagnóstico del sangramiento al señalar que hasta en un 10 % de los casos no son reconocidos los síntomas de HSA, y que hasta en el 12 % el diagnóstico sea erróneo;1,13 cifras que otros aumentan hasta el 20 %.14 Entre otros factores que se relacionan con mayores probabilidades de un diagnóstico erróneo, o retraso en este, se encuentran los siguientes: no tener presente las características clínicas de la enfermedad, no poseer una imagen de tomografía computarizada (TC) adecuada, no comprender las limitaciones de este estudio, no realizar punción lumbar ante una TC negativa, o no interpretar correctamente los resultados de esta prueba.15
Muy relacionado con este punto de análisis (el diagnóstico precoz), y de gran importancia práctica, la literatura señala que entre un 30 y 50 % de los pacientes con evento de HSA presentan la llamada “cefalea centinela” o “cefalea de advertencia” entre cinco y 20 días previos al sangramiento, y que resulta de sangramientos de pequeña magnitud.16,17,18
El sitio de ingreso del paciente adquiere una relevancia incuestionable en la atención al paciente con HSA por las posibilidades de recibir el enfermo los cuidados y manejo terapéutico que esta afección amerita para controlar o revertir las alteraciones fisiopatológicas que ocurren, así como la prevención y tratamiento apropiado de las tan frecuentes y graves complicaciones. El pronóstico más favorable del paciente con HSA, cuando ha sido ubicado en servicios calificados para la atención a eventos neurológicos, ha sido documentado en varios estudios.15,18,19,20,21,22)
Los resultados obtenidos sugieren una amplia utilización de la escala clínica de Hunt y Hess para la toma de decisiones relacionadas con la ubicación del paciente. En cambio, al parecer, la información proveniente de la escala de Fisher fue menos determinante en el sitio inicial de asistencia de la fase aguda de la HSA.
Para la solución definitiva del problema, principalmente si su causa es la ruptura de un aneurisma cerebral, tanto la cirugía abierta con clipaje como el abordaje endovascular con espirales, constituyen opciones bien establecidas y validadas para el manejo de los pacientes con HSA,10,18,21,23,24,25,26,27 y su selección como opción terapéutica dependerá de las particularidades de cada caso; por esta razón los pacientes deben ser trasladados a centros que cuenten con especialistas bien entrenados en ambos procedimientos.6
Al no contar nuestra institución con servicio de cirugía neurovascular, los pacientes con HSA deben ser trasladados a otras instituciones. Pero la llamada de atención que se deriva de los resultados de esta investigación está relacionada con el escaso número de paciente que fueron trasladados en las primeras 72 horas de realizado el diagnóstico.
En nuestra investigación el 10 % de los sujetos recibió tratamiento quirúrgico, pero no específico para la solución del aneurisma; los pacientes tratados quirúrgicamente fueron aquellos que presentaron hidrocefalia aguda para cuyo control se les realizaron procedimientos derivativos.
Como conclusiones de la investigación, los autores consideran que existen brechas en la atención al paciente con HSA espontánea en el contexto provincial, entre las que se destacan una evidente relación entre la no identificación del proceso en la primera consulta médica y el diagnóstico de la HSA después de las 48 horas del inicio de los síntomas, el ingreso de enfermos fuera de unidades especializadas, y el traslado tardío a instituciones con servicio de cirugía neurovascular (pasados los 21 días) en un grupo numeroso de pacientes.