INTRODUCCIÓN
Las enfermedades cerebrovasculares (ECV) constituyen el problema de salud más importante relacionado con la atención neurológica y el motivo más frecuente de hospitalización en adultos por esta especialidad. A nivel global 26 millones de personas sufren un ictus cada año y de ellos fallecen 6,5 millones.1 Según datos publicados en 2017 por la American Heart Association (AHA), en cooperación con la Organización Mundial de la Salud (OMS), la ECV representa la segunda causa de muerte tras la enfermedad cardíaca isquémica y origina 11,8% de la mortalidad global.2
En Cuba también ocupan un lugar relevante, es la tercera causa más frecuente de mortalidad, con una tendencia franca al incremento desde mediados de la década de los 80 hasta alcanzar tasas de 82,6 y de 84,2 por cada 100 000 habitantes en los años 2015 y 2016, respectivamente, lo que se asocia al envejecimiento paulatino de la población.3
El cardioembolismo cerebral es la variante más severa y discapacitante de la ECV isquémica;1,4 a esto se añade su elevada tasa de recurrencia y mortalidad. Uno de cada tres pacientes con embolismo de origen cardíaco fallece al mes de evolución, uno de cada dos al finalizar el primer año y un 80% a los cinco años.5 El infarto cerebral cardioembólico se define como el que se produce como consecuencia de la oclusión de una arteria cerebral por material embólico procedente del corazón con un máximo déficit neurológico en las primeras horas de la enfermedad.6
La fibrilación auricular (FA) se considera responsable del 20% de la ECV, que es potencialmente prevenible y los individuos con FA tienen un riesgo cinco veces mayor de sufrirlo con relación a la población general; además, se debe tener en cuenta que muchos casos con ECV de origen desconocido probablemente sean causados por una FA no diagnosticada.7 La ECV relacionada con FA es más grave, provoca mayor discapacidad y tiene peor evolución que en los pacientes sin FA. A menudo la sobrevida en estos casos puede ser peor que la muerte porque muchos pacientes quedan inmóviles, totalmente dependientes, con incontinencia e incapacidad para comunicarse.8
Todo esto se traduce en un gasto sanitario muy elevado, por lo que es necesario conocer detalladamente sus características evolutivas y cuáles son los factores que actúan de forma negativa para poder lograr un efectivo y precoz manejo diagnóstico y terapéutico. Enmarcados en este contexto se justifica la importancia y la necesidad de investigar sobre este tema en la actualidad porque en el infarto cerebral cardioembólico pueden ser difíciles las variantes de tratamiento y sus complicaciones en cuanto a la calidad de vida, que puede ser devastadora.
No existen suficientes evidencias científicas en la Provincia de Villa Clara que caractericen, de forma clínica y epidemiológica y según las formas de tratamientos, a los pacientes ingresados con infarto cerebral cardioembólico en el Hospital “Arnaldo Milián Castro”.
El objetivo principal de esta investigación es describir las características clínico epidemiológicas y las formas de tratamiento de los pacientes ingresados con infarto cerebral cardioembólico en el Hospital “Arnaldo Milián Castro”.
MÉTODOS
Se realizó un estudio observacional descriptivo transversal en el Hospital Universitario Clínico Quirúrgico “Arnaldo Milián Castro” de la Ciudad de Santa Clara, Provincia de Villa Clara, con pacientes con infarto cerebral cardioembólico atendidos en el Servicio de Neurología en el período comprendido entre enero a diciembre de 2019. La población de estudio estuvo constituida por el total de pacientes diagnosticados con infarto cerebral cardioembólico atendidos en el período de estudio y que cumplieron con los criterios de inclusión (N=55). No se realizó la técnica muestral.
Criterios de inclusión:
Pacientes con diagnóstico de ECV ingresados en el Servicio de Neurología o de Atención al grave con diagnóstico clínico e imagenológico de infarto cerebral
Confirmación de diagnóstico electrocardiográfico de FA
Conformidad de participar en el estudio personalmente o a través de sus familiares al firmar el modelo de consentimiento informado.
Criterios de exclusión:
Variables
Las variables utilizadas fueron la edad, el sexo, los antecedentes patológicos personales, las complicaciones neurológicas y no neurológicas, el tipo de fibrilación auricular, la respuesta ventricular y el tratamiento.
Métodos empleados e instrumentos de recolección de datos
Después de recogidos todos los datos en el modelo de recogida fueron registrados en una hoja de cálculo de Microsoft Office Excel 2013, para luego ser exportados al paquete estadístico SPSS (Statistical Package for the Social Sciences), versión 20.0 para Windows, para el procesamiento según el tipo de variable. Se utilizaron la prueba no paramétrica Chi cuadrado para la independencia y la asociación entre las variables con nivel de significación en p=0,05.
Se cumplió con la ética médica y los cuatro principios éticos básicos: el respeto a la autonomía, la beneficencia, la no maleficencia y el de justicia.
RESULTADOS
Predominaron las edades entre 70 y 79 años (22) y llamó la atención que la menor edad a la que apareció esta dolencia fue a los 48 años. El sexo mayormente afectado fue el masculino (33). Entre los casos predominó, como forma de presentación de la ECV, la hemiparesia (31, 56,36%). La hemiplejia (18), la afasia (16) y la disartria (11) fueron las otras formas clínicas de presentación de mayor predominio.
En la Tabla 1 se puede constatar que solamente un paciente no presentó antecedentes patológicos de interés. Los antecedentes patológicos personales más frecuentes fueron la HTA (81,82%), la FA (42,27%) y la obesidad (41,82%).
Tabla 1 Distribución de los pacientes con infarto cerebral cardioembólico según los antecedentes patológicos personales
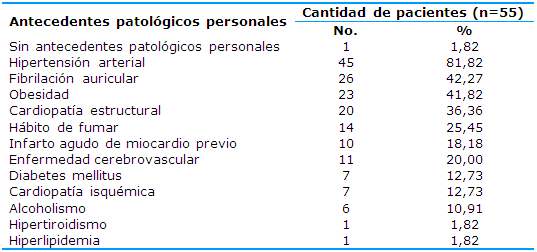
χ²=15,028; p=0,01042
Solo un 29% de los pacientes no presentó complicaciones; predominaron, dentro de las complicaciones neurológicas, el edema cerebral (10,90%) y, dentro de las complicaciones no neurológicas, la bronconeumonía (67,27%) -Tabla 2-.
Tabla 2 Distribución de los pacientes con infarto cerebral cardioembólico según las complicaciones presentes y el estado al egreso

El mayor número de pacientes presentó frecuencias ventriculares rápidas (37), seguido de respuesta ventricular adecuada (Tabla 3).
Tabla 3 Distribución de los pacientes con infarto cerebral cardioembólico según el tipo de fibrilación auricular y la respuesta ventricular
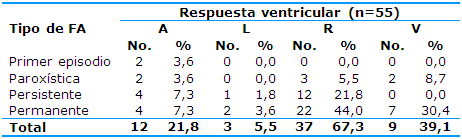
FA: fibrilación auricular; A: adecuada; L: lenta; R: rápida; V: variable
El tratamiento antiarrítmico (AAR) fue pobremente utilizado: cuatro pacientes lo recibieron antes del ingreso por el ACV y seis al egreso. La anticoagulación oral (ACO) se incrementó de seis a 37 pacientes de antes a después del ingreso; 18 pacientes quedaron sin ACO (Tabla 4).
Tabla 4 Distribución de los pacientes con infarto cerebral cardioembólico según el tratamiento antes y después del ingreso
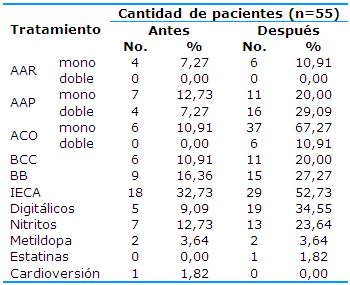
AAR: antiarrítmicos; AAP: antiagregación plaquetaria; ACO: anticoagulantes; BCC: bloqueadores de los canales de calcio; BB: betabloqueadores; IECA: inhibidores de la enzima convertidora de la angiotensina
DISCUSIÓN
El cardioembolismo cerebral adquiere un papel importante en la etiopatogenia del ictus conforme a que el individuo envejece debido a que la asociación con factores de riesgo vascular favorece la aparición de anomalías estructurales y trastornos del ritmo y, por tanto, a un mayor riesgo embolígeno.9,10 En cuanto a los grupos de edades, la presente investigación reflejó un incremento evidente en los mayores de 70 años, lo que se corresponde con la bibliografía consultada, en la que diferentes autores han encontrado un predominio alrededor de la sexta y la séptima décadas de la vida.11 Similares resultados se obtuvieron en un estudio realizado en el que más del 55% de los casos diagnosticados fueron mayores de 70 años; la edad media fue de 76 años.12 Otros autores informaron una edad media de 81 años.13
La incidencia en cuanto al sexo es mayor en hombres en la mayoría de las publicaciones revisadas. Un estudio determinó que el 52% de casos era del sexo masculino.13 Esto guarda relación con los pacientes estudiados porque entre ellos predominó el sexo masculino.
Similar a la literatura, en esta investigación el principal antecedente patológico personal asociado fue la HTA. Un metaanálisis publicado muestra el riesgo de ictus en la FA y reflejó que los principales cofactores que pueden actuar junto a la FA son el antecedente de episodio cerebrovascular, la edad mayor de 75 años, la HTA y la diabetes mellitus.14 Una investigación informó que el 76% de los pacientes eran hipertensos, el 23% padecía ictus previo y el 15% eran fumadores.13
La relación entre hipertensión arterial y FA es muy estrecha. La hipertensión arterial produce una serie de cambios estructurales y electrofisiológicos cardíacos que predisponen al desarrollo de FA,15 por lo que los pacientes con hipertensión arterial y FA presentan más comorbilidades que los sujetos sin hipertensión arterial.14 Esto podría explicar, en parte, el elevado riesgo de complicaciones que tienen los sujetos con ambas enfermedades.12 Por este motivo tiene particular interés la prevención del desarrollo de FA en el paciente hipertenso. Quizás esta sea la base de que en este estudio los pacientes con infarto cerebral presentaran, como factor de riesgo de mayor frecuencia, la HTA.
El desarrollo de complicaciones afecta directamente la evolución de los pacientes, hace que la estadía hospitalaria se prolongue y predispone, aún más, al deterioro neurológico y a un retraso en la recuperación funcional. Dentro de los casos estudiados predominaron las complicaciones no neurológicas. Diversos trabajos avalan como una de las más frecuentes a la bronconeumonía nosocomial,13 lo que principalmente se debe al elevado riesgo de infección que conlleva la fase aguda y al efecto negativo de la fiebre por la producción de radicales libres. Se ha informado casi un 78% de los pacientes fallecidos por una infección respiratoria.8 Los pacientes de este estudio tienen una mayor predisposición a fallecer debido a esta complicación porque, en gran parte, estaban expuestos a la flora microbiológica de las salas de atención al grave, en las que los gérmenes son atípicos y necesitan tratamientos antimicrobianos más agresivos.
En un estudio los pacientes fueron agrupados según el tipo de fibrilación auricular (FA), paroxística (≤7 días) o persistente (>7 días), a la entrada en el estudio; se excluyeron de este análisis los pacientes con FA de primocomienzo. De 14 062 pacientes analizados 11 548 (82%) presentaban FA persistente y 2 514 (18%) paroxística. Los pacientes con FA persistente eran discretamente mayores, con menor representación de mujeres, mayor probabilidad de haber empleado previamente antagonistas de la vitamina K y mayores tasas de diabetes e insuficiencia cardíaca frente a los que tienen FA paroxística, que presentaron tasas más altas de eventos tromboembólicos previos; sin embargo, las puntuaciones promedio en los scores CHADS2 y CHA2DS2-VASc fueron similares y tampoco hubo diferencias en el tratamiento asignado, rivaroxaban o warfarina, en los pacientes con FA persistente, que presentaron unas tasas ajustadas de ictus o embolismo sistémico superiores, así como de mortalidad global. Los autores señalan que las tasas de ictus o embolismo sistémico en ambos tipos de FA no fueron diferentes en función del tratamiento recibido.9
Otro estudio analiza 6 563 pacientes tratados con aspirina extraídos de las bases de datos del ACTIVE-A y el AVERROES. Las tasas anuales de ictus isquémico fueron de 2,1% (paroxística), 3,0% (persistente) y 4,2% (permanente). Los resultados fueron similares al analizar el patrón de FA en función del ecogardiogrma basal en lugar de la clasificación clínica, de forma que las tasas de ictus fueron cerca de un 50% inferiores cuando el ecogradiograma basal mostraba ritmo sinusal frente a FA. En el análisis multivariado identificaron la edad mayor de 75 años, el sexo femenino, el antecedente de ictus y el patrón de FA como factores independientes de ictus; el patrón de FA fue el segundo factor predictor más potente tras el ictus previo.9 La presente investigación encontró que una parte significativa de los pacientes diagnosticados con la arritmia al momento del ingreso presentaban FA permanente.
En la presente investigación la anticoagulación oral (ACO) se incrementó de seis a 37 pacientes de antes a después del ingreso y quedaron aún 18 pacientes sin ACO. Se ha informado que en pacientes con un evento isquémico asociado con FA, luego de excluir los que tienen contraindicaciones para la anticoagulación, solo el 10% se encuentra anticoagulado.11 Otros plantean que solo el 41% de sus pacientes se anticoagularon,12 mientras que otros reflejan cifras de un 52,6%; resaltan el hecho de que en el momento del egreso solo se anticoaguló el 37,8% de los pacientes.13 La Academia Americana de Neurología (AAN) añade que dos tercios de los pacientes con FA y alto riesgo de ictus no están anticoagulados apropiadamente y que el riesgo de hemorragia asociado a las caídas frecuentes y a la edad avanzada se minimiza ante los beneficios preventivos que ofrece la anticoagulación.2
Existe una marcada evidencia a favor de la anticoagulación en la disminución del riesgo de ictus en pacientes con FA en comparación con la ausencia de tratamiento antitrombótico y frente al tratamiento con antiagregantes plaquetarios.2,3,12,14 El beneficio clínico neto es prácticamente universal, con la excepción de los pacientes con un riesgo muy bajo de ECV, por lo que se debe emplear ACO en la mayoría de los pacientes con FA.15 Libros de texto reconocidos (nunca sustituidos por las guías) advierten que debido al riesgo de hemorragia durante el tratamiento con warfarina su uso se limitará a pacientes con riesgo de que complicaciones tromboembólicas sean superiores al riesgo de hemorragia.2
CONCLUSIONES
Esta enfermedad se presentó mayormente en pacientes con edades entre 70 y 79 años del sexo masculino. La hipertensión arterial fue el antecedente patológico personal más frecuente en pacientes con este padecimiento. Se evidenciaron deficiencias en el tratamiento de la anticoagulación oral. La bronconeumonía fue la complicación más frecuente.














