Meu SciELO
Serviços Personalizados
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Cubana de Cirugía
versão On-line ISSN 1561-2945
Rev Cubana Cir v.44 n.4 Ciudad de la Habana oct.-dez. 2005
Balance hidromineral (BHM)
1. DefiniciÓn
El 60 % del peso corporal de nuestro organismo está constituido por agua. En condiciones normales un individuo sano consume aproximadamente de 2500 a 3000 ml de agua al día (25 – 35 ml/kg/día), distribuidas en:
- Agua visible (propiamente dicha y contenida en los alimentos) 1 000 – 1 500 ml.
- Agua de los alimentos sólidos 1 000 ml.
- Agua metabólica 4 -5 ml/kg/día. (en el paciente séptico 6 ml/kg/día).
El BHM es el resultado de comparar el volumen y composición, tanto de los líquidos recibidos como perdidos, enmarcando esta comparación dentro de un periodo de tiempo determinado, habitualmente 24 h. El resultado de esta comparación no ofrece, por si mismo, el margen de certeza necesario para evaluar el estado hidromineral, ya que adolece de numerosas limitaciones de diversa índole, por lo que resulta obligado apoyarse en otros indicadores para poder conformar un criterio más certero. Estos indicadores son:
- La evaluación clínica.
- Los niveles de electrólitos (en plasma y orina).
- Las hemogasometrías.
- Y otros: hemoglobina, hematocrito, urea, glicemia, proteínas totales, densidad de la orina, electrocardiograma (ECG), etcétera.
2. Aspectos tÉcnicos del BHM
Los aspectos fundamentales que se tendrán en cuenta al realizar el BHM serán: la determinación de las diferentes pérdidas habidas y de los diversos ingresos ocurridos, el establecimiento de conclusiones, luego de comparar ambos resultados; la correlación del fruto de la investigación clínica, los ionogramas, etcétera, así como la corrección del desbalance detectado aplicando el tratamiento adecuado.
2.1 Pérdidas o egresos
Nuestro organismo pierde agua y electrolitos en cantidades y composiciones muy diferentes.
2.1.1 Pérdidas obligadas (Tab. 1).
2.1.2 Pérdidas insensibles en condiciones basales (Tab. 2). A través de los pulmones 5 ml/kg/día, a través de la piel 6 ml/kg/día, ambas aproximadamente. Por cada respiración mayor de 25 en un minuto 0,2 – 0,3 ml/kg/h.
2.1.3 Pérdidas insensibles en condiciones anormales (Tab. 3). Por cada grado de temperatura mayor de 38° C 0,2 -0,3 ml/kg/h.
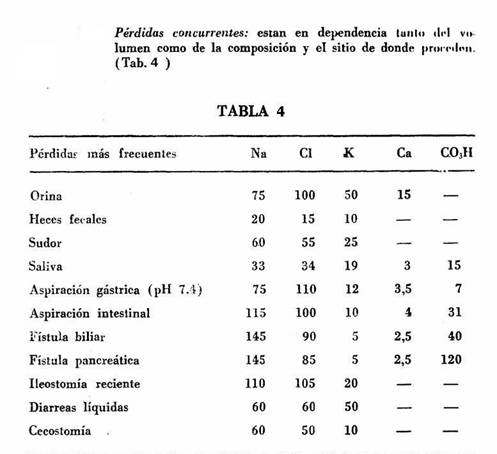
2.2.1.4 Pérdidas concurrentes (Tab. 4). Apósitos húmedos alrededor de 40 ml.


2.2. Ingresos
2.2.1. Ingresos por vía oral ó similar (Tab. 5).
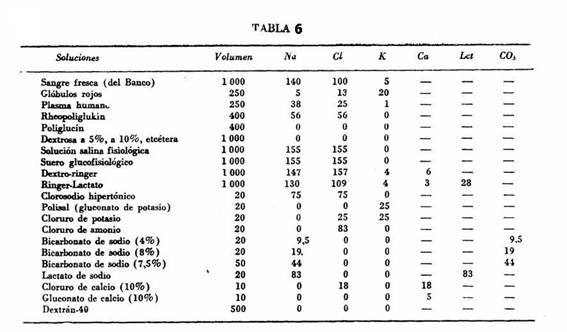
2.2.2. Ingresos por vía parenteral ó similar (Tab. 6)

2.2.3. Por vía endógena (agua de oxidación): por cada 100 g de los diferentes nutrientes que se administran se obtienen los resultados que aparecen en la tabla 7.

2.3. Resultados y conclusiones
Luego de sumar todos los ingresos y egresos, por separado, procedemos a comparar los resultados. Podremos encontrarnos con que:
2.3.1 Los egresos (todos o algún indicador) son superiores a los ingresos: balance negativo.
2.3.2 Los ingresos (todos o algún indicador) son superiores a los egresos:
Balance positivo.
2.3.3 Los ingresos y egresos difieren entre si menos de 10%: balance dentro de límites normales.
2.3.4 Acorde con estos posibles resultados, podremos concluir diciendo que, las alteraciones hidroelectrolíticas se expresan por la existencia de:
2.3.4.1 Pérdida o ganancia de agua.
2.3.4.2 Pérdida o ganancia de sodio.
2.3.4.3 Pérdida o ganancia de cloro.
2.3.4.4 Pérdida o ganancia de potasio.
2.3.4.5 Combinación de pérdidas y ganancias.
Si sumamos diariamente, estos resultados, obtendremos un balance acumulado, de gran valor en el análisis, que permite precisar si los desbalances se han corregido o incrementado, progresivamente.
2.4. Correlación con otros indicadores
Clínica del estado hidromineral.
2.4.1 Estado de deshidratación: se establece cuando existe una pérdida —proporcional o no— de agua y electrólitos, procedente de 1 o varios compartimentos. La pérdida de agua sola es infrecuente.
2.4.1.1 Deshidratación hipotónica: se correlacionará con un BHM que muestre una mayor pérdida, proporcional , de electrolitos que de agua, hecho que permite deducir que el agua ha pasado al espacio intracelular (IC), provocando un déficit de ésta en el espacio intravascular (IV). Le acompañarán en mayor o menor grado, los signos de piel y mucosas secas, pliegue cutáneo, hipovolemia, hipotensión, shock, cianosis, astenia, anorexia, obnubilación, coma, etc. En el ionograma el Na será menor de 130 mEq/l. La suma del Cl + CO 2 menor de 125 mEq/l y la osmolaridad plasmática menor de 285 mmol / l.
2.4.1.2 Deshidratación isotónica: se corre1acionará con un BHM que muestre una pérdida, proporcional, de electrólitos y agua, quo permite deducir que el agua se ha perdido a expensas del espacio intravascular, e intracelular. Le acompañaran los signos de hipovolemia y deshidratación de ambos espacios: sed, obnubilación moderada, pliegue cutáneo, disminución del volumen plasmático, hipotensión arterial, etcétera. En el ionograma el Na está entre los 130 – 150 mEq/l, la suma del Cl. + CO 2 es igual a 130 y la osmolaridad plasmática estará entre los 285 -295 mmol/l.
2.4.1.3 Deshidratación hipertónica: se correlacionará con un BHM que muestre una pérdida, proporcionalmente mayor de agua que de electrolitos, que permite deducir que el agua ha pasado desde el espacio IC al IV por la hipertonicidad existente allí. Los signos y síntomas acompañantes serán en mayor o menor grado: anorexia, sed intensa, sequedad de la piel, falta de pliegue cutáneo, oliguria, trastornos de la conducta, hipotensión arterial, shock, fiebre, rigidez de nuca, coma, etcétera. En el ionograma el Na es mayor de 150 mEq/l y la osmolaridad plasmática mayor de 295 mmol/l.
2.4.2 Estado de sobrehidratación (intoxicación hídrica). Se establece como consecuencia de una retención renal de agua, que alcanza magnitudes importantes. Esto determina el aumento de la cantidad total de agua del cuerpo, y la disminución simultanea de la osmolaridad de todos los líquidos de los que la hipoelectrolitemia constituye su expresión máxima. Se correlaciona con un BHM muy positivo en agua, con retención proporcional o no de electrolitos, que permite deducir que el agua ha pasado, en exceso, a todos los compartimientos con el consiguiente aumento de éstos. Los signos y síntomas principales son: confusión mental, cefalea, anorexia, náuseas, vómitos, convulsiones y síntomas respiratorios (disnea, taquicardia. estertores crepitantes).
2.4.2.1 Hemogasometrias: la determinación de los índices hemogasométricos constituye un valioso apoyo en el enjuiciamiento correcto del BHM que, a la vez, guarda una estrecha relación con los niveles de electrolitos, tanto en plasma como en orina.
2.4.2.2 Niveles de electrólitos: debemos esperar, normalmente, quo exista una correlación estrecha entre el BHM y los niveles de electrolitos -determinados, tanto en plasma como en orina- porque independientemente de la reserva total de éstos en el organismo, las fluctuaciones dependerán del numero de iones intercambiables.
Así, una importante pérdida se traducirá en una disminución de los electrólitos correspondientes en el plasma. En la orina apreciaremos si el riñón ha sido obligado a perderlos o ha sido incapaz de retenerlos, o si, por el contrario, ha podido ser capaz de conservarlos ante el déficit que por otras vías de se origina.
Cuando no existe una correlación entre el BHM y los ionogramas, debe descartarse las posibilidades siguientes: balance acumulado en favor de las cifras del ionograma; errores cometidos en la técnica, al realizar el BHM o el ionograma: alteraciones ácido-base, que determinan modificaciones en los niveles de electrólitos en sangre (sólo cuando hay una hemogasometria normal los valores del ionograma serán realmente confiables), y alteraciones en la osmolaridad del plasma provocadas por deshidrataciones severas, en particular las hipertónicas, hiperglicemias importantes o el estado de sobre hidratación.
La corrección del déficit de un electrolito en particular se puede alcanzar restando del valor normal del mismo en mEq/l, el hallado en el plasma del paciente, multiplicando este resultado por el agua total normal del paciente (60% del peso corporal en kg).Ej. mEq de Na = (140 – Na del pte.) X 0,6 X kg
2.4.2.2.1 Relación con el sodio (Na): en las acidosis respiratorias, el sodio (Na) se eleva, porque las proteínas se ven obligadas a liberarlo, para poder recibir el exceso de iones H + (disociación base de las proteínas).
En las acidosis metabólicas el sodio se pierde por la orina, toda vez que, al no eliminarse por ésta el ion H +, no se origina el intercambio mutuo.
En las alcalosis respiratorias el sodio disminuye debido a que se une de nuevo a las proteínas, para dar lugar a que los iones H + se reintegren al plasma (disociación ácida de las proteínas).
En las alcalosis metabólicas, el ion Na aumenta a expensas de su propia reabsorción, a partir del bicarbonato de sodio que se halla aumentado en la orina, con la consiguiente eliminación intercambiada por ion H +. Es bueno recordar que, por cada 180 mg % de glucosa por encima de la cifra normal (100 mg %), la concentración de sodio se reduce en el plasma en 5 mEq/l.
Cuando el sodio aumenta en la sangre, indica, casi siempre, que falta agua, excepto en casos de secreción inadecuada de ADH, o de acción directa sobre los túbulos renales (diabetes insípida nefrónogena).2.4.2.2.1.Hiponatremia. Existe hiponatremia cuando en el ionograma los valores del Na se encuentran por debajo de 130 mEq/l. En estos casos puede verse fibrilación muscular, calambres musculares dolorosos, cefaleas, mareos, vómitos, conducta hostil y en casos extremos convulsiones pudiendo llegar al coma. Existen tres tipos de hiponatremia hipotónica: con Na corporal total disminuido (iguales causas que en la deshidratación hipotónica), con Na corporal y volumen extracelular normal (se ve en hipopotasemias, síndrome de secreción inadecuada de ADH por tumores, trastornos del SNC, infecciones pulmonares, uso de diuréticos, etcétera) ó con Na corporal y líquido extracelular aumentado (se presenta en la insuficiencia renal aguda con sobrecarga de agua y Na, en la insuficiencia cardíaca, cirrosis hepática, síndrome nefrótico). El tratamiento general consistirá en el uso de soluciones salinas hipertónicas y el tratamiento de la causa de base, excepto en el tercer tipo que hay que restringir el aporte de Na y agua. La corrección del déficit del Na no debe exceder 1 mEq/l X h. Hasta que el Na exceda los 120 mEq/l. El cálculo del exceso de agua se logra a través de la aplicación de la fórmula:
ACT n X NA n = ACT pte X NA pte
(ACT: agua corporal total; n: normal; pte: paciente)Ej. Paciente de 60 kg (peso previamente conocido) con Na de 120 mEq / l.
ACT n = 60% del peso en kg = 36 litros.
ACT pte = ACT n X NA n /Na pte
ACT pte = (36 X 140) / 120 = 42 litros.
Exceso = ACT pte – ACT n = 42 – 36 = 6 litros.
2.4.2.2.2 Relación con el cloro (Cl): en las acidosis respiratorias, el cloro disminuye por la salida —del ion bicarbonato— del eritrocito que obliga a entrar al cloro, mediante intercambio (/fenómeno del cloro). En las acidosis metabólicas, el lugar del ion bicarbonato (que esta disminuido) es ocupado por el cloro y, por ello, estará alto. Si la función renal es adecuada, el cloro tratara de bajar, rápidamente, a cambio de retener iones bicarbonato y eliminar mas iones H +. En las alcalosis respiratorias, el ion bicarbonato retorna al hematíe, intercambiándose por el cloro, por lo que éste se eleva en el plasma. En las alcalosis metabólicas el cloro disminuye —siempre que su eliminación urinaria esté aumentada—, a expensas de una sobre formación de bicarbonato a partir del Na que acompaña al Cl. en la orina.2.4.2.2.3 Relación con el potasio (K): la difusión del ion H + en el interior de la célula, obliga a salir al potasio en unión del sodio, para mantener la electroneutralidad del plasma. La concentración de potasio varía inversamente al pH y al nivel de sodio. Los iones de potasio son excretados por el epitelio tubular, en competencia con la secreción de iones H+, para su intercambio con el sodio. Un aumento de la secreción de potasio disminuye la concentración de iones H + y el escape de bicarbonato por la orina.
En las acidosis primarias, el ion H+ penetra en la célula, expulsando el potasio hacia el exterior, donde se eleva. Cuando el exceso de potasio es primario, se origina también acidosis, porque el potasio se introduce en la célula y sale el ion H+. En las alcalosis ocurre todo lo contrario.
En conclusión, las acidosis se asocian a hiperpotasemia y las alcalosis a hipopotasemia, independientemente de que la alteración sea debida o no, primariamente al metabolismo del potasio o al del ion H+.
Con un equilibrio ácido-base normal, la potasemia constituye un índice seguro del contenido corporal de potasio. Sin embargo, una disminución en 0,1 de pH aumenta el potasio en 0,5 mEq - 1 mEq/l , un aumento del pH en 0,1 mEq disminuye el potasio en 0.5 mEq - 1 mEq/l.
Las hipopotasemias, concentraciones séricas de K menor de 3,5 mEq/l, tienen una florida expresión clínica dada por debilidad muscular, hiporreflexia, atonía vesical, mioglobinuria, íleo paralítico, arritmias graves, paro en sístole, alteraciones EKG: depresión ST, aplanamiento, aparición de onda U, etcétera (Tabla 8).
Tabla 8. Cifras normales de electrolitos y sus relación gasométrica
| Electrólitos en sangre (mEq/l) | En orina | Acidosis | Alcalosis | |||
| Respiratoria | Metabólica | Respiratoria | Metabólica | |||
| Na | 135 - 145 | 75 - 100 | A | D | D | A |
| Cl | 95 - 145 | 75 - 100 | D | A | A | D |
| K | 3,5 - 5 | 45 - 75 | A | D | ||
A:= Aumentado; N: Normal; D: Disminuido
2.5. Corrección del desbalance existente
2.5.1. Balakgnce hídrico Administración diana:
25 ml - 35 ml/kg de peso corporal (necesidades) + Pérdida concurrentes + Balance hídrico del día anterior = Total ml/24 h.
Existen varias formas de calcular el déficit de agua:
- De manera aproximada con base en la gravedad de los signos clínicos y la pérdida del peso corporal: el leve equivale a la pérdida de casi el 4 % del peso corporal, el moderado de 6-8 y el grave, a 10 %.
- Con base en la gravedad de los signos clínicos y la superficie corporal (SC) del paciente en m2. (SC = peso en libras X 0,012 ).
- También se puede calcular en base a las cifras de Na del ionograma del paciente aplicando el siguiente procedimiento:
ACT n X Na n = ACT pte X Na pte
ACT n = 60 % del peso corporal en kg (debe conocerse previamente el peso del paciente).
ACT pte = ACT n X Na n (140 mEq / l) / Na pte.
Déficit = ACT n – ACT pte(ACT = Agua Corporal Total. n = normal. pte = paciente)
Ej. Paciente de 60 kg (peso previamente conocido) con Na de 150 mEq / l.
ACT n = 60 % del peso en kg = 36 litros.
ACT pte = ACT n X Na n / Na pte
ACT pte = (36 X 140) / 150 = 33.6 litros litros.
Déficit = ACT n – ACT pte = 36 – 34 = 2 litros.
- Aplicación del cálculo del déficit de agua con base en la gravedad de los signos clínicos y la Superficie Corporal del paciente en m2.
2.5.1.1 Ligera (el paciente sólo tiene sed, fascie pálida, grisácea), Se aplicará esta fórmula:
1500 ml X m2 de superficie corporal (SC)
(En general de forma práctica se considera a los sujetos altos de complexión fuerte 2 m2 de SC, a los de altura y complexión mediana 1.5 m2 de SC y a los de baja estatura y complexión débil 1 m2 de SC. Los individuos esbeltos tienen una proporción de agua sobre el peso corporal mayor que los obesos).
2.5.1.2 Moderada (sed intensa, saliva escasa, boca seca, sequedad de piel y mucosas, cambios en el timbre de la voz, oliguria.), se aplicará ésta:
2 400 ml X m2 de SC
2.5.1.3 Severa (lo anterior más alucinaciones, delirio. intranquilidad, verdadera incapacidad física y psíquica), se aplicará ésta:
3 000 ml X m2 de SC
En las 1ras. Horas se administrará 360 ml X m2 de SC. Si de inicio existe sobrehidratación, se administrará: 10 ml - 20 ml x kg de peso corporal = Total de ml / 24 h. Se indicara, además: Furosemida por via EV, en dosis variables. Si existe daño renal o hipotensión, se practicará diálisis y hemodiálisis.
2.5.2 Balance electrolítico
2.5.2.1. Sodio y cloro:
90 mEq (necesidades) + Pérdidas concurrentes + Balance respectivo del día anterior = Total mEq/24 h.2.5.2.2 Potasio:
80 mEq (necesidades) + Pérdidas concurrentes + Balance respectivo del día anterior = Total de mEq/24 h.2.5.3 Preparación de sueros
2.5.3.1 Obtenemos previamente la osmolaridad sérica según la formula de Jackson y Forman:
![]()
2.5.3.1.1 Resultados posibles:
De 290 mOsm – 310 mOsm/l: osmolaridad normal.
Menos de 290 mOsm/l: hipoosmolaridad.
Más de 310 mOsm/l: hiperosmolaridad.2.5.3.2 Según la osmolaridad obtenida administraremos:
2.5.3.2.1 Si existe hispoosmolaridad:
a) Solución salina isotónica a 0,9% o hipertónica.
2.5.3.2.2 Si existe isotonicidad:
a) Soluciones salina isotónica o suero glucofisiológico.
2.5.3.2.3 Si existe hipertonicidad:
a) Soluciones hipotónicas. (Ver “Normas de coma hiperosmolar”)
2.5.4 Consideraciones técnicas para la administración de sueros
Para llevar a cabo la administración de sueros se deben tener en cuenta los requisitos siguientes
2.5.4.1 Estar seguros do que los sueros preparados tienen una osmolaridad acorde con el desbalance osmolar encontrado en el enfermo.
2.5.4.2 la velocidad de administración se regirá por:2.5.4.2.1 Estado hemodinámico
2.5.4.2.2 Función renal
2.5.4.2.3 Suficiencia de la bomba cardíaca
2.5.4.2.4 Magnitud del desbalance
2.5.4.2.5 Osmolaridad de la solución.
En general el tiempo de administración de los sueros se puede calcular en base a la osmolaridad basado en que, la mitad de la resta de la osmolaridad ideal menos la osmolaridad real, es igual al número de horas de administración de los líquidos calculados.
Ej. Osmolaridad ideal (290 mmol /l) – Osmolaridad del paciente (320 mmol / l) / 2 = 15 h
2.5.4.3 No administrar mas de 40 mEq/h de potasio, ni preparar soluciones con más de 60 mEq/l de esta sustancia (salvo situaciones muy especiales). El total, en 24 h, dependerá de la magnitud del déficit y de las posibilidades reales del paciente.
2.5.4.4 Administrar un goteo uniforme que evite las serias complicaciones: hiperpotasemias relativas, falla de la bomba, deshidratación prolongada, etcétera.
2.5.4.5 Revisar, periódicamente, el resultado de la terapéutica impuesta, apoyándose en BHM periódicos (cada 6 h, 8 h o 12 h) puesto que los trastornos logran ser, con frecuencia, corregidos, antes de ser cumplimentada la hidratación calculada.
2.5.4.6. No olvidar que la vía oral debe ser restituida tan pronto como sea posible, y que la sed referida es un excelente indicador del estado de hidratación, sobre todo si ésta coincide con el sodio normal o elevado.
2.5.4.7 Disminuir el total de líquidos calculados, cuando el íleo paralítico comience a resolverse.
2.5.4.8 Revisar, periódicamente, la osmolaridad, para adecuar de nuevo las soluciones que se deben administrar.
2.6. Algunas consideraciones sobre el reemplazo de fluidos pre, trans y postoperatorios
- Pacientes con peritonitis, mal nutridos o con enfermedades hepáticas, entre otras, presentan cifras bajas de proteínas plasmáticas lo que propende al edema pulmonar al restaurarles los líquidos y electrólitos perdidos por lo que se aconseja transfundirles previamente plasma, albúmina humana o sangre, menos satisfactoriamente dextrán.
- Las oclusiones intestinales requieren de una preparación más cuidadosa siguiendo una tabla de prioridades que en orden descendente de urgencia conllevará una vigilancia especial del volumen sanguíneo, presión coloidea osmótica, equilibrio ácido-básico, osmolaridad plasmática, concentración de K y cifras de agua y electrolitos en general.
- Cuando la reposición preoperatoria del líquido extracelular ha sido incompleta, la hipotensión puede surgir con prontitud al inducir la anestesia.
- Los déficit volumétricos en pacientes quirúrgicos derivan de la pérdida de líquidos al exterior o de la redistribución interna del líquido extracelular en un compartimiento no funcional en que el líquido no participa en las funciones normales del compartimiento extracelular.
- El concepto de “tercer espacio” se aplica a pacientes con ascitis, quemaduras, aplastamientos, lesiones inflamatorias de los órganos intra-abdominales (peritoneo, pared intestinal, secreción de líquidos a la luz intestinal, otro tejidos) , infecciones masivas de tejidos subcutáneos (fascitis necrotizante).
- Durante el transoperatorio de pacientes laparotomizados se deben vigilar las pérdidas insensibles que se producen al quedar expuestos los aproximadamente 2 m2 de superficie peritoneal lo que obliga a suministrar al menos 15 ml X Kg. de líquidos durante la primera hora del proceder quirúrgico seguido a continuación de 8 ml X kg X hora, independientemente del reemplazo de las pérdidas concurrentes.
- Aunque el volumen de solución salina necesario durante la operación es de 0,5 - 1 litro, no debe ser mayor de 2 a 3 litros durante la cirugía mayor con duración aproximada de 4 horas, a menos que haya otras pérdidas mesurables.
- La administración excesiva de glucosa, más de 50 g en 2 ó 3 horas, tiende a provocar diuresis osmótica.
- La volemia de un adulto es de 80 ml X kg aproximadamente, una piel fría, un pulso débil y cifras tensionales bajas sugieren una pérdida de un 10% de su volumen sanguíneo. Un adulto puede compensar una pérdida de hasta un litro de sangre (20% de su volemia) sin requerir transfusión pero sólo en caso que su Hb preoperatoria fuera al menos de 10 g / dl. El hematocrito aumenta casi un 3% después de la administración de una unidad de glóbulos en adultos de peso normal.
- Debe monitorearse la diuresis transoperatoria de forma de lograr una excreción de al menos 1 ml X kg X h.
- En el posperatorio debe lograrse una excreción urinaria de 30 a 60 ml por hora, lo que se corresponde con 1 ml X Kg. X hora, siendo 20 ml X kg X 24 horas el mínimo aceptable. Cifras bajas de diuresis sugieren hipovolemia. Los signos de deshidratación tales como ojos hundidos ó boca seca no son confiables.
- Las cantidades de líquidos a administrar en el postoperatorio a un paciente sin vía oral abierta se corresponden con el 4 % del peso corporal aproximadamente, necesitando a su vez de Na alrededor de 1mEq X kg X día. Es innecesario y probablemente desaconsejable administrar K durante las primeras 24 h del posoperatorio, a menos que haya un déficit corroborado.
- Pacientes que reciben soluciones IV sin ingreso calórico adecuado, presentan entre el 5 y 10 día ganancias significativas de agua (máximo de 500 ml / día) por catabolismo celular excesivo, con lo que disminuye la cantidad de agua exógena que requieren cada día.
1 Especialista de II Grado en Cirugía General. Profesor Titular de Cirugía (Consultante), Facultad de Ciencias Médicas «Salvador Allende». Miembro del Grupo Nacional de Cirugía del MINSAP.














