Introducción
Estamos viviendo una pandemia a causa del virus SARS-CoV-2 y la información entregada desde los primeros casos en diciembre 2019 se ha modificado acorde con el avance de las investigaciones y surgimiento de nuevas evidencias, tales como las formas de contagio, poblaciones más afectadas y en particular, cómo se afectan las poblaciones en los extremos del ciclo vital, como la pediátrica. Respecto a esta última, en un comienzo se planteó que era mínimamente afectada y que cumplía el rol de vector en la propagación de la enfermedad.1,2) Sin embargo, han surgido nuevas investigaciones que muestran la susceptibilidad de contagio y manifestaciones clínicas de la población pediátrica, aunque no necesariamente con la misma sintomatología que presenta la población adulta.1,2,3
Los estudios realizados en población pediátrica con COVID-19, han mostrado que los niños suelen presentar signos y síntomas de menor gravedad en comparación con la población adulta.4,5,6
Las cifras mundiales indican que son pocos los niños a los que se les ha atribuido la COVID-19 como causa de muerte.4,7,8 Particularmente, en EE. UU. solo 1,7 % de los casos comprobados de COVID-19 pertenecen a la población pediátrica.8 Una de las teorías que da respuesta al porqué los niños se ven menos afectados, con menor carga viral en caso de SARS-CoV-2, es el hecho de presentar sistemas inmunes que otorgan respuesta rápida a la generación de anticuerpos, gracias a la exposición a virus comunes, como los que generan el resfrío y otras enfermedades virales.4,9 Además, los adultos que mayor mortalidad o severidad han presentado, son aquellos con enfermedades crónicas, como diabetes, obesidad, hipertensión arterial o problemas renales, las que son menos frecuentes en población pediátrica.10,11,12,13
Respecto a la sintomatología descrita, se presentan cuadros similares a la población adulta; con fiebre, resfriado, tos, fatiga, dolores musculares, vómitos, diarrea y se ha demostrado que 22 % de los niños son asintomáticos.1,4,7,14 Durante los últimos meses se han publicado diversos estudios en población pediátrica que padecieron de COVID-19 y presentaron clínica de síndrome inflamatorio multisistémico.15,16,17,18
La enfermedad de Kawasaki tradicional, corresponde a una vasculitis sistémica, una de las más comunes en la infancia, suele afectar entre 0,01 - 0,09 % de la población pediátrica en un año normal, lo que equivale 90 casos cada 100 000 niños en Asia y de 6-9 casos por 100 000 niños en EE. UU. y Europa, por lo que es una enfermedad considerada poco frecuente.19) Genera la inflamación de los vasos sanguíneos (vasculitis inflamatoria) y cuyo patógeno desencadenante aún no está claro. La principal sintomatología es la fiebre alta y persistente, sin respuesta a los medicamentos, sumado a fuertes dolores abdominales, erupciones cutáneas y enrojecimiento de ojos, manos y pies.19,20 Los niños suelen recuperarse al cabo de 14 días y es muy relevante para el buen pronóstico de la enfermedad el tratamiento temprano y oportuno. De esta forma, se podrían evitar complicaciones tales como ruptura de vasos sanguíneos, formación de trombos o aneurismas arteriales, además del elevado riesgo de infarto del miocardio.19,21,22,23
Desde el inicio de la pandemia generada por el virus SARS-CoV-2, los casos notificados, de lo que se creía era enfermedad de Kawasaki, estaban mostrando aumento de hasta 30 veces su incidencia, con algunos síntomas que difieren de la forma tradicional.22,23 Es por esto que, a mediados de mayo de 2020, la OMS define el nuevo nombre de este cuadro como síndrome inflamatorio multisistémico (SIM en español y MIS en inglés).24) Esta nueva definición considera a niños y adolescentes entre 0-19 años, que cursan con cuadro febril entre 1 y 3 días y dos de los siguientes criterios diagnósticos:
Conjuntivitis bilateral no supurativa o signos de inflamación mucocutánea en boca, manos o pies.
Shock o hipotensión arterial.
Disfunción miocárdica, pericárdica, valvular o anormalidades coronarias.
Coagulopatía.
Cuadro gastrointestinal agudo.
Elevación de marcadores inflamatorios tales como la proteína C-reactiva (PCR), procalcitonina y la velocidad de eritrosedimentación (VES).
Serología, test de antígenos o RT-PCR positivo para COVID-19. También se considera en este ítem el contacto con otra persona COVID-19 positiva.
Ausencia de cualquier otra causa inflamatoria que explique la sintomatología (p. ej. sepsis bacteriana o shock tóxico estafilocóccico, entre otros).22,24,25
Además, se recalca que debe considerarse una condición de cuidado, ya que el estado hiperinflamatorio puede llegar a generar afectación multiorgánica.26,27,28,29,30,31
Posterior a la definición de la OMS, cada vez se registran más casos, en especial en los países con mayores cifras de contagiados con SARS-CoV-2, liderados por Italia, Francia, España, Suiza, EE. UU. y Reino Unido.22,25) Por lo anteriormente expuesto, la población pediátrica, no quedaría exenta de complicaciones por COVID-19, como se planteaba al comienzo de la pandemia.26
Es fundamental que el personal de salud y los padres estén informados sobre los síntomas y signos de alarma, a fin de que los niños reciban tratamiento oportuno y se eviten cuadros graves en la presentación de esta enfermedad.
El objetivo de esta revisión es analizar la evidencia disponible y describir la presentación, síntomas y tratamientos, de la enfermedad de nueva Kawasaki o PIMS, asociada a COVID-19 en la población pediátrica.
Métodos
Se realizó una revisión sistemática, que incluyó artículos relacionados con los siguientes términos MeSH: Niños, COVID-19, SARS-CoV2, Kawasaki, enfermedad inflamatoria pediátrica. Se consideraron artículos de revisión sistemática, artículos controlados aleatorizados, ensayos clínicos controlados, estudios observacionales y cohorte retrospectiva; serie de casos y reportes de caso (RC). Los artículos incluidos en la revisión se publicaron entre diciembre 2019 y septiembre 2020. Para los fines de la presente revisión, se consideró la población pediátrica entre 0-18 años. Los buscadores utilizados fueron: PubMed, Cochrane, Science direct, Medline.
El protocolo para llevar a cabo la presente revisión sistemática fue guiado por la declaración PRISMA (Preferred Reporting Items for Systematic Review and Meta-Analysis) y ejecutado a través de la plataforma COVIDENCE® (www.covidence.org) por dos revisoras de manera independiente. Primero, se realizó una revisión de títulos y resúmenes, donde cada investigadora incluye o excluye artículos en base a la información disponible en los puntos mencionados, para dar paso a la siguiente fase: revisión de texto completo. Los artículos que quedaron incluidos en esta fase, pasaron a la extracción de datos. En esta fase de la revisión, se utilizó una tabla estandarizada por cada autora e identificar en ella las variables de análisis de manera independiente.
Todos los conflictos entre las investigadoras se resolvieron por consenso.
Análisis e integración de la información
Se identificaron 159 artículos en la búsqueda bibliográfica y 15 quedaron finalmente para el análisis. Todo el proceso de selección por etapa se encuentra representado en la figura.
El número total de pacientes incluidos en la revisión fue de 932 (500 masculino/432 femenino). La edad promedio de los pacientes incluidos fue de 7,12 años, considerando el rango entre 6 meses y 16,6 años.
Dentro de los estudios analizados, la característica clínica más prevalente fue la fiebre (100 % de los casos), seguido de los síntomas gastrointestinales (81,5 % de prevalencia en los estudios analizados). En general, la evolución de los pacientes fue favorable, con tiempos de hospitalización que fluctuaron entre los 5 y 17 días, y solo se informado 9 fallecidos equivalente a 0,97 % del número total de pacientes incluidos.
Características clínicas
De los 15 artículos sometidos a análisis, cuatro fueron reportes de caso, estos artículos no presentaron uniformidad respecto a las manifestaciones y características clínicas de los pacientes incluidos. Respecto a los estudios serie de casos incluidos, Grimaud y otros, detallan la mayoría de las características clínicas, excepto si existen alteraciones en la cavidad oral, edema en extremidades o linfadenopatía cervical.32
Dentro de las manifestaciones clínicas, la fiebre fue descrita en todos los estudios (100 %) y el porcentaje de presentación más bajo es el encontrado por Toubiana y otros, donde solo 52 % de los pacientes tuvieron estas manifestaciones.26) Respecto a los síntomas gastrointestinales, solo Jones, Belot, Yosgat y otros, no documentan esta característica.33,34,35 El valor más bajo señalado es en el estudio de Götzinger y otros, con solo 22,0 % de los pacientes con esta sintomatología.36
En los parámetros cardiovasculares, se observa que la fracción de eyección del ventrículo izquierdo (FEVI) solo es normal en el estudio de Jones y otros.33 También es relevante mencionar la hipotensión arterial en 60 % de los artículos y descrita como un importante signo clínico de ingreso al servicio de salud.33
Los autores en el estudio de Belot, recalcan la importancia de la evaluación cardiovascular específica e indican que sus resultados muestran mayor afectación cardíaca en comparación con los casos publicados por otros autores, donde las cifras de niños con sintomatología de este origen, fluctúan entre 36-100 % de los ingresos, por lo que lo consideran un importante signo de gravedad, al igual que los niños con aumento de signos inflamatorios sistémicos que presentan shock asociado a Kawasaki (KDSS) o con síndrome de activación macrofágica (MAS), con prevalencia de entre 50-100 % de los casos analizados (Tabla).22,26,34 En los estudios de Rauf, Riphagen, Yozgat, Belot y otros,34,35,37,38) se presentaron casos negativos para COVID-19 (PCR y anticuerpos), sin embargo, los autores plantean a estos pacientes como sospechosos por tener relación cercana con algún contagiado.
Tratamiento
Respecto al tratamiento, hay uniformidad en los medicamentos administrados. Las inmunoglobulinas humanas por vía intravenosa son las más frecuente, seguido de los corticoesteroides, principalmente indicado en los pacientes con mayor grado de inflamación. Los únicos estudios que plantean tratamiento solo sobre la base de inmunoglobulina es el de Yosgat, Jones y otros,33,35) mientras Belot34) es el único autor que no discute el tratamiento utilizado. En el resto de los artículos aparece una combinación de inmunoglobulinas y esteroides.; la proporción de estos varía de estudio en estudio. Las características clínicas y principales indicadores, se resumen en la tabla.
La presente revisión sistemática demuestra la asociación entre el PIMS y la COVID-19 en la población pediátrica.
Tabla Resumen de estudios incluidos y características
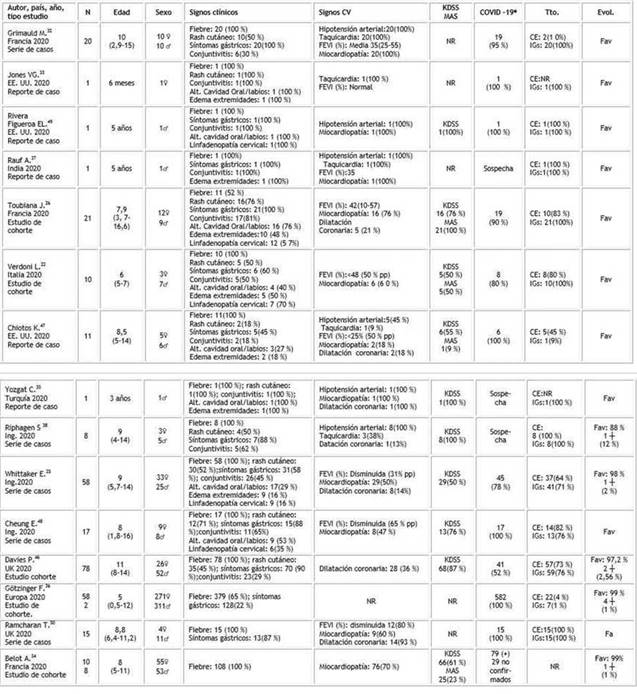
EE. UU.: Estados Unidos de América; Ing: Inglaterra; UK: Reino Unido; N: número de pacientes; KDSS: shock asociado a síndrome de Kawasaki; MAS: síndrome de activación macrofágica; CV: cardiovasculares; Tto.: tratamiento: Evol.: evolución, NR: no reportado, ♀ sexo femenino, ♂ sexo masculino; pp: pacientes, FEVI: fracción eyección ventrículo izquierdo; (+); *: positivo, evaluado con PCR o anticuerpos; CE: corticoesteroides; IGs: Inmunoglobulinas; Fav: favorable; †: fallecidos.
Es relevante mencionar, que en los primeros meses de pandemia por SARS-CoV-2, los documentos hablaban de aumento en la enfermedad de Kawasaki o como fue llamada “nueva Kawasaki”, en los distintos centros de salud. Varios de los artículos incluidos en esta revisión, se titulan bajo esta denominación. Con la nueva categorización (PIMS), se dejó en claro que los casos presentados de esta condición no responden a un aumento de la incidencia de la enfermedad de Kawasaki sino que se analiza como una enfermedad completamente distinta.22,24,39
Queremos destacar el análisis realizado por Verdoni y otros,22) donde compararon de forma retrospectiva los pacientes ingresados con enfermedad de Kawasaki de los últimos 5 años (19 pacientes) versus los que se han ingresado debido a la pandemia, entre el 18 de febrero y el 20 de abril 2020 (10 pacientes). El autor destaca, además del claro aumento en el número de casos, la presentación de los síntomas asociados al virus SARS-CoV-2, con cuadros de mayor gravedad y aumento de compromiso cardiaco, situación descrita también por otros autores.40,41,42
Lo mismo se aprecia en otros indicadores de gravedad como el shock asociado a la enfermedad de Kawasaki (KDSS) y el síndrome de activación macrofágica (MAS), se describe que los niños que presentan la patología asociada al COVID-19, manifestaron una incidencia un 50 % mayor de estos marcadores de gravedad, al compararlos con los niños que cursaron esta patología previa a la pandemia. Respecto a la necesidad de tratamiento con corticoesteroides, medicamento asociado a gravedad y mayor inflamación, apreciamos que su uso aumenta, en una relación de 15 % versus 80 %, respectivamente.22,43
Similar es el análisis realizado por Whittaker y otros, mediante la comparación de los casos existentes antes la pandemia con los niños enfermos en la pandemia.25) Concluye que los ocurridos en la pandemia tienen mayor gravedad y además describe el cambio en la edad de manifestación, donde los casos previos a la pandemia mostraban edad promedio de 2,7 años y en los pacientes asociados a COVID-19, este valor asciende a 9 años. Estos hallazgos concuerdan con los descritos por el centro de control y prevención de enfermedades europeo y con el artículo publicado por Berard y otros, donde se recalca el mayor riesgo cardíaco y de shock en los casos asociados a COVID-19.44,45
De los datos analizados, es importante destacar los resultados de los test para diagnosticar COVID-19. En el estudio de Grimauld y otros, 12 de 20 pacientes fueron positivos en las primeras pruebas nasofaríngeas y fecales (evaluados por PCR), sin embargo, en el análisis de anticuerpos, 7 pacientes también dieron positivo, para 19/20 pacientes.32 Estos resultados son similares a los obtenidos por otros autores, donde el número de pacientes positivos a COVID-19 aumenta considerablemente al realizar los exámenes de anticuerpos conjuntamente con las evaluaciones por pruebas de PCR.25,26,34,36,46Yozgat y otros, mencionan que los resultados negativos en los test de COVID-19 (PCR) en los pacientes pediátricos, se debe a que pueden haber estado expuestos al virus SARS-COV2 incluso un mes previo a la presentación de los primeros síntomas.35 Lo anterior también concuerda con lo publicado en el estudio de Riphagen y otros, donde todos los pacientes resultaron negativos para el test de COVID-19 (PCR y anticuerpos), sin embargo, al menos 4 de ellos tuvo exposición a algún familiar que contrajo el virus.38Rauf y otros, plantean que una infección previa por SARS-CoV-2 podría ser la variable que desencadena la respuesta inmune, que llevaría a desarrollar PIMS, donde el aumento de mediadores inflamatorios podrían estar relacionados con la severidad de la presentación de la COVID-19.37 Acorde a lo referido por distintos autores, ya sea positivo o negativo, el resultado de los exámenes para determinar presencia de SARS-CoV-2 y la asociación entre estas enfermedades (COVID-19 y PIMS) se hace cada vez más clara.29,47,48,49,50
A pesar del sesgo que genera la inclusión de reportes de caso en la presente revisión, consideramos que los hallazgos referidos en los 927 pacientes incluidos son relevantes y permiten obtener conclusiones válidas.
La pandemia ha sorprendido a cada uno de nosotros, y este nuevo síndrome hiperinflamatorio en niños y adolescentes es otra muestra más de ello. Al parecer esta condición sería posterior a una infección por SARS-CoV-2 y afecta a lactantes, niños y adolescentes.
Esta revisión espera aportar conocimiento que permita a la comunidad científica y a la población general, estar atentos a la población pediátrica, ya que al comienzo de la pandemia se consideraba una población de bajo riesgo.
Acorde a la evidencia obtenida se concluye que el tratamiento oportuno se asocia a buen pronóstico en estos pacientes, con baja tasa de mortalidad. Por lo anteriormente expuesto es fundamental que tanto la comunidad médica como la población general estén debidamente informadas frente a esta afección y su presentación clínica.















