INTRODUCCIÓN
La placenta humana es un órgano complejo, transitorio, hemocorial, que realiza el intercambio de nutrientes y gases entre los compartimientos materno y fetal,1) de forma que garantiza el éxito de la gestación.
La funcionalidad de la placenta depende de las primeras etapas de la placentación, cuando las células trofoblásticas, componente básico, invaden el endometrio para establecer la interfaz materno-fetal definitiva. Los defectos en el proceso de invasión del trofoblasto pueden causar varias complicaciones, como el aborto espontáneo, la restricción selectiva del crecimiento intrauterino o la preeclampsia.2,3,4
El eje del factor de crecimiento similar a la insulina (IGF por sus siglas en inglés) es otro regulador importante del crecimiento y desarrollo de la placenta; a su vez este órgano es una fuente importante de IGF2 durante la gestación. Los embarazos que transcurren con restricción del crecimiento intrauterino (RCIU) se caracterizan por una señalización alterada de IGF, con niveles bajos de IGF1 en la sangre del cordón umbilical.4) Por otra parte, existen factores implicados en la vía de síntesis de prostaglandinas, o del gen homeoboxMsx1, que pueden producir retraso en periodo de implantación y conducir a RCIU, de leve a grave y hasta muerte embrionaria, secundaria a anomalías en el desarrollo de la placenta.5,4
La incidencia de gestaciones múltiples, ha aumentado en los últimos años; representa más del 3 % de los nacidos vivos en los EE. UU. La tasa se elevó a 32,6 por cada 1000 nacimientos.1
En estudios realizados para diferenciar la morfometría placentaria y variables de los recién nacidos,4,5 se identificó que al analizar los parámetros morfométricos placentarios, el peso de la placenta es directamente proporcional al del recién nacido. Reportan, además, que toda alteración en las membranas fetales (placenta, amnios y cordón umbilical) tiene un impacto sobre el crecimiento fetal y es indicador de la ubicación del recién nacido en un percentil.
Ortega Hernández6 en un estudio morfoestereológico de placentas, plantea que las lesiones encontradas en éste órgano, interrumpen la transferencia de sustancias a través de la membrana placentaria. Las lesiones placentarias más frecuentes son las calcificaciones seguidas del infarto en el piso placentario. Resultados similares se evidenciaron en la presente investigación.
Nastaran Salavati,7) al estudiar morfométricamente la placenta gemelar, concluye que es importante un adecuado seguimiento y asesoramiento del embarazo, pues aumentan los riesgos de restricción del crecimiento intrauterino (RCIU); enfatiza que es necesario estudiar la morfometría placentaria macro y microscópica, pre y posnatal, para poder determinar los riesgos asociados a este tipo de embarazo y disminuir la morbimortalidad materna asociada. En la mayoría de la muestra estudiada existió restricción del crecimiento fetal, en placentas monocoriónicas y en estas, presencia de calcificaciones y otros defectos placentarios.7 Por tanto, evidencia relación entre la RCIU, la corionicidad y el grado de disfunción placentaria.
El objetivo del trabajo es identificar el patrón morfométrico de las placentas gemelares y su relación con la corionicidad, función placentaria, bienestar fetal y neonatal.
MÉTODOS
Diseño
Se realizó un estudio descriptivo de corte transversal, en el Hospital Provincial Ginecobstétrico Universitario “Fe del Valle”, de Manzanillo, Granma, Cuba, en el período comprendido desde diciembre de 2019 a septiembre de 2022.
Sujetos
La muestra fue de tipo intencional y estuvo formada por todas las gestantes con embarazo gemelar, atendidas en la consulta de genética de la institución, en el periodo de estudio. Resultaron 16 gestantes, de las cuales se obtuvieron 25 placentas y 32 recién nacidos.
Variables
Peso del recién nacido: obtenido en gramos (g), inmediatamente después del nacimiento, con una balanza para bebé marca ATOM con capacidad máxima de 15 kilogramos y mínima de 0 kg, calibrada. Se clasificó en normopeso (≥ 2500 g) y bajo peso (< 2500 g).
Variables morfométricas macroscópicas de las placentas:
Malformaciones: alteraciones anatómicas en la placenta y otras membranas fetales, presentes en el momento del nacimiento; presencia (sí) o ausencia (no).
Tipo de placenta: monocoriónica o dicoriónica.
Calcificaciones: presencia o ausencia.
Peso del recién nacido: normopeso (≥ 2500 g); bajo peso (< 2500 g).
Peso de la placenta: en gramos (g), obtenido con una balanza marca ATOM con capacidad máxima de 15 kg y mínima de 0 kg, calibrada.
Volumen placentario: se determinó mediante la cantidad de agua desplazada en un cilindro graduado, medida en cm3.
Diámetro placentario: distancia máxima entre los extremos opuestos de los bordes de la placenta en su cara materna, medido con una cinta métrica, en cm.
Espesor placentario: distancia máxima entre la cara materna y la cara fetal, medida en el centro del disco coriónico, con una cinta métrica y expresada en cm.
Procedimientos
Para obtener las placentas, inmediatamente después del alumbramiento se recogieron en una bandeja y se trasladaron al departamento de Anatomía Patológica; se seccionó el cordón umbilical a 2 cm de su inserción placentaria. Las membranas fueron disecadas por el borde placentario. Se realizó el pesaje y las mediciones descritas.
Procesamiento
Se confeccionaron tablas de contingencia para las variables peso del recién nacido - tipo de placenta, malformaciones placentarias - tipo de placenta y peso del recién nacido - calcificaciones placentarias. Para probar la hipótesis de que no existe asociación entre filas y las columnas en las tablas examinadas, se utilizó el test de ji cuadrado de Pearson, con corrección de Yates cuando fue necesario y se consideró estadísticamente significativo un valor p< 0,05. Debe tenerse en cuenta que hay celdas con frecuencias menores de 5, lo cual disminuye la confiabilidad del estadígrafo.
Para las variables espesor y diámetro de la placenta según tipo de placenta; y volumen y peso de la placenta según tipo de placenta; se calcularon las medias, desviaciones estándar, máximo, mínimo y el intervalo de confianza (IC). Para comprobar diferencias según el tipo de placenta, se aplicó el test t de comparación de medias.
Aspectos bioéticos
El estudio fue aprobado por el Comité de Ética de la Investigación de la Universidad de Ciencias Médicas de Granma. La participación en el estudio fue voluntaria y mediante la firma del consentimiento informado. Los datos de los sujetos y los productos biológicos utilizados fueron tratados de acuerdo con los principios para las investigaciones en seres humanos, de acuerdo con el Código de Helsinki.
RESULTADOS
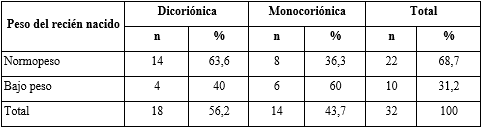
En la tabla 1 se describe el peso del recién nacido, según el tipo de placenta. Hubo mayor frecuencia (60 %) de recién nacidos con bajo peso en las placentas monocoriónicas.
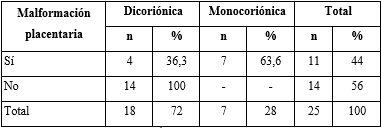
La tabla 2 evidencia la distribución de malformaciones placentarias según el tipo placentario. Se evidencian malformaciones en todas las placentas monocoriónicas.
En cuanto a la presencia de calcificaciones placentarias, en el 100 % de los recién nacidos con bajo peso y hubo calcificaciones en las placentas (tabla 3).
Tabla 3 - Relación del peso del recién nacido con las calcificaciones placentarias
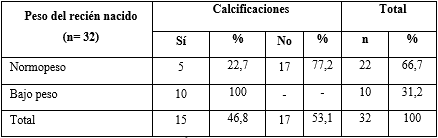
χ2= 16,48; p< 0,01
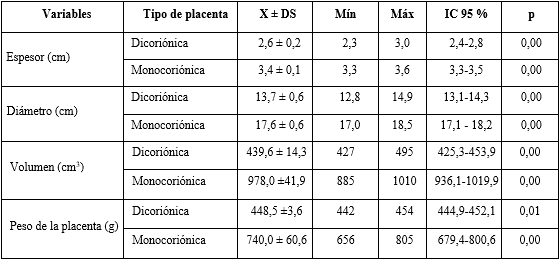
En la tabla 4 se analiza el espesor, el diámetro placentario, volumen y peso según el tipo de placenta. En todos los casos hubo relación estadística altamente significativa (p< 0,05) entre las variables morfométricas con el tipo de placenta.
DISCUSIÓN
Las placentas gemelares se clasifican en monocoriónicas o dicoriónicas teniendo en cuenta sus características morfológicas y la cigocidad de sus fetos.1,8,9,10,11,13) Gutiérrez Núñez R y otros13 plantean que existen pocas publicaciones relacionadas con los hallazgos perinatales, obstétricos y su relación entre el peso del recién nacido y los tipos de placentas gemelares.
Molina-Giraldo y otros,14 en una investigación realizada en embarazos monocoriales y su relación con las características placentarias, refieren que el 63 % de los recién nacidos fueron bajo peso, resultados similares a los de la presente investigación, con la diferencia de que no analizan neonatos de placentas dicoriónicas.
En un estudio retrospectivo,15 en pacientes ingresadas con embarazo múltiple, se observa que el 58,4 % de los recién nacidos bajo peso son procedentes de placentas monocoriónicas.15) La corionicidad parece ser un predictor directo del peso al nacer y el riesgo de la RCIU es mayor en las placentas monocoriónicas.
La ganancia de peso en gestaciones múltiples es menor, si se compara con las gestaciones simples. Solo se publican recomendaciones provisionales con respecto a la ganancia de peso óptima en embarazos gemelares. Aunque el embarazo gemelar representa el 3 % de los nacimientos,16,17 aumenta el riesgo de morbilidad, mortalidad neonatal, mortalidad materna y ocupa el 28 % de los días de estadía en la unidad de cuidados intensivos neonatales. El bajo peso al nacer afecta en mayor proporción a gemelos en todo del mundo (14-20 %).16,17,18
Las gestantes gemelares y sobre todo las que tienen placentas monocoriales, experimentan de 3 a 10 veces más defectos placentarios y complicaciones materno-fetales, con respecto quienes tienen placentas dicoriónicas. Esto se relaciona principalmente con la angioanatomía placentaria y alteraciones de la inserción del cordón.14,19,20,21,22) También se observa en los embarazos con placentas monocoriales, mayor número de complicaciones, como el síndrome de transfusión feto-fetal, RCIU, síndrome de perfusión arterial reversa y bajo peso al nacer.14,21,22
Según Molina Giraldo,14 en placentas monocoriónicas se encontraron alteraciones placentarias, como la inserción velamentosa (25 %), la inserción marginal del cordón (19 %), similares a los mostrados en la presente investigación. Plantean además, que fueron encontradas anastomosis placentarias en el 91,6 %, es decir, predominaron las anastomosis arterio-arterial, lo cual difiere de la presente investigación, en la cual solo se observó en el 10 % de las placentas. Genç S y otros23 plantean que todos los neonatos en quienes sus placentas presentaron alteraciones morfológicas, fueron bajo peso, pero excluyeron las placentas dicoriónicas.
El calcio y el magnesio juegan un rol importante en la regulación de la actividad del miometrio; sus niveles en el suero materno disminuyen a medida que avanza la gestación.24,25 En el segundo trimestre del embarazo, las contracciones uterinas inmaduras están relacionadas con la homeostasis del calcio, fósforo y magnesio.24 Como posibles causas de la calcificación de los tejidos placentarios se mencionan factores fisiológicos, distróficos y metastásicos.24,26) Genç S y otros23) reportan presencia de calcificaciones en el 39,4 % de las placentas de embarazos a término. Además, clasifican como calcificaciones placentarias pretérmino a las que aparecen antes de las 36 semanas de gestación. En todas las placentas con calcificaciones, los neonatos fueron bajo peso. La investigación concluye que las calcificaciones placentarias están relacionadas con complicaciones obstétricas como la preeclampsia y feto-neonatales, como RCIU y muerte fetal.27
Las mediciones de la placenta se han utilizado como indicadores de su crecimiento y función.28 Las principales mediciones utilizadas son el diámetro, el espesor, volumen y el peso. Al realizar la descripción del diámetro y espesor, se observa que los promedios se mantienen dentro de los límites normales definidos en la literatura del tema,1,27,28) pero con una tendencia al límite inferior, en las placentas dicoriónicas y al límite superior en las monocoriónicas; con un intervalo de confianza estrecho y una significación estadística altamente significativa (p< 0,001).
En un estudio realizado en placentas provenientes de gestaciones simples, con preeclampsia asociada,2 los resultados son similares; a pesar de que ese estudio excluye pacientes con enfermedades crónicas o asociadas al embarazo, las variables espesor y diámetro no difieren de lo descrito.
Un grosor placentario, en relación inversa con la superficie, sugiere que cuando la expansión lateral del disco placentario, en la gestación temprana no es adecuada, hay mayor engrosamiento de la placenta en etapas posteriores.2,28,29) El diámetro y espesor placentarios en placentas gemelares, en el presente estudio, se corresponden con lo reportado,1) y las gestantes investigadas no presentaron enfermedades crónicas.
Se concluye que son más frecuentes las placentas dicoriónicas y estas tienen menos malformaciones; existe relación entre el bajo peso del recién nacido y la presencia de calcificaciones placentarias, así como el espesor, diámetro, volumen y peso de la placenta, con el tipo de placenta.