Introducción
Las lesiones faciales constituyen afectaciones de la cara con daños en los tejidos blandos, los huesos, los vasos sanguíneos, los nervios y otros puntos de la zona.1) Las fracturas maxilofaciales implican soluciones del esqueleto facial debido a un traumatismo externo; pueden provocar incapacidad, una apariencia no estética y reducir la calidad de vida.2) Además, resultan difíciles de tratar, consumen demasiado tiempo, los tratamientos son costosos, y deja secuelas psicológicas en los lesionados;3) a esto se suman los gastos indirectos, relacionados con el tiempo fuera del trabajo de los pacientes. Por consiguiente, el trauma maxilofacial se considera un inconveniente individual y social.4
La región maxilofacial constituye la parte del cuerpo más expuesta a los traumatismos.5,6) La prominencia de los huesos faciales, su posición y configuración anatómica explican la alta incidencia de fracturas en esta área. Los accidentes de tráfico, las caídas, la práctica de deportes, la violencia doméstica, las agresiones y las heridas por arma de fuego resultan las principales causas de fracturas maxilofaciales.2,7,8
Las características del trauma, la experiencia del cirujano, y las condiciones institucionales y logísticas condicionan los tratamientos del paciente, que han evolucionado en busca de los mejores resultados estéticos, funcionales y psicológicos. La epidemiología varía según la zona geográfica y en las diferentes regiones de un mismo país. Los factores culturales, sociales y económicos, incluso la densidad de población y el período del año, también influyen en la distribución y el tipo de lesiones.3
En los últimos años se han destacado investigaciones de Santiago de Cuba9,10 y La Habana8,11,12 sobre la temática; otras provincias tienen escasos reportes.13 La importancia de estos traumas y su implicación clínica, social, investigativa y organizativa en la atención estomatológica motivaron a realizar este estudio, cuyo objetivo fue caracterizar epidemiológica y terapéuticamente los pacientes con fracturas maxilofaciales atendidos en un hospital universitario cubano durante la pandemia de la COVID-19.
Métodos
Se realizó un estudio observacional, descriptivo y transversal en el Servicio de Cirugía Maxilofacial del Hospital General Universitario “Carlos Manuel de Céspedes” de Bayamo, Granma, entre el 1 de enero y el 31 de diciembre de 2020. Se trabajó con un universo de 85 pacientes, atendidos en este servicio por fracturas maxilofaciales (excepto las dentoalveolares), diagnosticadas clínica y radiográficamente. Todos aceptaron participar en el estudio y brindaron su consentimiento informado.
Se analizaron las variables edad (considerada cuantitativa discreta), sexo, procedencia (rural/urbana), municipio, provincia, nacionalidad, nivel de escolaridad (no escolarizado, primaria, secundario, técnico medio, preuniversitario y universitario). También se revisó el tiempo entre el momento del trauma y la llegada al servicio para recibir atención médica (< 24 horas, 24-48 horas, 3-10 días y ≥ 11 días); los tipos de fracturas (mandíbula, complejo cigomático, Le Fort I, Le Fort II, Le Fort III y panfacial) y su lateralidad (bilateral, unilateral derecha y unilateral izquierda); el número de trazos fracturas por paciente y el tratamiento (conservador, reducción cerrada y reducción abierta).
En cuanto a la etiología se establecieron la violencia interpersonal; las agresiones de animales; las caídas; y los accidentes de tránsito (relacionados o no con bicicletas), deportivos, laborales y domésticos. Las fracturas mandibulares se clasificaron según los siguientes criterios:
tipo
simple: las líneas de fracturas no se hallan en comunicación con el exterior.
compuesta: fractura en la zona de los dientes o donde existe una herida externa o interna en la línea de fractura.
impactada: los trazos de la fractura se entrecruzan y no existe movimiento clínico apreciable.14
localización anatómica: sínfisis, parasínfisis, cuerpo, ángulo, rama, coronoides y cóndilo.
presencia o ausencia de dientes en el foco de fractura
lateralidad
dirección y bisel de los trazos de fracturas (favorables y desfavorables, desde los puntos de vista radiológicos vertical y horizontal, este criterio sólo aplica para fracturas del cuerpo y el ángulo mandibular).14
Horizontalmente, las fracturas son favorables cuando se dirigen desde el borde alveolar, hacia abajo y adelante; por tanto, el desplazamiento hacia arriba del fragmento posterior se evita por impactación de los extremos óseos. Se consideran desfavorables cuando el reborde alveolar se encuentra hacia abajo y atrás, y su movimiento hacia arriba no encuentra oposición alguna.14
Verticalmente, las fracturas resultan favorables cuando se muestran desde la tabla externa o bucal e impiden el desplazamiento del fragmento posterior por la impactación de los fragmentos óseos. Son desfavorables si se dirigen diagonalmente hacia atrás y trasladan hacia adentro el fragmento posterior como resultado de la tracción muscular del pterigoideo interno.14
Se elaboró una base de datos en el programa Microsoft Excel®, en el cual se hizo un análisis descriptivo de las variables a partir de frecuencias absolutas y relativas. Se respetaron los aspectos de la Declaración de Helsinki para la investigación en seres humanos. Se solicitó la participación voluntaria de los pacientes, a quienes se les informó sobre los fines de la investigación, el compromiso de respeto a su privacidad y el consentimiento informado. La presente investigación formó parte de un megaproyecto de trauma maxilofacial, aprobado por el comité de ética y el consejo científico del hospital.
Resultados
Se incluyeron 85 pacientes con 220 trazos de fracturas, para una proporción de 2,59:1. Predominaron el sexo masculino, la residencia urbana, el nivel de escolaridad preuniversitario, los casos con tres trazos de fractura y el grupo etario de 41-60. Las edades mínima, máxima y media fueron de 15, 88 y 42,48, respectivamente (tabla 1).
Tabla 1 Distribución de los pacientes según variables socioeducativas y trazos de fracturas
| Variables | Pacientes | Sexo | Trazos de fracturas | Proporción fracturas/paciente | |||||
|---|---|---|---|---|---|---|---|---|---|
| Masculino | Femenino | ||||||||
| Grupos de edades | n | %* | n | % | n | % | n | %** | |
| ≤ 20 | 9 | 10,59 | 7 | 77,78 | 2 | 22,22 | 21 | 9,55 | 2,33:1 |
| 21 - 40 | 27 | 31,76 | 25 | 92,59 | 2 | 7,41 | 77 | 35,00 | 2,85:1 |
| 41 - 60 | 40 | 47,06 | 35 | 87,50 | 5 | 12,50 | 105 | 47,73 | 2,63:1 |
| ≥ 61 | 9 | 10,59 | 7 | 77,78 | 2 | 22,22 | 17 | 7,73 | 1,89:1 |
| Procedencia | |||||||||
| Urbana | 47 | 55,29 | 40 | 85,11 | 7 | 14,89 | 113 | 51, 36 | 2,40:1 |
| Rural | 38 | 44,71 | 34 | 89,47 | 4 | 10,53 | 107 | 48,64 | 2,82:1 |
| Trazos fracturas por paciente | |||||||||
| 1 | 31 | 36,47 | 27 | 87,10 | 4 | 12,90 | 31 | 14,09 | No aplica |
| 2 | 15 | 17,65 | 12 | 80,00 | 3 | 20,00 | 30 | 13,64 | |
| 3 | 17 | 20,00 | 15 | 88,24 | 2 | 11,76 | 51 | 23,18 | |
| 4 | 14 | 16,47 | 12 | 85,71 | 2 | 14.29 | 56 | 25,45 | |
| 5 | 5 | 5,88 | 5 | 100 | 0 | 0,00 | 25 | 11,36 | |
| ≥ 6 | 3 | 3,53 | 3 | 100 | 0 | 0,00 | 27 | 12,27 | |
| Nivel de escolaridad | |||||||||
| Primaria | 5 | 5,88 | 4 | 80,00 | 1 | 20,00 | 11 | 5,00 | 2,20:1 |
| Secundaria | 22 | 25,88 | 20 | 90,91 | 2 | 9,09 | 54 | 24,55 | 2,45:1 |
| Técnico Medio | 16 | 18,82 | 14 | 87,50 | 2 | 12,50 | 42 | 19,09 | 2,63:1 |
| Preuniversitario | 26 | 30,59 | 21 | 80,77 | 5 | 19,23 | 73 | 33,18 | 2,81:1 |
| Universitario | 16 | 18,82 | 15 | 93,75 | 1 | 6,25 | 40 | 18,18 | 2,50:1 |
| Total | 85 | 100 | 74 | 87,06 | 11 | 12,94 | 220 | 100 | 2,59:1 |
Leyenda: *calculado en base al total de pacientes, **calculado en base al total de trazos de fracturas.
Se estudiaron pacientes de nueve de los trece municipios de la provincia: Bayamo (n = 53), Jiguaní (n = 7), Guisa (n = 7), Buey Arriba (n = 6), Cauto Cristo (n = 3), Río Cauto (n = 2), Yara (n=2), Bartolomé Masó (n = 2) y Niquero (n = 1). Predominaron los casos con fracturas del complejo cigomático, causadas fundamentalmente por agresiones y accidentes de tránsito, de ellos siete fueron específicamente en bicicletas (tabla 2). No se presentaron traumas naso-orbito-etmoidales, nasomaxilares ni Le Fort-III.
Tabla 2 Distribución de los pacientes según tipos de fracturas y etiología
| Tipos de fracturas | Pacientes | Etiología | ||||||
|---|---|---|---|---|---|---|---|---|
| agresiones | agresión animal | Accidente | Caídas | |||||
| tránsito | deportivo | laboral | doméstico | |||||
| Complejo cigomático | 54 | 21 | 1 | 17 | 1 | 1 | 2 | 11 |
| Mandíbula | 25 | 15 | 0 | 4 | 0 | 0 | 0 | 6 |
| Le Fort I | 3 | 2 | 0 | 0 | 0 | 0 | 0 | 1 |
| Le Fort II | 2 | 1 | 0 | 1 | 0 | 0 | 0 | 0 |
| Panfacial | 2 | 0 | 0 | 2 | 0 | 0 | 0 | 0 |
Según el tiempo transcurrido entre el momento del trauma y la llegada al hospital, el 80 % (n = 68) acudió en el día, cinco lo hicieron entre las primeras 24 y 48 horas, nueve se presentaron pasados tres días y el resto lo hizo luego de diez días. Trece pacientes tuvieron fracturas a ambos lados de la línea media facial, en 31 los trazos fueron unilaterales derechos y en 41, contralaterales. Específicamente en la mandíbula, predominaron las fracturas en el ángulo, las horizontalmente desfavorables, las verticalmente favorables, las de clase I, las compuestas y las unilaterales izquierdas (tabla 3).
Tabla 3 Distribución de los pacientes con fracturas mandibulares según criterios de clasificación
| Criterios de clasificación | n | ||
|---|---|---|---|
| Localización anatómica | ángulo | 11 | |
| parasínfisis | 10 | ||
| cóndilo | 6 | ||
| cuerpo | 3 | ||
| sínfisis | 3 | ||
| rama | 1 | ||
| Dirección y bisel de los trazos de fracturas* | horizontalmente | desfavorable | 11 |
| favorable | 1 | ||
| verticalmente | favorable | 7 | |
| desfavorable | 5 | ||
| Presencia o ausencia de dientes en el foco de fractura* | clase I | 17 | |
| clase II | 5 | ||
| clase III | 1 | ||
| Tipos de fracturas | simple | 4 | |
| compuesta | 19 | ||
| impactada | 2 | ||
| Lateralidad | bilateral | 8 | |
| unilateral derecha | 7 | ||
| unilateral izquierda | 10 | ||
Nota: *No aplica a las fracturas condilares
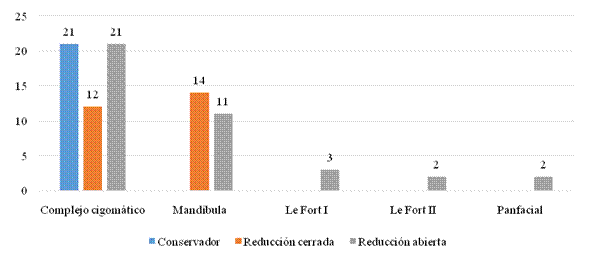
En 21 pacientes las fracturas del complejo cigomático tuvieron tratamiento conservador; mientras que las mandibulares y las complejas del tercio medio facial (patrón Le Fort y panfacial) se trataron mediante reducción cerrada y reducción abierta, respectivamente (fig. 1).
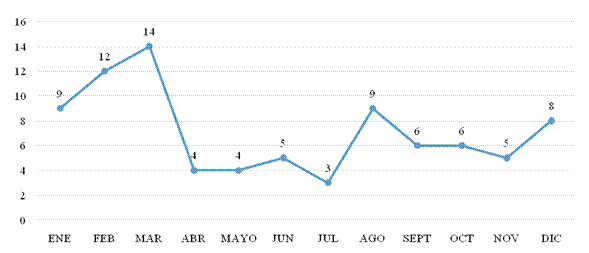
La distribución mensual de los casos se muestra en la figura 2. En el primer trimestre promediaron alrededor de 12 pacientes y el resto del año, seis, con un pico máximo en agosto. La atención según los días de la semana se distribuyó de la siguiente manera: lunes n = 16, martes n = 13, miércoles n = 12, jueves n = 6, viernes n = 11, sábado n = 13, y domingo n = 14.
Discusión
El predominio del sexo masculino concuerda con reportes nacionales8,9,10,11,12,13 e internacionales.15,16Alqahtani y otros1 informan que los hombres superaron en número a las mujeres en una proporción de 5,2:1, valores menores a los observados en este estudio. Por su parte, Dhungel y Singh16 comunicaron la misma proporción por sexo y justificaron sus resultados porque los hombres realizan actividades en ambientes de riesgo, apelan más al consumo de alcohol y conducen bajo sus efectos.
La preeminencia en esta investigación del grupo etario de 41 a 60 no se correspondió con lo señalado por Alqahtani y otros,1 estos identificaron mayor número de lesiones maxilofaciales en grupos de menos edad, y atribuyeron sus hallazgos a la movilidad de los jóvenes y a su práctica de deportes violentos. En cambio, Pietzka y otros15 establecieron la edad media en 42 años, lo cual supone un cambio hacia la afectación por trauma maxilofacial de pacientes mayores. Plawecki y otros17 afirmaron que el riesgo de fractura facial aumentó con la edad y en el sexo femenino, datos no coincidentes con los de la presente publicación.
La interpretación de la procedencia por municipio y nacionalidad mostró la heterogeneidad de los casos. La procedencia urbana y rural estuvo equilibrada, aunque la primera se destacó ligeramente. Esta variable se analizó en dos aristas fundamentales: primero, la ubicación del hospital en Bayamo, capital provincial de Granma, favoreció la asistencia de la población urbana; y segundo, esta institución de salud brindó cobertura de atención médica a seis municipios y la centralizó en un único servicio de cirugía maxilofacial para las zonas rurales.
Las características demográficas de los lesionados justificó los patrones etiológicos observados.18Dhungel y Singh16 realizaron un estudio en Chitwan, distrito de Nepal, ciudad en desarrollo con dos carreteras nacionales importantes, que explicaron la alta incidencia de lesiones faciales por accidentes del tránsito. Como segunda etiología consideraron las caídas de altura y la argumentaron con la ubicación de un bosque cercano que favorecía la agricultura, aportaba la leña para cocinar y proveía la comida de los animales.
El número de líneas de fractura por persona demostró la supremacía de traumas relacionados con medias a altas energías. El desarrollo social ha modificado los cambios de patrones característicos de una lesión de bajo consumo de energía unidireccional.19) Coincidentemente con esta investigación, otros autores consideraron las agresiones y los accidentes de tránsito como los factores etiológicos más importantes.8,9,10,11,12,13,16,20 Las causas de las lesiones faciales en los países en desarrollo están lideradas por los accidentes de tránsito.21
En relación con el empleo de bicicletas, el ciclista se halla menos protegido.22 Una colisión o caída menor puede causar lesiones graves. La única protección del ciclista es el casco, pero este no tiene protector de mentón ni facial; por tanto, no evita los traumas del rostro.23,24
En cuanto al comportamiento de las fracturas mandibulares, Yuen y otros25 observaron traumas múltiples en más del 50 % de los casos debido a su estructura en forma de arco. La combinación más común de lesiones resultó una fractura parasinfisiaria con un ángulo contralateral o una fractura subcondilar. Si bien los estudios varían en la frecuencia de fracturas informadas, los sitios de traumas individuales más comunes son el cuerpo, el cóndilo y el ángulo. El área sinfisiaria/parasinfisiaria se fractura con menos frecuencia, y rara vez se afectan la rama y la apófisis coronoides.
Según la dirección de la línea de fractura y el efecto de la distracción muscular en sus fragmentos, las fracturas se clasifican en favorables y desfavorables.26 En las primeras, los fragmentos óseos se unen por la tracción muscular y en las segundas, se desplazan por las fuerzas de varios músculos como el masetero, el temporal y el pterigoideo medial. Estos distraen el segmento óseo proximal en dirección superomedial. Además, el milohioideo y el vientre anterior del digástrico mueven los segmentos en la dirección posterior e inferior. Bajo este criterio, el registro de varios trazos de fractura desfavorables obligó a realizar la reducción y la fijación de las piezas.
Dhungel y Singh16 determinaron como fractura de mayor prevalencia la del complejo cigomático, seguida de las fracturas mandibulares. Entre las fracturas maxilares prevaleció Le Fort I, seguido de Le Fort II y III, aunque este último no se observó en este estudio.
El tiempo transcurrido entre la ocurrencia del trauma y la llegada al hospital influye en los resultados del tratamiento de un lesionado maxilofacial. En ese sentido, la mayoría de los casos llegaron al centro hospitalario durante las primeras 24 horas del evento traumático, dato positivo en el establecimiento del pronóstico.
Durante 2020 la pandemia incidió en la cantidad de casos atendidos por trauma maxilofacial y las modalidades de tratamiento empleadas. En el contexto pandémico se recurrió más a métodos conservadores, basados en protocolos de bioseguridad para el enfrentamiento de la situación sanitaria.
Boutray y otros27 señalaron que algunos pacientes rechazaron la cirugía por temor a contraer SARS-CoV-2 durante su hospitalización, elemento a tener en cuenta en la interpretación de los resultados. Por su parte, Allevi y otros28 manifestaron que desde el comienzo de la epidemia de COVID-19, la cirugía electiva maxilofacial se redujo gradualmente para mantener los servicios en funcionamiento, sin poner en riesgo a los trabajadores de la salud y los pacientes. Con respecto a la cirugía ambulatoria y hospitalaria, a nivel clínico y de gestión, los cirujanos maxilofaciales tomaron decisiones importantes para identificar los casos que requerían tratamiento quirúrgico, incluso en situaciones de emergencia sanitaria.
El manejo del trauma craneofacial constituyó un área de la cirugía maxilofacial que experimentó cambios significativos en la práctica.29 La inmovilización máxilo mandibular se utilizó frecuentemente para tratar las fracturas faciales, en las cuales se logró la estabilidad con la reducción cerrada. El fundamento de este cambio en la práctica evitó la asistencia innecesaria a los hospitales y redujo la exposición al virus.
La distribución mensual de los lesionados disminuyó después de marzo debido a las drásticas medidas en el manejo de la pandemia a nivel asistencial y poblacional: se instauró el aislamiento obligatorio y el cese de actividades festivas, educativas y deportivas, lo que justificó los pocos casos observados. Lunes y domingo se presentaron más casos en consulta, posiblemente por las actividades de esparcimiento durante los fines de semana, relacionadas o no con la ingestión de bebidas alcohólicas, y desencadenantes de eventos traumáticos.
La presente investigación se limitó a la descripción y el manejo de las lesiones, paso fundamental para futuros estudios analíticos de correlación estadística entre las distintas variables utilizadas. La distribución temporal de los pacientes mostró el impacto de la COVID-19 en la epidemiología de las fracturas maxilofaciales.