Introducción
Las enfermedades infecciosas afectan el tejido óseo, articulaciones y partes blandas. La invasión del tejido óseo por gérmenes patógenos causa daños en su estructura tanto desde el punto bioquímico como biomecánico, lo que resulta en la afección de la extremidad en especial su función articular.1,2
Los gérmenes llegan al hueso por diferentes vías: la hematógena, directa (intervenciones quirúrgicas) o por contigüidad (focos infecciosos cercanos), de ellas la primera es muy frecuente en el niño y se desarrolla en las metáfisis por presentar características anatómicas bien conocidas que predisponen a padecer de esta enfermedad, como: enlentecimiento circulatorio, disminución de la fagocitosis y estar más expuestas a traumatismos.3
La vía hematógena de infección no es exclusiva de los pacientes pediátricos, en el adulto se presenta con frecuencia en la columna vertebral. Sin embargo, la afectación de huesos largos por esta vía después del cierre de la placa de crecimiento es infrecuente.4
En relación a la localización, el fémur y la tibia son los huesos más afectados en más de un 26 % de los casos cada uno según Vigorita.3 Los síntomas y signos dependen de factores como el huésped, germen causante y la vía de entrada, de ahí que las manifestaciones sean ligeras o tan severas que conlleven a la septicemia en los enfermos y la muerte.5
Los estudios analíticos hematológicos en la fase aguda muestran la respuesta inflamatoria del organismo y los imagenológicos no son de gran ayuda en la primera fase de la enfermedad, de ahí la aplicación del método clínico para el diagnóstico. El tratamiento consta de pilares entre los que resalta la descompresión quirúrgica y el uso de antimicrobianos de amplio espectro.3,6
Debido a lo infrecuente de esta afección en el adulto en especial con relación a la entrada del germen al hueso por la vía hematógena al fémur, los autores del trabajo tuvieron como objetivo presentar una paciente con osteomielitis hematógena.
Presentación del caso
Paciente de 38 años de edad, blanca, femenina sin comorbilidad conocida, quien acude a la consulta de Ortopedia y Traumatología por referir dolor intenso a nivel del muslo derecho que no remite al tratamiento ambulatorio con analgésicos. No se recoge el antecedente de fiebre, ni de aumento de la temperatura local.
Mediante la exploración física se observó ligero aumento de volumen a nivel del tercio distal del muslo. A la palpación se detectó hiperestesia cutánea en especial hacia la cara lateral.
La tomografía computarizada (TC) detectó a nivel de la diáfisis distal del fémur derecho, lesión osteolítica con presencia de una hiperdensidad en su interior con densidad ósea, que provoca un afinamiento de la cortical y se acompaña de la presencia de periostitis de aspecto espiculado, sin poder descartar que se trate de una osteomielitis (Figura 1).
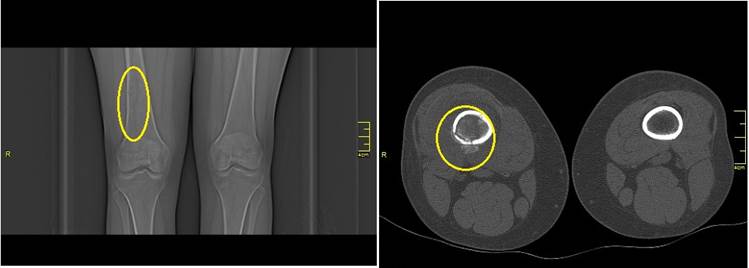
Figura 1 Tomografía axial computarizada del fémur distal. A la izquierda topograma que muestra lesión a nivel del tercio distal del fémur derecho. A la derecha imagen axial que muestra la afección de la cortical postero-externa del fémur. (Imagen propia de los autores).
Los estudios analíticos de sangre mostraron: hematocrito 0,37 %, glucemia 4,6 mmol/l, creatinina 48 μmol/l, velocidad de sedimentación globular 36 mm/h, fosfatasa alcalina 432 u/L, grupo sanguíneo y factor Rh O+.
Al tener en cuenta todos los elementos anteriores, se decidió el tratamiento quirúrgico, donde se realizó incisión quirúrgica lateral longitudinal en la zona distal del muslo derecho, disección por planos hasta localizar la lesión a nivel del fémur. Se realizó punción ósea con trocar de ocho milímetros por donde se extrae secreción purulenta espesa, de color amarillo grisáceo, de aproximadamente 30 mililitros de la cual se tomó muestra para cultivo con antibiograma, se introduce una cureta en el orificio del trocar y se tomó, recolectó tejido para biopsia (Figura 2).
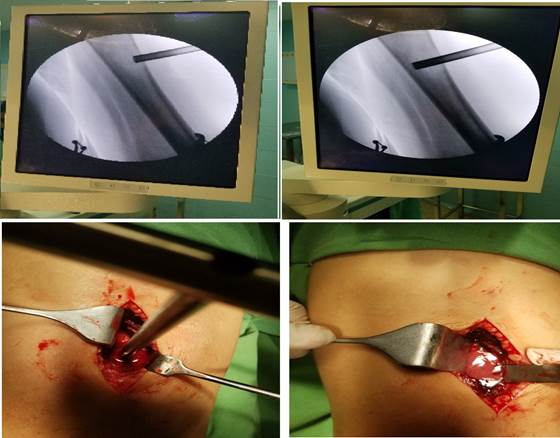
Figura 2 Imágenes transoperatorias. Arriba, se muestra la localización de la lesión mediante fluoroscopía con arco en C. Abajo, imágenes que muestran la salida de material purulento desde el interior del canal femoral perforado. (Imagen propia de los autores).
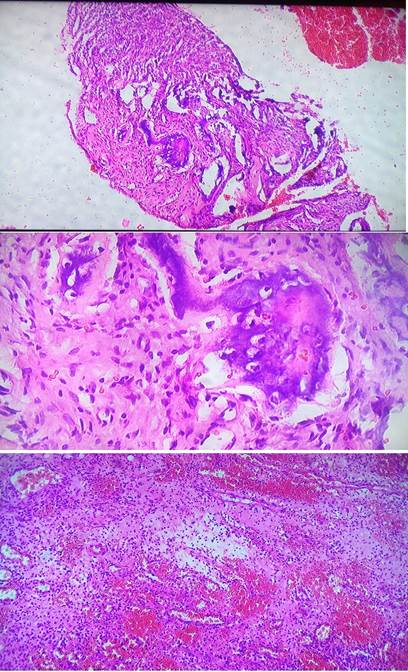
El antibiograma reveló la presencia de Estafilococo areus con sensibilidad a la ciprofloxacina, amikacina, piperacilina, cefotaxima, ceftriaxona y ampicillin/sulbactán. El informé histológico de la biopsia (B-1012/20) mostró trabéculas reticulares con reabsorción osteoclástica e infiltrado inflamatorio crónico con neutrófilos, linfocitos e histiocitos (Figura 3).
Al concluir el acto quirúrgico se colocó inmovilización tipo calza por un periodo de cuatro semanas y desde el momento de la cirugía se indicó ceftriaxona a dosis de un gramo endovenoso cada 12 horas por siete días, para luego continuar con ciprofloxacina 500 miligramos cada 12 horas por 15 días más para un total de 21 días. La evolución de la paciente fue satisfactoria sin recidivas.
Discusión
Aunque la edad no es una limitante en la presentación de la osteomielitis piógena (OP), la vía hematógena por lo general ocurre en la zona metafisaria en pacientes esqueléticamente inmaduros y en el adulto en la columna vertebral. La peculiaridad de la paciente presentada está en que no se demostró la vía directa o por contigüidad, que son las más frecuentes después del cierre de la placa de crecimiento.7,8
Por otra parte para el desarrollo de la OP por lo general deben estar presentes factores como trauma previo, infecciones en zonas distantes, cirugías sobre la estructura ósea, afecciones propias de los enfermos como uso de drogas, malnutrición, diabetes mellitus y otras enfermedades que comprometen el sistema inmunológico. En la paciente presentada no se pudo detectar ninguno de estos factores.1,9
Las manifestaciones clínicas de la OP incluyen síntomas y signos tanto locales como generales. Los locales son los más frecuentes, en especial el dolor. Sin embargo, la presencia de dolor óseo espontáneo, refractario a tratamiento, en ausencia de fiebre y otros signos inflamatorios, sugiere la presencia de otras enfermedades como los tumores óseos, más frecuentes después del cierre de la placa de crecimiento. La respuesta a la infección depende además del sistema inmunológico del enfermo y la virulencia del germen causal, además de otros factores que pueden estar presentes en el momento de la infección.2,10
Los exámenes imagenológicos no son de gran ayuda en los estadios tempranos de la enfermedad, de ahí que el ortopedista debe tener una alto índice de sospecha de la enfermedad. La tomografía computarizada (TC) juega un papel importante en el diagnóstico de la OP al mostrar aumento en la densidad de la matriz ósea y presencia de gas intramedular. Además, la TC ayuda a localizar áreas de hueso necrótico y define el grado de participación de las partes blandas. Debido a la mayor disponibilidad de este examen fue el que se utilizó en la paciente. Otros exámenes de gran utilidad son la imagen de resonancia magnética, gammagrafía y ultrasonido. De estas modalidades diagnósticas, la primera que muestra positividad es la gammagrafía ósea, que puede detectar alteraciones en solo 24 horas desde el comienzo de la enfermedad.2,11
Los elementos fundamentales involucrados en el enfrentamiento terapéutico a pacientes con osteomielitis lo constituyen la terapia antimicrobiana y la descompresión quirúrgica, esta última modalidad está justificada en caso de respuesta limitada a la terapia antimicrobiana en procesos agudos o en los enfermos de diagnóstico dudoso como el caso que se presentó.5,12
El germen que con mayor frecuencia se observa en el estudio microbiológico en la osteomielitis es el Estafilococo aureus elemento este que coincide con la paciente reportada, de allí la necesidad de comenzar la terapia antimicrobiana específica contra este germen mientras se espera el resultado del antibiograma y sensibilidad antimicrobiana.8,10