Introducción
Desde la segunda mitad del pasado siglo XX, las enfermedades cardiovasculares (ECV) constituyen la primera causa de muerte en los países desarrollados y en vías de desarrollo. Dentro de las ECV, sobresale la enfermedad coronaria (EC) que es la causa individual más frecuente de muerte en todos los países del mundo. Más de 7 millones de personas mueren cada año como consecuencia de la cardiopatía isquémica.
Sin embargo, la incidencia de EC fatal o no fatal en los hospitales de Estados Unidos ha disminuido en las tres últimas décadas, no obstante, en ese país ocurren anualmente aproximadamente 550,000 nuevos casos de infarto agudo de miocardio y recurren 200,000 casos.1
En Cuba la tasa de defunciones por enfermedades del sistema circulatorio ocupa el primer lugar con una tasa de 238,1 por 100 000 habitantes, explicando junto a los tumores malignos, el 47,5 % del total de las defunciones del año 2019. (2
La mortalidad del infarto está influenciada por muchos factores, entre ellos: la edad, la clase Killip, el retraso en la aplicación del tratamiento, el tipo de tratamiento, la historia previa de infarto de miocardio, la diabetes mellitus, la insuficiencia renal, el número de arterias coronarias afectadas, la fracción de eyección y el tratamiento. 3
La evaluación del paciente con dolor torácico es uno de los mayores retos para los médicos que prestan asistencia en los servicios de urgencias. Aproximadamente 7 millones de pacientes se presentan anualmente a estos servicios aquejando dolor torácico, con un costo estimado de 5 billones de dólares. La causa cardiovascular se presenta en el 20 % de estos pacientes. 4,5
Tradicionalmente, la estratificación en las unidades de dolor torácico (UDT) de los pacientes de riesgo bajo-intermedio se basa en el resultado de pruebas de detección de isquemia; ingresan los pacientes con pruebas positivas y se da el alta a los que tienen pruebas negativas o que implican bajo riesgo.
Recientemente, diferentes autores han descrito la utilidad de las variables clínicas agrupadas en los índices para la estratificación del riesgo en la UDT. 6,7
Los recursos son limitados y es imposible en la mayoría de los centros realizar pruebas de detección de isquemia a todos los candidatos con dolor torácico. Por ello es importante obtener el máximo valor pronóstico de la información clínica, pero no se conoce bien la utilidad de las variables clínicas y la manera de integrarlas en esta estratificación. 8
Por la elevada incidencia y prevalencia de cardiopatía isquémica; y las insuficiencias en el conocimiento del valor de un grupo de factores en el orden clínico que permitan validar un índice útil en la estratificación del riesgo de presentar un infarto agudo de miocardio en los pacientes ingresados en el servicio de urgencias de un hospital secundario por dolor torácico, se decide realizar esta investigación.
Métodos
Se realizó un estudio prospectivo de cohorte en pacientes con dolor torácico atendidos en el servicio de urgencias del Hospital General Universitario “Carlos Manuel de Céspedes” del municipio Bayamo, Granma, desde el 1ro de agosto de 2014 hasta el 31 de diciembre de 2016. Los enfermos atendidos fueron seguidos desde su llega al servicio de urgencias hasta el egreso del centro.
Criterios de inclusión
Pacientes con dolor torácico no traumático que llegaron al servicio de urgencias con edad igual o mayor a 18 años.
Presentan dolor torácico compatible con síndrome coronario agudo (SCA).
exploración física sin datos de enfermedad valvular significativa.
ECG inicial sin alteraciones de la repolarización ni bloqueo completo de rama izquierda de nueva aparición.
duración del dolor < 60 min.
analítica inicial sin datos de anemia severa o alteración en la concentración de potasio.
radiografía de tórax sin datos de disección aórtica.
concesión de consentimiento informado verbal para su inclusión en el servicio de urgencias.
Criterios de exclusión
Pacientes que fallecen en el servicio de urgencias en las primeras horas de su admisión sin poder determinar el riesgo.
Pacientes que decidan su traslado a otro centro antes de poder determinar el perfil de riesgo.
Delimitación y operacionalización de las variables
Variable dependiente: desarrollar o no un infarto agudo de miocardio diagnosticado por electrocardiograma, ecocardiografía y enzimas (CK y CK MB).
Variables independientes: aquellos factores cuya influencia en la aparición del infarto agudo de miocardio se evaluarán y que se describen a continuación, dicotomizadas en presentes o ausentes.
La edad se cuantificó en años cumplidos, variable que se convertirá en dicotómica, al considerar como expuesto a los pacientes mayores de 64 años.
Diabetes mellitus y antecedentes de cardiopatía isquémica según la historia clínica del paciente.
El consumo de aspirina desde 125 a 325mg al día independientemente del criterio médico para su uso.
Para determinar la tipicidad del dolor se tuvo en cuenta los criterios expresados en las publicaciones más recientes. 4,7
Fuentes de recolección de datos: los datos se obtuvieron en las evaluaciones de cada paciente, previo conocimiento y consentimiento del paciente.
Recolección de datos: Los datos extraídos de las fuentes antes señaladas se llevaron inicialmente a una planilla recolección de datos para la conservación y protección de los mismosy luego a una base de datos realizada con el paquete estadístico SPSS 22.0 para Windows.
Análisis estadístico
El análisis estadístico comenzó por la caracterización de la muestra, lo que implicó una descripción de todas las variables. Para las variables cuantitativas se determinaron las medias (también se calculará la mediana por la presencia de diversas variables con valores extremos) y desviaciones estándar, junto con los valores mínimos y máximos de cada distribución.
Para las variables cualitativas, se calculó el Ji cuadrado de Pearson (prueba de independencia) y para las cuantitativas la prueba t de Student, cuando la distribución de la variable tenga una forma aceptablemente parecida a la normal o la U de Mann Whitney, cuando se observe una distribución diferente a la normal; también se determinará el nivel de significación para cada una de ellas.
Construcción del índice
Se consideró que el índice debería estar formado por ítems que se integrarán en un índice global que tomaría la forma de una combinación lineal entre los ítems: I= W1X1+W2X2+……+ WKXK.
Donde Xi es la i-ésima variable que constituyera factor de riesgo en cada análisis estadístico y Wi es el “peso” escogido para dicha variable. Así, la fase de diseño se basó en la selección de los ítems que conformarían el indicador y la búsqueda de las ponderaciones que debería llevar cada ítem en la combinación lineal.
Así, se llegó a la propuesta de un índice de riesgo, que puede clasificarse como una variable ordinal con tres categorías de menor a mayor riesgo (categoría I {bajo de 0-2}; categoría II {moderado de 3-6} y categoría III {alto de 7-9}.
Validación interna del índice
Una vez confeccionado el índice, se le calculó la capacidad predictiva: sensibilidad, especificidad, tasa de falsos positivos (1- Especificidad), valor predictivo positivo, valor predictivo negativo, el coeficiente de probabilidad positivo y el negativo y la precisión general de la prueba. También determinamos el índice de Youden para evaluar el punto de corte óptimo (permitió clasificar el rendimiento: sensibilidad + especificidad - 1).
Se evaluó la validez de contenido, presentación: en esta fase se exploraron juntos ambos tipos de validez mediante una encuesta a 7 expertos (médicos internistas y cardiólogos con más de diez años de experiencia profesional en el centro) que se pronunciaron sobre el cumplimiento de las cinco propiedades básicas que deben cumplir los índices.
Validez de construcción: para evaluar este aspecto se tuvo en cuenta que la mayor morbilidad se correspondiera con los pacientes clasificados en las categorías de más riesgo. La asociación entre el índice ordinal y el riesgo de infarto agudo de miocardio se evaluó a partir del cálculo del coeficiente de asociación para variables ordinales y nominales, Eta.
Mediante el análisis de los datos que generarán las curvas ROC se determinó la capacidad de discriminación del índice. También se estimó la calibración, mediante la prueba de Hosmer y Lemeshow, con un contraste en 10 puntos de corte entre los resultados observados y esperados. Un valor de la prueba mayor de 0,05 será expresión de buena calibración.
Se tuvieron presente los principios éticos establecidos para este tipo de investigación. En todo momento se respetó la ética hacia el paciente, la probidad y confiabilidad de los datos obtenidos, no divulgándose ningún dato de carácter personal.
Con el objetivo de aumentar la precisión y exactitud de los datos necesarios para la investigación se tuvieron en cuenta el control de los sesgos de selección, de clasificación, de información y de precisión.
Resultados
En el análisis del perfil clínico de los pacientes de la cohorte, sobresale que la mayoría de los enfermos tenían antecedentes de cardiopatía isquémica (220 para un 71,0%) también se distingue la presencia de dolor típico en el mayor porcentaje de los pacientes (183 para un 59,0). Por otro lado, la mayoría de los pacientes tenía edad mayor o igual a 65 años (52,6%). Mientras que el uso de aspirina fue referido en el 57,1% de los enfermos. El 38,4% tenían antecedentes de diabetes mellitus.
Como se puede observar en la Tabla 1, todas las variables del perfil clínico se relacionaron de forma significativa con la aparición del infarto agudo de miocardio.
Tabla 1. Perfil clínico y su relación con la aparición del infarto agudo de miocardio.
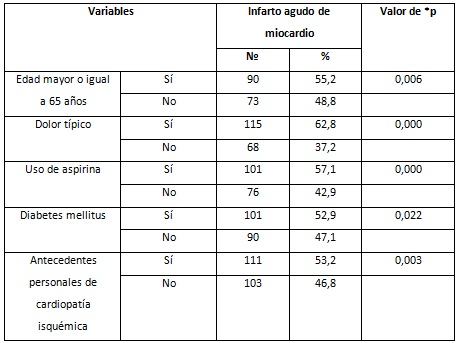
* Ji Cuadrado de Pearson (p < 0,0001).
El grado de asociación independiente de las variables de perfil clínico con la presencia de infarto agudo de miocardio se representa en la Tabla 2. El más significativo es el dolor típico donde el riesgo es casi cuatro veces cuando se comparan con los pacientes con dolor no típico (OR: 3,894; IC: 2,302-6,590; p: 0,000) le continúa en orden de significación el uso de aspirina (OR: 2,22; IC: 1,311-3,767; p: 0,003). El test Hosmer y Lemeshow muestra que los datos se ajustan al modelo (p = 0,441).
Tabla 2. Variables asociadas de forma independiente con la presencia de infarto agudo de miocardio.
| Variables | *β | Error estándar |
†
|
p | OR | 95% C.I. para OR | |
|---|---|---|---|---|---|---|---|
| Inferior | Superior | ||||||
| Dolor precordial típico | 1,360 | 0,268 | 25,667 | 0,000 | 3,294 | 2,302 | 6,590 |
| Uso de aspirina | 0,799 | 0,269 | 8,793 | 0,003 | 2,222 | 1,311 | 3,767 |
| Diabetes mellitus | 0,720 | 0,273 | 6,943 | 0,008 | 2,055 | 1,203 | 3,511 |
| Antecedentes de cardiopatía isquémica | 0,669 | 0,295 | 5,138 | 0,023 | 1,151 | 1,095 | 3,479 |
| Edad mayor o igual a 65 años | 0,550 | 0,258 | 4,536 | 0,033 | 1,233 | 1,045 | 2,873 |
| Constante | -5,591 | 0,875 | 40,869 | 0,000 | 0,004 | ||
*β: Coeficiente estimado del modelo de regresión, que expresa la probabilidad de enfermar.
†Wald: Coeficientes estandarizados.
Test Hosmer y Lemeshow X2 = 7,923 grado de libertad = 8 p = 0,441.
En la tabla 3 se muestra el Índice propuesto, cuantitativo y ordinal para predecir el desarrollo del infarto agudo de miocardio. Puede observarse como la morbilidad se incrementa a medida que aumenta la categoría del riesgo.
Tabla 3. Índice propuesto, cuantitativo y ordinal para predecir el desarrollo del infarto agudo de miocardio.
| Ítems | Ponderación | |
|---|---|---|
| Presente | Ausente | |
| Dolor precordial típico | 3 | 0 |
| Uso de aspirina | 2 | 0 |
| Diabetes mellitus | 2 | 0 |
| Antecedentes de cardiopatía isquémica | 1 | 0 |
| Edad mayor de o igual a 65 años | 1 | 0 |
| Total | 9 | 0 |
| Categorías de riesgo | Pacientes | Morbilidad |
| Categoría I: riesgo bajo (0- 2puntos) | 2 | 0,64% |
| Categoría II: riesgo moderado (3-6 puntos) | 57 | 18,3% |
| Categoría III: riesgo alto (7-9 puntos) | 89 | 60,1% |
Los valores promedios del índice alcanzados en los pacientes que desarrollaron el infarto agudo de miocardio (5,77; p: 0,000) casi duplican a los pacientes sin infarto (3,92) de forma significativa.
Al realizar el análisis de la validez interna del índice para predecir el riesgo de desarrollar infarto agudo de miocardio, se puede comprobar que el índice propuesto predice de forma aceptable (índice de validez de 73,08%) el mencionado riesgo. La sensibilidad (87,75%) y la especificidad (60,75%) fueron adecuadas. El valor predictivo negativo tan elevado (95,18%) encontrado indica que es improbable que el índice clasifique de bajo riesgo a los individuos que enfermen.
La validez de contenido y presentación según opiniones de expertos, quedó evidenciada al encontrar que los criterios sobre el índice cumplen con los aspectos establecidos. Es opinión de más del 80% de los jueces que los componentes están claramente definidos.
La validez de construcción del índice propuesto para predecir el desarrollo del infarto agudo de miocardio, que probado al encontrar un valor del coeficiente Eta de 0,374. El 81,3% de los enfermos se corresponde con las categorías de mayor riesgo (2 y 3).
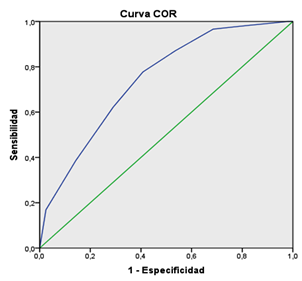
El gráfico muestra la capacidad discriminativa del índice predictivo para el desarrollo de infarto agudo de miocardio. Nótese como el área de la curva se acerca a uno (área: 0,744; IC: 0,690-0,798; p: 0,000) como indicación de adecuada capacidad predictiva. La prueba de Hosmer y Lemeshow acepta la hipótesis nula de homogeneidad como indicador de buena calibración (p: 0,623).
Discusión
En la valoración del paciente con dolor torácico las unidades de dolor torácico se crearon para reducir tanto el número de pacientes ingresados por dolor torácico de origen no coronario como el de altas de pacientes con un síndrome coronario agudo y el coste derivado de la atención de estos pacientes. 8
En los pacientes con ECG normal o no diagnóstico de isquemia se realiza una estrategia de diagnóstico rápido con pruebas complementarias que permitan confirmar o descartar la presencia de cardiopatía coronaria. 9
Tal como se describe en numerosas investigaciones el dolor precordial típico de cardiopatía isquémica es un buen predictor de IAM con o sin elevación del ST, 9,10) lo cual coincide con la presente tesis.
Las causas graves más frecuentes de dolor agudo torácico son la isquemia miocárdica y el infarto de miocardio. 11
Se cree que tanto el dolor de la angina como el dolor del IAM se originan en terminaciones nerviosas en el miocardio isquémico o lesionado, pero no necrótico. Por esta razón, en los casos de IAM, es probable que el dolor se deba a la estimulación de fibras nerviosas en una zona isquémica del miocardio que rodea a la zona necrótica central de infarto. 12 Estos datos fisiopatológicos pueden explicar el valor que ocupó el dolor típico en esta serie.
El uso de aspirina se explica por su empleo a menudo en pacientes con trastornos circulatorios, indicada en estas afecciones por su importante efecto antiagregante plaquetario. 13
Sin embargo, el uso de aspirina fue un predictor de riesgo de IAM. Aunque no existe evidencia suficiente para determinar la duración óptima, los estudios disponibles indican que, en ausencia de contraindicaciones o de criterios clínicos para prolongarlo, el tratamiento sistemático con doble antiagregación plaquetaria es útil, la aspirina sola no tiene mayor poder preventivo. 14,15
Todavía no se conocen bien los mecanismos por los que la hiperglucemia aumenta el riesgo de ECV, pero dada la clara asociación que existe entre la gravedad de la hiperglucemia y el riesgo de ECV en la diabetes, tanto de tipo 1 como de tipo 2, es probable que influya directamente en el desarrollo, la progresión y la inestabilidad de la ateroesclerosis. 16-18
La edad influye en los procesos biológicos al resumir todos los cambios ligados al envejecimiento; su valor como factor predictivo está reconocido casi en todas las enfermedades, la coronariopatía no es la excepción.
En los ancianos se incrementa la actividad simpática, disminuye la capacidad de respuesta reguladora de los sistemas y la sensibilidad de los barorreceptores; además, se expresan marcadores de la aterosclerosis; estos aspectos hacen que la senectud se acompañe con mayor frecuencia de enfermedad coronario y sus complicaciones. 19-20
El índice para unidades de dolor torácico (UDT-65) que se relaciona con la prevalencia de enfermedad coronaria y con el pronóstico de los pacientes valorados en la unidades de dolor torácico fue validado y mostró su utilidad, 5,8,21 sin embargo no incluyeron el antecedente de cardiopatía isquémica que en el índice propuesto por la presente investigación muestra adecuada relación y valor predictivo.
Otra investigación encontró índices similares en una UDT en la que la detección de isquemia se realiza exclusivamente mediante ergometría. (22El índice propuesto por la presente investigación tiene muchos puntos en común como la diabetes, la tipicidad del dolor y la edad. Esos autores no incluyen el uso de aspirina, que «sustituyen» por intervencionismo percutáneo previo y además añaden la variable de 2 o más episodios de dolor torácico en las 24 h previas.
También Castillo Moreno et al23 han descrito un índice similar que reproduce tres de nuestras cuatro variables y sustituye el uso de aspirina por infarto de miocardio previo. Sánchez et al,24 proponen un índice que tiene como puntos coincidentes con el nuestro la diabetes, la tipicidad del dolor y la edad, sustituyendo el uso de aspirina por enfermedad coronaria previa. Por su parte Romero Aniorte25) propone variables como la edad, el sexo, la presencia de dislipemia y los antecedentes de angina inestable. El uso de aspirina aumenta la posibilidad de incluir un grupo de enfermos en los cuales se les trata con aspirina por una enfermedad aterosclerótica que no está relacionada con la enfermedad coronaria, sin embargo las enfermedades cardiovasculares tienen un punto de convergencia y es la aterosclerosis.
Unestudio realizado por Peral Sánchez et al,26 encontró que las tablas riesgo cardiovascular de la OMS/ISH clasificó de bajo riesgo a la mayoría de los pacientes, a pesar de la elevada prevalencia de los factores de riesgo en esa población investigada.
Estos índices son para la evaluación del riesgo cardiovascular global y no se pueden emplear en los cuerpos de guardia, como el que propone la presente investigación.
La validez de construcción se evidenció, al demostrarse que en las categorías de mayor riesgo se encuentran la mayoría de los pacientes con IAM.
La limitación del presente estudio está dado en que no se pudo realizar enzima de mayor sensibilidad como las troponinas ni se pudo realizar coronariografía a la mayoría de los enfermos, aspectos que darían mejor validez a nuestra investigación, no obstante hay que señalar que de los pacientes egresados sin diagnóstico de IAM no tuvieron un reingreso por esta causa.
Conclusiones
La presente investigación concluye proponiendo un índice para predecir el riesgo de desarrollar el infarto agudo de miocardio, a partir de un análisis multivariado del perfil clínico de los enfermos. El índice puede utilizarse como instrumento de vigilancia clínica y epidemiológica, tanto en atención primaria como secundaria.