INTRODUCCIÓN
En las últimas décadas se han producido grandes avances en el tratamiento del infarto agudo de miocardio (IAM) que han hecho posible disminuir la mortalidad por esta causa en un 30%, si se compara con la existente en la década de los ochenta. Entre estos avances se encuentra el tratamiento cada vez más precoz del IAM antes de la llegada del paciente al hospital y las estrategias encaminadas a lograr la reperfusión de la arteria afectada, ya sea con los trombolíticos o con la angioplastia coronaria transluminal percutánea. Sin embargo, a pesar de ellas, la instauración de un IAM sigue siendo un evento fatal en casi un tercio de los pacientes1,2.
Estudios multicéntricos demuestran la asociación de diversos factores con un riesgo incrementado de fallecer por un IAM, tanto durante el ingreso hospitalario como en el seguimiento posterior. Aunque existen diferencias entre los diversos estudios en dependencia del lugar donde se realice y del total de la muestra, la presencia de diabetes mellitus, shock cardiogénico, angina post-IAM, reinfarto, fracción de eyección del ventrículo izquierdo al ingreso por debajo del 30%, presencia de arritmias ventriculares malignas y la elevación de los marcadores de necrosis miocárdica, son algunos de los que más se han relacionado con un pronóstico sombrío y con una elevada mortalidad, tanto intrahospitalaria como en el seguimiento a corto plazo de estos enfermos3,4.
El conocimiento de estos factores ha servido para la realización de diversas puntuaciones o escalas para la estratificación de riesgo de los pacientes, la cuales posibilitan una actuación terapéutica más invasiva y un seguimiento más riguroso en los casos con moderado y alto riesgo, de ahí que se trata de actuar más efectivamente en los pacientes con mayor riesgo de muerte por IAM, hecho que ha propiciado disminuir la mortalidad y mejorar su calidad de vida. Los casos con riesgo bajo se han beneficiado en varios estudios de altas precoces con la consiguiente disminución de los costos sanitarios por estadía hospitalarias, además de no ser tributarios de estudios invasivos, con la consecuente disminución de iatrogenias y complicaciones asociadas a estos5-7.
A pesar de que existen en la actualidad varias escalas de predicción de riesgo en el IAM en el mundo, aun no se ha encontrado la «escala ideal», de ahí que sea necesario para ellos que en una misma escala se encuentren las variables clínicas relevantes en dependencia de las características culturales, étnicas y socio-demográficas del país, donde posteriormente se validará; debe tener alta capacidad discriminativa, predecir el riesgo a corto y largo plazo, ser sencilla, práctica y fácil de aplicar a la cabecera del paciente, no debe ser confeccionada a través de una población muy seleccionada, por lo que se ha comprobado que las escalas que se han confeccionado a través de registros de pacientes de la práctica clínica real han demostrado ser más eficaces que aquellas que se han confeccionado a través de ensayos clínicos aleatorizados8,9.
Cuba no escapa de la epidemia que representan las enfermedades cardiovasculares, las cuales constituyen la primera causa de muerte. El 61,3% de las cuales es producida por enfermedades isquémicas del corazón, de ellas, el 44,2% por IAM. A pesar de todos los avances en el tratamiento del IAM, el número de muertes aumenta desde el 2011, año en el que fallecieron 6128 personas, al cierre de 2019 la cifra aumentó a 7248, cifra que representó el 6,6% del total de fallecidos por cualquier causa y edad en nuestro país. El mayor número ocurre en el ámbito extrahospitalario. Aunque las tasas de mortalidad por IAM en las unidades de cuidados coronarios en Cuba han aumentado en algunas provincias, como la nuestra, aspectos que se pueden relacionar con la imposibilidad de lograr porcientos elevados de trombólisis y con la escasa posibilidad de realizar angioplastia primaria en Cuba -la cual solo se realiza en instituciones con posibilidad de laboratorios de hemodinámica- traen como resultado que la mayoría de los intervencionismos coronarios percutáneos se hagan de manera electiva, a partir de una estratificación de riesgo exhaustiva que permita poder emplear dichos recursos en aquellos pacientes de mayor riesgo, pues está demostrado que son los de riesgo alto los que más se benefician de estos procedimientos10-12.
En Cuba no existe ninguna escala de riesgo para estratificar a los pacientes con IAM. Al realizar una búsqueda utilizando los buscadores Pubmed/Medline, Hinary y Clinical Key, se encuentran muy pocos trabajos publicados13-15 en relación a la validación de escalas de riesgos ya establecidas; dichos estudios analizan menos de 500 pacientes, por lo que no se puede arribar a conclusiones por el nivel de la muestra; además, en la medida que aumentó el número de casos disminuyó la capacidad predictiva de las escalas validadas.
En la provincia Las Tunas existe un proyecto nacional del Ministerio de Salud Pública aprobado, con el objetivo fundamental de crear una escala de predicción de riesgo de los pacientes cubanos, que incluye variables clínicas, demográficas y asistenciales; sin embargo, es necesario que se realice previamente una validación de las principales escalas de riesgo que ya existen, para determinar la calibración y discriminación de estas en un ambiente fuera del que se crearon y que además, constituya una investigación que sirva para comparar después con la escala que se pretende crear en nuestro medio, por lo que se decide realizar la siguiente investigación con el objetivo de determinar la capacidad de discriminación para la mortalidad hospitalaria por IAM de las escalas GRACE, TIMI Risk Score, InTIME (índice pronóstico) e ICR (Instituto Cardiovascular de Rosario).
MÉTODO
Se realizó un estudio prospectivo con el objetivo de determinar la capacidad de discriminación para la mortalidad hospitalaria por IAM de las escalas GRACE, TIMI Risk Score, InTIME e ICR, en pacientes atendidos en el Servicio de Cardiología del Hospital General Docente Dr. Ernesto Guevara de la Serna de Las Tunas, Cuba, en el período entre 2018 y 2019.
Universo y muestra
El universo estuvo conformado por los 452 pacientes ingresados en las primeras 24 horas del infarto y la muestra (selección intencional), por los 430 casos a los cuales se les pudo recoger la totalidad de las variables en estudio.
Criterios de inclusión
Pacientes con IAM ingresados en el hospital mencionado en las primeras 24 horas del inicio de los síntomas del evento coronario, independiente de la edad, sexo y color de la piel, a los que se les pueda llenar completamente los datos necesarios de las variables que se incluyen en cada una de las escalas pronósticas en estudio.
Criterios diagnósticos de infarto agudo de miocardio
Se tuvo en cuenta el criterio propuesto por la Organización Mundial de la Salud en el cual se confirma el IAM si están presentes dos de los tres que aparecen a continuación:
Criterios clínicos: presencia de dolor precordial de carácter constrictivo, opresivo, de localización retroesternal, con irradiación a uno o ambos brazos, mandíbulas o espalda, generalmente de larga duración (más de 30 minutos) y de gran intensidad, en la mayoría de las ocasiones no desaparece con el reposo o con la administración de nitroglicerina sublingual.
Criterios electrocardiográficos: elevación del segmento ST de 1 mm en derivaciones estándar o 2 mm en precordiales, con ondas Q/QS en más de dos derivaciones contiguas, de reciente aparición, generalmente asociadas, sobre todo, a cambios evolutivos en dichas derivaciones o la aparición de un nuevo bloqueo completo de rama izquierda.
Criterios enzimáticos: al no tener en nuestro medio enzimas específicas como las troponinas, se utilizó como marcador de necrosis miocárdica la elevación de la isoenzima MB de la creatincinasa (CK-MB) por encima de tres veces los valores máximos normales, en ausencia de otras enfermedades que provoquen su aumento y que presente curva enzimática características de IAM.
Re-infarto: Se consideró cuando, tras las primeras 24 horas de evolución del IAM, el paciente presentó dolor precordial típico asociado a cambios electrocardiográficos con nueva elevación del segmento ST en las mismas derivaciones del primer IAM o en otras, o aparición de nuevas ondas Q patológicas, asociadas a elevación del triple de los valores de la CK-MB si esta ya había descendido o más de un 50% si se encontraba alta.
GRACE (Global Registry of Acute Coronary Events)16,17
Fue desarrollado en una cohorte de 21 688 pacientes incluidos en el registro multinacional observacional GRACE2, en el que participan actualmente 123 hospitales de 14 países de Europa, Norteamérica, Sudamérica, Australia y Nueva Zelanda. Utiliza 8 variables: edad, insuficiencia cardíaca, tensión arterial sistólica, creatinina y frecuencia cardíaca al ingreso, enzimas cardíacas elevadas, parada cardíaca al ingreso y desviación del segmento ST en el electrocardiograma. Algunas de estas variables son dicotómicas y a otras se les da puntuación en dependencia del rango de valores establecidos. Según la suma resultante y el tipo de infarto, se clasifica el riesgo en bajo, moderado y alto.
ICR (Instituto Cardiovascular de Rosario)18
Fue desarrollada con el propósito de predecir, con variables simples, el riesgo de shock cardiogénico o muerte en la etapa hospitalaria en el IAM. Utiliza cuatro variables: edad, tensión arterial sistólica, frecuencia cardíaca y localización anterior del infarto, y predice la probabilidad de shock cardiogénico y muerte al ingreso hospitalario. La puntuación en dependencia de las variables utilizadas son las siguientes: edad mayor de 65 años (2 puntos), tensión arterial sistólica menor de 105 mmHg (17 puntos), frecuencia cardíaca (7 puntos), IAM de localización anterior (3 punto). Sus categorías de riesgo son: 0 (0-11 puntos) 1 (12-20) y 2 (> 20).
InTIME (Intravenous nPA for Treatment of Infarcting Myocardium Early) 19,20
Es un modelo de índice pronóstico basado en la fórmula de Morrow para el subestudio InTIME II, con el objetivo de predecir la posibilidad de muerte a los 30 días, que fue utilizado en una unidad de cuidados intensivos de México para valorar, además, la mortalidad en las primeras 24 horas, durante la estancia hospitalaria, en pacientes con IAM con elevación del segmento ST (IAMCEST). Fue diseñado para calificar el riesgo inicial mediante variables significativas y, a la vez, simples. Su fórmula es: FC × [edad/10]2/PAS, donde FC es frecuencia cardíaca y TAS, tensión arterial sistólica. Las categorías de riesgo son: bajo (< 12,5 puntos), intermedio 1 (12,5 - 17,5), intermedio 2 (> 17,5 - 22,5), intermedio 3 (> 22,6 - 30) y alto (> 30).
TIMI risk score19
Aporta un esquema de valoración simple de gran capacidad pronóstica y está constituida por 8 variables, que se pueden obtener fácilmente a la cabecera del paciente. Esta escala se desarrolló mediante la aplicación retrospectiva de análisis estadísticos multivariables en las poblaciones de 2 ensayos con heparina: el TIMI IIB y el ESSENCE. Su puntuación oscila entre 0 y 14 puntos: edad del enfermo (65-74 años, 2 puntos); 75 años, 3 puntos), diabetes mellitus y/o hipertensión arterial y/o angina previa (1 punto), presión arterial sistólica < 100 mmHg (3 puntos), frecuencia cardíaca > 100 lpm (2 puntos), Killip Kimbal II-IV (2 puntos), peso < 67 kg (1 punto), IAM anterior o bloqueo de rama izquierda del haz de His (1 punto) y retraso en el tratamiento > 4 horas (1 punto).
Recolección de la información y análisis estadístico
Se creó una base de datos con las variables del estudio, las cuales se obtuvieron de la planilla de recolección de datos (Anexo, material suplementario) que se llenó a cada uno de los pacientes con IAM y que ingresaron en el servicio de Cardiología del Hospital General Docente Dr. Ernesto Guevara de la Serna. Se le calcularon las puntuaciones de las diferentes escalas de riesgo en estudio (GRACE, TIMI Risk Score, InTIME [índice pronóstico] e ICR), y se clasificaron a los pacientes según la puntuación alcanzada en alto, moderado y bajo riesgo.
Las variables se analizaron usando el paquete estadístico SPSS para Windows®, 15.0 (SPSS, Chicago, IL, USA).
Se utilizó la estadística descriptiva a través del análisis porcentual para las variables descriptivas. En el caso de la edad, tensión arterial sistólica, frecuencia cardíaca, glucemia, creatinina y creatina-quinasa total, se utilizó la media aritmética. Para la validación de las escalas de riesgo (GRACE, TIMI Risk Score, InTIME e ICR), como predictoras de muerte hospitalaria, se calculó su capacidad de discriminación y calibración.
La discriminación se analizó mediante la construcción de la curva ROC (receiver operating characteristic), que es una función de la sensibilidad y especificidad, y el cálculo del índice «c» o área bajo la curva (ABC). Por su parte, la calibración refleja la capacidad de predecir la aparición de muerte hospitalaria en un amplio intervalo de puntuaciones, es decir, la relación entre el riesgo estimado y el real. Para evaluarla se utilizó la prueba de bondad de ajuste de Hosmer-Lemeshow. Un resultado significativo de dicho test indica falta de ajuste del modelo. Esta prueba califica el valor o capacidad predictiva del índice c, según el ABC, en las siguientes categorías:
RESULTADOS
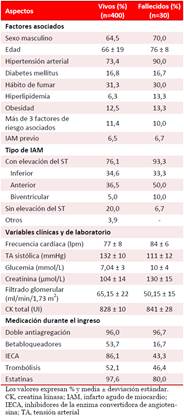
En la tabla 1 se observa que la hipertensión arterial fue el factor de riesgo asociado más frecuente tanto en los pacientes fallecidos (90%) como en los egresados vivos (73,4%), seguido por el hábito de fumar. Existe un predominio del sexo masculino en ambos grupos, que representa el 70% entre los fallecidos, donde la media de edad fue 10 años mayor que en los casos egresados vivos. De forma general, predominaron los IAMCEST (93,3% en los fallecidos y 76,1% en los egresaron vivos).
Los pacientes que fallecieron presentaron menores cifras de tensión arterial sistólica (111±12 vs. 132±10 mmHg) y una tasa más baja de filtración glomerular (50,15 vs. 65,15 ml/min/1,73 m2), mientras que tuvieron valores más elevados de frecuencia cardíaca, glucemia (10±4 vs. 7,04±3 mmol/L), creatinina y CK total (Tabla 1). Además, en ellos, a excepción de la doble antiagregación plaquetaria, el resto de las estrategias terapéuticas farmacológicas fueron menos utilizadas, incluida la trombólisis (46,4 vs. 52,1%).
Tabla 1 Características clínicas y epidemiológicas de los pacientes con infarto agudo de miocardio, según su estado al egreso. Servicio de Cardiología, Hospital General Docente Dr. Ernesto Guevara de la Serna (2018-2019).
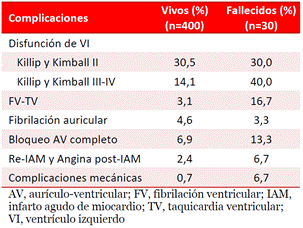
El 70% de los pacientes fallecidos presentó algún grado de disfunción sistólica del ventrículo izquierdo (Tabla 2), muy por encima del 44,6% de que egresaron vivos; donde destaca especialmente los que presentaron una clase de Killip y Kimbal (KK) III-IV (40,0% vs. 14,1%). Algo similar ocurre la presencia de fibrilación/taquicardia ventricular (16,7 vs. 3,1%), bloqueo aurículo-ventricular completo (13,3 vs. 6,9%), complicaciones mecánicas (6,7 vs. 0,7%) y reinfarto o angina post-IAM (6,7 vs. 2,4%).
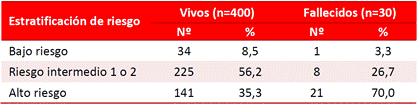
El 80,0% de los pacientes que fallecieron fueron considerados de alto riesgo al utilizar la escala GRACE; mientras que en los egresados vivos solo fue el 46,3% (Tabla 3). Similar valoración del alto riesgo ocurrió con el resto de las escalas evaluadas: TIMI Risk Score 73,3 vs. 55,5% (Tabla 4), ICR 23,3 vs. 3,3% (Tabla 5), e InTIME 70,0 vs. 35,3% (Tabla 6).
Tabla 3 Estratificación de riesgo de los pacientes con infarto según escala GRACE y estado al egreso.

Tabla 4 Estratificación de riesgo de los pacientes con infarto según TIMI Risk Score y estado al egreso.
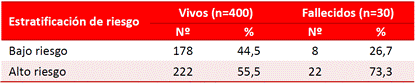
Tabla 5 Estratificación de riesgo de los pacientes con infarto según escala de riesgo ICR y estado al egreso.
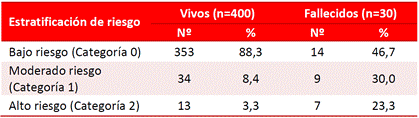
Tabla 6 Estratificación de riesgo de los pacientes con infarto según escala índice pronóstico (InTIME) y estado al egreso.
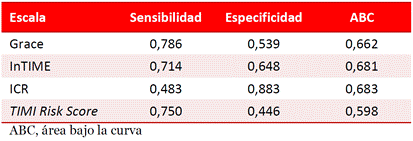
Los valores de sensibilidad y especificidad calculados demuestran una pobre capacidad predictiva para las escalas ICR, InTIME y GRACE, con un ABC o estadístico c de 0,683; 0,681 y 0,662, respectivamente (Tabla 7). Por su parte, el del TIMI Risk Score fue de 0,598, que evidencia una capacidad predictiva fallida.
DISCUSIÓN
La prevalencia de los factores de riesgo asociados en pacientes con infarto varia en dependencia de la población donde se originan los estudios, de ahí la importancia de que cada país o región pueda contar con sus propios datos, ya que esa información debe servir después para tomar medidas de prevención primaria y secundaria, y disminuir nuevos eventos coronarios en pacientes que presentan dichos factores. Los resultados de este trabajo coinciden con otros estudios nacionales que han hallado que la hipertensión arterial y el hábito de fumar son los factores de riesgo más frecuentes12,21.
En el registro ruso de síndrome coronario agudo22, el 84% de los pacientes eran hipertensos y el 33%, fumadores. El registro nacional de México RENASICA II23 evidenció que en ese país el hábito de fumar (64%) y en segundo lugar, la hipertensión arterial (55%), fueron los dos más encontrados. Resultados similares se obtuvo en el Multicenter HP ACS Registry de la India24.
El estudio DIOCLES25 y un registro desarrollado en la República Checa26 coinciden en que la dislipidemia y la hipertensión arterial se hallan entre los dos principales factores de riesgo asociados en los pacientes con IAM.
En la cohorte del estudio GRACE16, que incluyó 21 688 pacientes, el 66,8% eran del sexo masculino. La edad es probablemente el factor clínico que más impacto tiene sobre el pronóstico de los pacientes con IAM. El aumento de esta se asocia a un incremento exponencial de la mortalidad tanto en la fase aguda como tardía. En un estudio multicéntrico realizado en Cuba dentro del proyecto del Registro Cubano de Infarto (RECUIMA)12, la media de edad de los pacientes fallecidos fue de 74 años, 9 años superior a la media de los egresados vivos.
Las nuevas definiciones de IAM1,27) que han nacido por el consenso de las principales sociedades de cardiología del mundo han revolucionado y modificado la epidemiologia del IAM. El hecho de conceder a los biomarcadores específicos de necrosis miocárdica (troponinas) el aspecto principal para el diagnóstico, ha propiciado un incremento de los diagnósticos de IAM sin elevación del segmento ST en aquellos centros que cuentan con dichos marcadores; tal es así que en la actualidad este tipo de IAM representa entre el 60-70% del total de infartos. Registros internacionales tan amplios como el Global Registry of Acute Coronary Events (GRACE), Get with the Guidelines (de la American Heart Association) y el National Registry of Myocardial Infarction (NRMI-4) evidenciaron que el porciento de IAMCEST fue de un 38%, 32% y 29%, respectivamente1.
Los resultados encontrados en este trabajo están en relación con que en el hospital donde se realiza la investigación no se cuenta con troponinas y en no todos los casos es posible la realización de CK-MB, lo cual influye en la disminución de los diagnósticos de IAM sin elevación del segmento ST, aspectos a resolver en nuestras instituciones para elevar la calidad de la asistencia de los pacientes con este tipo de enfermedad.
La hiperglucemia al momento del ingreso ha sido reconocida como factor de riesgo de muerte hospitalaria, tanto en diabéticos como no diabéticos en varios estudios, aun cuando no se han precisado cuales son los valores para considerarse anormales, diferentes estudios han registrado que cifras de glucosa de 140 mg/dL o más en el paciente no diabético, y mayor o igual de 180 mg/dl en diabéticos, se asocian a un riesgo relativo de muerte de 3,9 veces. The Cooperative Cardiovascular Project mostró resultados similares en 141 680 pacientes de edad avanzada con IAM, con un incremento relativo del riesgo de muerte a 30 días de 13 a 77%, y de 7 a 46% a un año28.
La mayoría de los estudios consultados coinciden con que la función renal no puede ser determinada únicamente con los valores de creatinina sérica, ya que con valores normales puede existir daño renal. Han sido múltiples los métodos propuestos para conocerla, dentro de los cuales las fórmulas de estimación del filtrado glomerular constituyen el más usado en la práctica clínica habitual, dada su relativa sencillez. En un estudio en el que se incluyeron 583 pacientes ingresados con síndrome coronario agudo y creatinina basal menor de 132 µmol/L, la mortalidad intrahospitalaria, en relación con el filtrado glomerular, se agrupó en tres categorías: menor de 60 ml/min/1,73 m2 (6,1%), de 60-80 (3,2%) y más de 80 ml/min/1,73 m2 (0,8%)1,2,29.
La reperfusión farmacológica o mecánica temprana debe practicarse lo más rápidamente posible en pacientes con IAMCEST, o ante un nuevo o la sospecha de un nuevo bloqueo completo de rama izquierda. El beneficio del tratamiento fibrinolítico está bien establecido según han demostrado varios estudios, y es más significativo en los pacientes con mayor riesgo1,2.
Al consultar varios estudios, los porcientos de trombólisis o de tratamientos de reperfusión en general son muy variables. En un trabajo donde se comparan los tratamientos intrahospitalarios del IAM en los países con economías emergentes y grandes dimensiones geográfica y demográfica (BRICS: Brasil, Rusia, India, China y Sudáfrica), se evidencia que mientras que en Brasil y la India se logran índices de reperfusión por encima del 60%, en China se alcanza un 34,9%. En el registro ruso de síndrome coronario agudo se constata que al 18,5% de los casos se le realizó angioplastia primaria y al 29,3%, tratamiento fibrinolítico22,30.
Varias investigaciones1,2,31 coinciden en que la disfunción del ventrículo izquierdo (VI) es el predictor independiente más fuerte de mortalidad después de un IAM, la cual está condicionada por la gravedad de la insuficiencia cardíaca. Si en el KK I la mortalidad observada es alrededor de un 6%, en el shock cardiogénico (KK IV) es cercano al 80%. El KK IV es la expresión clínica más grave de la insuficiencia ventricular izquierda, y se asocia a la lesión extensa del miocardio ventricular izquierdo en más del 80% de los casos de IAMCEST en los que está presente; el resto se relaciona con defectos mecánicos, como rotura del tabique interventricular o el músculo papilar, o con infarto ventricular derecho predominante.
La incidencia de PCS por arritmias ventriculares en la fase hospitalaria del IAM representa hasta un 6% en las primeras 48 horas tras la aparición de los síntomas, con más frecuencia durante la reperfusión o antes. Además de una revascularización coronaria rápida y completa, pueden ser necesarias intervenciones no farmacológicas y tratamiento farmacológico para controlar las arritmias ventriculares en esta situación32.
La evaluación de un modelo de predicción debe hacerse calculando su capacidad de discriminación y su calibración. La primera se analiza mediante la construcción de la curva ROC, que es una función de la sensibilidad y la especificidad, y el cálculo del índice c o ABC. Para una población determinada, agrupada en parejas de individuos, uno con la complicación que se va a predecir (p. ej., muerte o infarto), y otro sin ella; el índice c indica la fracción de parejas en las que el paciente con la complicación tiene una puntuación superior a la del individuo sin ella. Un índice de 0,5 indica que la capacidad de predicción de una prueba o escala en estudio no es superior que la que se obtiene al lanzar una moneda al aire, mientras que un índice de 1 indica una predicción perfecta. Un índice c se considera bueno si es entre 0,8 y 0,9; y excelente si se sitúa por encima de esta cifra33,34.
El problema más común de una escala de predicción de riesgo es que no funciona bien si no se aplica en poblaciones similares a las utilizadas en su elaboración. Algunas escalas se elaboran a partir de poblaciones de registros que provienen de un único centro (escala ICR del Instituto Cardiovascular de Rosario), otros de poblaciones menos seleccionadas, como algunos registros multicéntricos internacionales (escala GRACE), e incluso de distintos estudios multicéntricos aleatorizados (escala TIMI, a punto de partida de los estudios TIMI 9 A y B) y, finalmente, también de poblaciones altamente seleccionadas provenientes de un solo estudio clínico controlado (escalas InTIME y GUSTO-I)33,34.
La gran mayoría de ellos son retrospectivos, se obtuvieron a partir de la población incluida en ensayos clínicos aleatorizados, con una población muy seleccionada. En consecuencia, aunque la mayoría de los modelos funcionaba bien en la población objeto de estudio o en poblaciones similares, con índices c que oscilaban entre 0,73 y 0,84, los resultados fueron menos brillantes cuando los algoritmos se evaluaban en otro tipo de pacientes. Así, en un estudio comparativo publicado por Araujo Gonçalves et al.35) se analizó la capacidad de discriminación de los modelos TIMI, PURSUIT y GRACE en 467 pacientes ingresados en una unidad coronaria con el diagnóstico de síndrome coronario agudo sin elevación del segmento ST. Los valores del índice c observados fueron de 0,585; 0,630 y 0,715, respectivamente, lo que indica que sólo el GRACE, obtenido en un registro con una población menos seleccionada y no en un ensayo clínico, conservaba cierto valor.
Un estudio realizado en Colombia por Sprockel et al.36, en una cohorte de 249 pacientes con síndrome coronario agudo obtuvo un ABC de la escala GRACE de 0,62, ligeramente inferior a la obtenida en este trabajo.
El TIMI Risk Score es un modelo que se creó y validó esencialmente para pacientes con IAMCEST, incluidos en ensayos clínicos y a los que se les administró algún tipo de fibrinolítico. Los resultados de un estudio realizado en la unidad de cuidados intensivos del Hospital Miguel Enríquez en La Habana evidencian que el TIMI Risk Score presentó una buena capacidad de predicción (ABC 0,76) de muerte intrahospitalaria en pacientes con IAMCEST, a pesar que la muestra de estudio fue baja37.
La escala ICR fue creada con el propósito de predecir, con variables simples, el riesgo de shock cardiogénico y muerte intrahospitalaria en pacientes con infarto. La muestra de la cual se obtuvo esta escala es escasa si se compara con las otras que se encuentran en el estudio, además de las validaciones externas realizadas. En un estudio realizado por Cordero Sandoval et al.13, en Villa Clara, se demostró que su utilización presentó una mala capacidad predictiva para complicaciones mayores (ABC 0,45) y para mortalidad hospitalaria (ABC 0,41).
Uno de los aspectos que pudo influir en la fallida capacidad predictiva del TIMI Risk Score es que en este estudio se aplicó a pacientes con IAM con y sin elevación del segmento ST, y hay que tener presente que para la creación de esta escala se eligieron solo pacientes con IAMCEST del ensayo In TIME II, el cual los incluyó dentro de las 6 horas posteriores al inicio de los síntomas en más de 800 hospitales de todo el mundo, y se les asignó terapia con aspirina, heparina y fibrinolítico (lanoteplase o alteplase) en bolo. Los autores del TIMI Risk Score consideran como limitaciones que el puntaje fue derivado y validado entre pacientes elegibles para fibrinolíticos inscritos en ensayos clínicos, y reconocen que los pacientes que no son elegibles para este tipo de tratamiento, o que están excluidos de los ensayos clínicos, pueden tener un mayor riesgo de resultados adversos, lo que hace suponer que las observaciones cuantitativas absolutas realizadas en el presente informe pueden no aplicarse a otras poblaciones19,20.
Los modelos de predicción de enfermedades cardiovasculares son herramientas clínicas esenciales para su prevención y tratamiento, pero aún tienen muchos puntos débiles, por lo que se requieren mayores esfuerzos para mejorar los modelos de estimación de riesgo existente o crear otros nuevos que posibiliten crear estrategias individualizadas, que contribuyan a una mejoría personalizada del riesgo.
CONCLUSIONES
La mayoría de los pacientes fallecidos eran del sexo masculino y tenían una media de edad 10 años superior a los egresados vivos. En ambos grupos predominó la hipertensión arterial y existió un bajo porcentaje de trombólisis. La mayoría de los fallecidos presentaron algún grado de disfunción sistólica del ventrículo izquierdo. La escala ICR presentó una sensibilidad muy baja; GRACE y TIMI Risk Score tuvieron baja especificidad; y las escalas ICR, InTIME y GRACE presentaron pobre capacidad predictiva para mortalidad hospitalaria, mientras que esta fue fallida para el TIMI Risk Score.