INTRODUCCIÓN
El semen humano es el conjunto de espermatozoides y sustancias fluidas que se producen en el aparato genital masculino y que resultan en un líquido viscoso y blanquecino que es expulsado durante la eyaculación. Su estudio es el examen médico más importante para el varón porque podría proporcionarle resultados acerca de su estado de salud reproductiva o de enfermedad de los órganos genitales; el examen del líquido seminal es el estudio de la calidad de la muestra de esperma.1,2,3,4 Algunos autores han realizado estudios para relacionar la edad con la calidad del semen, pero han encontrado pocas tendencias relacionadas.5,6 La realización de estos estudios no se encuentra estandarizada y sus resultados son informados por los laboratorios clínicos en diversas formas, lo que complica la interpretación de un diagnóstico adecuado por el médico especialista y a su vez dificulta la realización de una evaluación externa de la calidad al referirse diferentes resultados de una misma muestra.7,8 La concentración espermática es el número total de espermatozoides en el eyaculado y es medida durante la evaluación del semen; su recuento se realiza en la cámara de Neubauer de manera convencional. La base principal del análisis consiste en la preparación del diluyente y las diluciones que deben efectuarse para la correcta preparación de la muestra.7 Aunado a esto pueden realizarse diversas determinaciones con la finalidad de realizar un análisis de la fertilidad masculina; la recogida de muestra debe guardar las mismas condiciones de calidad para todos los procedimientos.9,10,11,12
Por naturaleza la espermatobioscopía es subjetiva porque la falta de estandarización de la técnica, traducida como la necesidad de ajustar a un estándar, la hace inexacta e inestable y se encuentra acompañada de una amplia variación entre los laboratorios clínicos que la practican, lo que tiene como consecuencia mucha imprecisión en los resultados obtenidos, principalmente en la concentración espermática. Todo esto origina una pregunta: ¿Es la determinación de la concentración espermática una fase controlada de la espermatobioscopía en los laboratorios clínicos?1,2,7
En México existen laboratorios clínicos especializados en andrología, pertenecientes a hospitales públicos y privados, que realizan espermogramas o semiogramas de rutina; sin embargo, la falta de reproducibilidad entre laboratorios, aún dentro de la misma ciudad, resulta evidente. Al estandarizarse el análisis de semen humano, de acuerdo al Manual de la Organización Mundial de la Salud (OMS), se obtendrían resultados precisos y con menor margen de error que darían como resultado un mejor diagnóstico y un mejor tratamiento al paciente, lo que redunda en una correcta atención integral a la pareja. Aunado a lo anterior, el estudio especializado del líquido seminal en parejas que requieren una atención integral refuerza la necesidad de contar con personal especializado en el área, máxime cuando se utilizan procedimientos que no están establecidos como tales en todos los laboratorios clínicos y que, de contar con ellos, existiría la oportunidad de incrementar el conocimiento sobre la fisiopatología de la infertilidad, como sucede en algunos casos.2,13,14
Esta investigación tiene como objetivo evaluar la calidad de la determinación de la concentración espermática en la prueba de espermatobioscopía directa en los laboratorios clínicos de acuerdo al Manual de la OMS para el análisis y el procesamiento del semen humano.
MÉTODOS
Se realizó una investigación con riesgo mínimo, nivel II, de acuerdo con el Artículo 17 del Reglamento de la Ley General de Salud en materia de investigación en salud y de tipo observacional, descriptivo, longitudinal y prospectivo en el período comprendido de septiembre de 2017 a mayo de 2018. Se analizaron los resultados de 23 laboratorios clínicos, 21 privados y 2 institucionales, que aceptaron la invitación y firmaron el consentimiento informado y la cláusula de confidencialidad y que contaban con aviso de funcionamiento y de responsable sanitario de conformidad con la Ley General de Salud y su reglamento. Se revisaron los procedimientos escritos desde las áreas de recepción hasta el área operativa y se entregó a cada laboratorio una muestra de líquido seminal previamente valorada. Se realizaron dos determinaciones de la concentración espermática, se observaron los procedimientos de cada operador y se registraron las observaciones. Para el análisis estadístico se elaboró una tabla de distribución de frecuencias, se calcularon los por cientos y se aplicaron las pruebas de normalidad, la de Mann-Whitney para determinar la diferencia significativa entre las lecturas obtenidas, la de Kruskal-Wallis para la comparación de promedios en datos asimétricos, la de correlación de Spearman para variables cuantitativas y la de Kendal-Tau para variables en escala ordinal, así como gráficos de barras, pastel y tendencia. Se analizaron el tiempo de funcionamiento de cada laboratorio, la capacitación del personal y de instructivos y los procedimientos escritos, la calibración de instrumentos de medición y la validación de la prueba de concentración espermática y se estableció la hipótesis de que el 60% de los laboratorios clínicos no realiza la determinación de la concentración espermática bajo un indicador o estándar de calidad aceptado de acuerdo con los lineamientos de la OMS descritos en la 5a Edición del Manual de Laboratorio para el examen y el procesamiento del semen humano.15,16,17,18,19
RESULTADOS
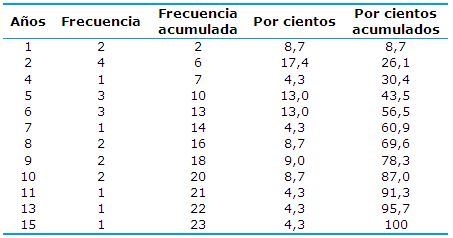
El tiempo de funcionamiento de los laboratorios clínicos va de uno a 15 años, con una mediana de seis años. El 8,7% tiene un año de funcionamiento, en tanto el 21,6% corresponde a laboratorios con igual o más de 10 años de actividad (Tabla 1).
Tabla 1 Distribución de las frecuencias para el tiempo de funcionamiento de los laboratorios clínicos
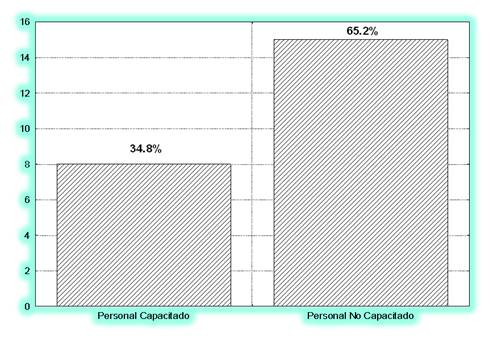
El 65,2% del personal no está capacitado para desarrollar la prueba (Figura 1).
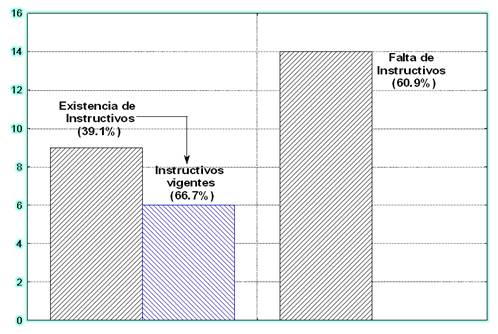
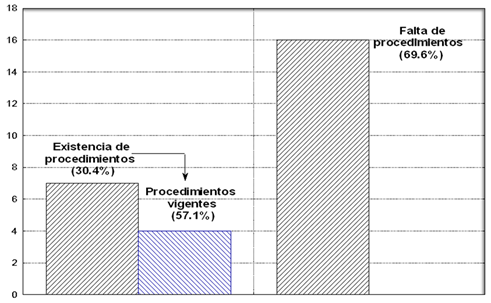
Faltan instructivos (60,9%) y procedimientos escritos (69,6%) -Figura 2 y Figura 3-.
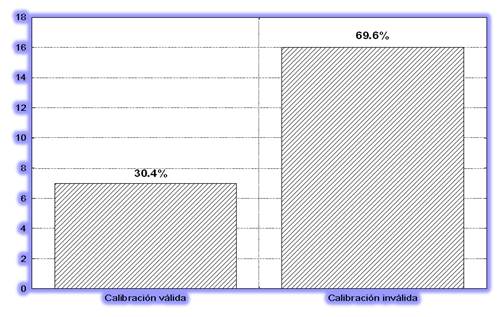
La calibración de pipetas está validada en el 30,4% (Figura 4).
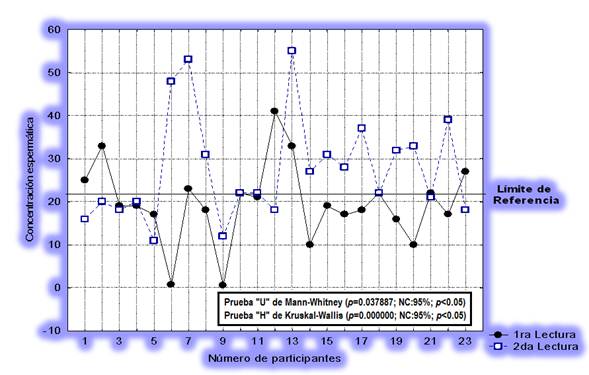
Las pruebas de Spearman (rs=0,753402; NC:95%; rs<0,05) y Kendal Tau (t=0,707696; NC:95%; t<0,05) no fueron significativas para los años de funcionamiento respecto al resultado de la prueba, es decir, los hallazgos son los mismos con uno a 15 años de funcionamiento. Las pruebas de Mann-Whitney y Kruskal-Wallis mostraron diferencias significativas respecto a las lecturas de la concentración espermática, es decir, la lectura inicial y la final no fueron aproximadas para el mismo laboratorio que realizó la determinación de la concentración espermática (Figura 5).
DISCUSIÓN
Pocos estudios han sido desarrollados para determinar la reproducibilidad y la estandarización de la determinación de la concentración espermática en los laboratorios clínicos, lo que se traduce en la necesidad de implementar métodos estandarizados, como lo establece el Manual de la OMS, para evitar la incertidumbre y un tratamiento inadecuado en el paciente o la pareja (hasta 2014 la infertilidad afectaba aproximadamente al 15% de las parejas en edad reproductiva). Los avances tecnológicos en el área de la reproducción no pueden ir separados de la estandarización de los procedimientos analíticos porque la calidad forma parte de la piedra angular que permitirá un resultado confiable. El diseño aplicado tiene como base la importancia que presenta realizar la investigación en condiciones de rutina en los laboratorios clínicos pues notificar sobre el procedimiento ocasionaría que el personal desarrollará un trabajo en condiciones óptimas, lo que regularmente no sucede en éstos, aparte de que antes de realizar una comparación interlaboratorios es conveniente identificar el nivel de especialización de forma individual. Relevante hubiera sido la aplicación del índice Kappa con la finalidad de reconocer una fuente de error en la variabilidad entre varios operadores; sin embargo, la prueba es realizada solamente en un turno y por el mismo operador. Lamentablemente no existe punto de comparación porque no existen investigaciones en el medio que reflejen la calidad del análisis.
CONCLUSIONES
En la presente investigación se identificó que la determinación de la concentración espermática no es aplicada de manera eficiente en la mayoría de los laboratorios clínicos debido a la falta de capacitación del personal operativo, lo que origina un resultado deficiente, falta de procedimientos escritos que permitan el conocimiento global y la importancia de la prueba, material adecuado y subjetividad en la interpretación. En general, la falta de un proceso que permita las adecuadas aplicación, valoración e interpretación de un procedimiento ocasionará un resultado ineficiente, principalmente en la fase analítica, lo que puede originar confusión en el tratamiento de la reproducción masculina al transformarse subjetivamente por falta de estandarización de la técnica al hacerlo inexacto e inestable. El estudio permitió identificar que más del 60% de los laboratorios carecen de un proceso adecuado para el análisis del líquido seminal. La espermatobioscopía se ha convertido en un examen más de laboratorio y no por eso su calidad debe ser sacrificada. Debe considerarse no sólo la fase pre-examen del control de calidad, sino la fase examen, en la que es indispensable el uso de materiales y equipos de medición y apoyo calibrados, así como una capacitación constante y específica del personal involucrado en su determinación.