Meu SciELO
Serviços Personalizados
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Cubana de Investigaciones Biomédicas
versão impressa ISSN 0864-0300
Rev Cubana Invest Bioméd vol.31 no.1 Ciudad de la Habana jan.-mar. 2012
ARTÍCULO ORIGINAL
Valores de referencia del electrooculograma
Reference values for electrooculography
Dr. Alberto Barrientos Castaño, Dr. Maritza Herrera Mora, Dr. Obel García Báez, Lic. Milagros Sierra Hernández, Lic. Odalys Pérez de
Centro Internacional de Retinosis Pigmentaria. Clínica "Camilo Cienfuegos".
RESUMEN
Objetivo: obtener los valores de referencia del electrooculograma según los patrones normados por el Comité de Estandarización de
Métodos: se seleccionaron al azar 27 individuos sanos entre los trabajadores del Centro Internacional de Retinosis Pigmentaria "Camilo Cienfuegos". Se les realizó el electrooculograma según los parámetros planteados por el Comité de Estandarización de
Resultados: los valores más bajos de amplitud del potencial estuvieron entre 388 y 882 µv en la fase de oscuridad. El pico de luz se obtuvo entre los 9 y los 10 min y durante esta fase el potencial alcanzó una amplitud entre 808 y 1 963 µv; esta variabilidad de las amplitudes puede estar relacionada con que la prueba se realizó sin midriasis pupilar. El valor de referencia del índice de Arden obtenido fue de
Conclusiones: se obtuvieron los valores de referencia de nuestro laboratorio para los principales indicadores de utilidad clínica del electrooculograma siguiendo metodologías estandarizadas.
Palabras clave: electrooculograma, epitelio pigmentario de la retina, valores de referencia.
ABSTRACT
Objective: obtain electrooculographic reference values based on the patterns set by the Standardization Committee of the International Society for Clinical Electrophysiology of Vision (ISCEV).
Methods: twenty-seven healthy individuals were selected at random among employees at "
Results: the lowest amplitude values of the potential ranged between 388 and 882 µv in the dark phase. The light peak was obtained between 9 and 10 minutes, and during this phase the potential reached an amplitude ranging between 808 and 1 963 µv. This amplitude variability may be related to the fact that the test was conducted without pupillary mydriasis. The reference value obtained for
Conclusions: following standardized methodologies, reference values were obtained for the main clinically useful electrooculographic indicators. These indicators will be of use in our laboratory.
Key words: electrooculogram, retinal pigment epithelium, reference values.
INTRODUCCIÓN
El electrooculograma (EOG) es una prueba electrofisiológica que mide la variación que se produce en el potencial de reposo del ojo (6 microvoltios) existente entre la córnea (positivo) y el polo posterior (negativo) con los movimientos oculares y los cambios de incidencia de la luz sobre la retina.1 El termino electrooculograma fue introducido por Marg en 1951, pero el potencial fue descubierto en 1849 por el profesor alemán DuBois-Reymond. A pesar de que ya se habían reportado alteraciones en el EOG en enfermedades degenerativas de la retina por Riggs y François, no fue hasta 1962 luego de los trabajos de Arden, que la prueba aumenta su uso en la práctica clínica diaria como un método de medición de la actividad funcional del complejo epitelio pigmentario de la retina y segmentos externos de los fotorreceptores.2
El EOG es una prueba útil en la evaluación de las enfermedades que afectan la retina (sobre todo si se usa en conjunto con el electrorretinograma), como las distrofias hereditarias de la retina y coroides, afecciones vasculares, tóxicas, inflamatorias y tumorales donde se afecta el complejo epitelio pigmentario-fotorreceptores.3 Es particularmente importante en la evaluación y diagnóstico de la enfermedad de Best o distrofia viteliforme de la mácula, donde el EOG esta marcadamente disminuido y el electrorretinograma a campo completo o global está dentro de límites normales.4-7
La utilización del EOG en la clínica al igual que otras pruebas de electrodiagnóstico visual, requiere de la obtención de los valores de referencia de los indicadores clínicos o parámetros fundamentales, a partir de los cuales se determina las alteraciones funcionales. Los métodos de obtención y medición del EOG han variado de un laboratorio a otro, por lo que en 1993, el Comité de Estandarización de
La obtención del equipamiento y la necesidad de realizar esta prueba en nuestra clínica para el estudio de las distrofias de la retina, y en particular la retinosis pigmentaria, nos motivo a trazarnos como objetivo, la obtención los valores de referencia de los principales indicadores clínicos del EOG siguiendo las metodologías estandarizadas internacionalmente por
MÉTODOS
El universo de trabajo estuvo constituido por los trabajadores de nuestro centro hospitalario, del cual se seleccionó una muestra de 27 trabajadores sanos, de ambos sexos, sin antecedentes de enfermedades oculares o sistémicas y sin defectos refractivos de más de 3 dioptrías tanto positivas como negativas. Los 27 sujetos que de forma voluntaria accedieron a realizarse este estudio, fueron informados del objetivo y método de realización de la prueba y se obtuvo su consentimiento de acuerdo con las normas de la declaración de Helsinki. A todos ellos se les realizó el examen oftalmológico para descarar patologías oculares.
El protocolo seguido para realizar el EOG se basó en la metodología planteada por el Comité de Estandarización de
Sin dilatación pupilar previa, se adaptaron los sujetos en la habitación de prueba con un nivel de iluminación entre 35 y 70 lux durante 15 minutos. Se procedió luego de la limpieza de las zonas de contacto con pasta abrasiva Every, a la colocación de los electrodos de superficie (Ag/AgCl), lo más próximo a los cantos temporal y nasal de ambos ojos alternando la polaridad de los mismos, es decir, positivo (canto temporal) con negativo (canto nasal) en OD y positivo (canto nasal) con negativo (canto temporal) en el OI. El electrodo de tierra fue colocado en la región frontal. La colocación de estos se realizó utilizando pasta conductora Elefix de
La primera fase de la prueba se realizó en adaptación a la oscuridad durante 15 min, seguido de una segunda fase en adaptación a la claridad también de 15 min de duración, con una luz de fondo de 400 cd/m2, ya que se realizó la prueba sin dilatación pupilar. Durante todo este tiempo se le orientó al paciente realizar movimientos oculares alternando la fijación de un punto luminoso rojo situado a 30º de ángulo visual en el meridiano horizontal del estimulador de cúpula (Ganzfeld).
Los filtros de corte de los amplificadores se colocaron en 0,3 Hz para el corte inferior (el equipo no cuenta con corte a 0,1 Hz) y 30 Hz para el corte superior.
La medición de las sacadas fue realizada mediante el algoritmo computadorizado de la unidad de electrofisiología visual (EREV 2000) y rectificadas manualmente por el operador. En la respuesta obtenida se midió la amplitud más baja del potencial en la fase de adaptación a la oscuridad (dark trough o pico de oscuridad), y la amplitud más alta en la fase de adaptación a la claridad (ligh peak o pico de luz); se midió a su vez el tiempo de aparición del pico de luz durante esta ultima fase, así como la diferencia entre la amplitud del pico de oscuridad y la amplitud del pico de luz (índice de Arden). Se realizó el procesamiento estadístico y se obtuvieron los valores de media, mínimo, máximo, desviación estándar y los límites, con un intervalo de confianza del 95 %.
RESULTADOS
Se obtuvieron registros satisfactorios en los 54 ojos de los 27 sujetos sanos estudiados, de los cuales 15 fueron del sexo femenino, para el 55,5 % del total de sujetos y 12 del sexo masculino, para el 44,4 %. El rango de edad oscilo entre 18 y 61 años, con un promedio de 28 años. La agudeza visual en todos los pacientes estudiados fue de 1,0 SC y el examen oftalmológico fue normal, lo que permitió descartar cualquier patología ocular.
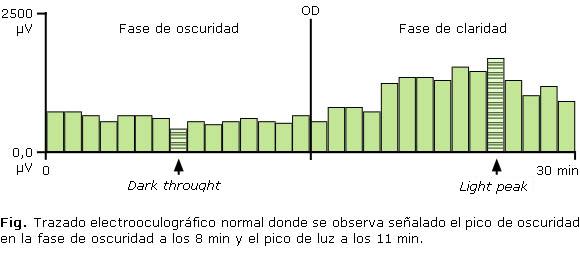
Durante la fase de 15 minutos de adaptación a la oscuridad se observó el descenso del potencial de reposo del ojo, alcanzando el punto más bajo entre los 7 y los 9 min (pico de oscuridad). Los valores de amplitud en este punto más bajo del potencial estuvieron entre 388 y 882 µv, con un promedio de 634,8 µv (Fig.).
Durante los 15 minutos de la fase de adaptación a la claridad el potencial ascendió gradualmente y el pico de luz se obtuvo entre los 8 y los 10 min de comenzar esta fase, donde se alcanzó una amplitud entre 808 y 1 963 µv con un promedio de 1 385,9 µv (tabla 1).
La diferencia entre la amplitud más baja en la fase de oscuridad y la amplitud más alta en la fase de claridad (índice de Arden), estuvo entre 1,55 y 2,87, con una media de 2,21.
Los valores de referencia según el sexo, se muestran en la tabla 2.
DISCUSIÓN
La metodología de registro del EOG estandarizado orientada por
La adaptación de los sujetos durante 15 min en el local de prueba a un nivel de iluminación constante, permitió obtener un registro estable y de menor variabilidad entre los sujetos. Nuestro registro se realizó con un corte inferior (high pass filter) de 0,3 Hz y no de 0,1 Hz, que es lo recomendado, lo cual hace más difícil la identificación de los overshoot en las sacadas. Esto se trató de minimizar con la adecuada instrucción al paciente, la vigilancia permanente de este durante la realización de la prueba, así como la colocación adecuada y manual del cursor en el pico de oscuridad y de luz que tuvieran sacadas bien realizadas al terminar la prueba.9,10
El pico de oscuridad alcanzado en nuestra prueba se observó entre los 7 y los 9 min, lo cual coincide con lo reportado en la literatura por otros autores que han observado este punto entre los 8 y 10 min de la fase de adaptación a la oscuridad.1,8 El valor promedio alcanzado de este pico y que refleja la integridad funcional del epitelio pigmentario, fue un poco mayor (634,8 µv), comparado con los resultados de otros autores, que plantean que suele ser el 30 % inferior al valor inicial del potencial (
Los valores del índice de Arden obtenido oscilaron entre
En nuestro trabajo, las mujeres mostraron valores promedio ligeramente mayores del índice de Arden, amplitud del pico de oscuridad y amplitud del pico de luz comparado con los hombres, lo cual coincide también con lo reportado, y se plantea que está dado por la influencia de factores hormonales sobre el epitelio pigmentario de la retina (tabla 2).1,11
Podemos concluir que estos valores obtenidos de los principales indicadores clínicos del EOG en nuestro departamento, siguiendo esta metodología de registro sin dilatación pupilar, no difieren a lo reportado por otros autores con similar método, y servirán de referencia para la valoración funcional del epitelio pigmentario en nuestros pacientes.
REFERENCIAS BIBLIOGRÁFICAS
1. Fishman GA. The electro-oculogram. En:
2. Kolder HE. Electro-oculography. En: Heckenlively JR, Arden GB. Principles and practice of clinical electrophysiology of vision.
3. Miyake Y. Electrooculography. En: Miyake Y. Electrodiagnosis of retinal diseases.
4. Marmorstein LY, Wu J, McLaughlin P, Yocom J, Kart MO, Neussert R, et al. The light peak of the electroretinogram is dependent on voltage-gated calcium channels and antagonized by bestrophin (Best-1). Gen Physiol. 2006 May;127(5):577-89.
5. Farrell DF. Unilateral retinitis pigmentosa and cone-rod dystrophy. Clin Ophthalmol. 2009;3:26370.
6. Sohn EH, Francis PJ, Duncan JL, Weleber RG, Saperstein DA, Farell DF, et al. Phenotypic variability due to a novel Glu292Lys variation in exon 8 of the BEST1 gene causing best macular dystrophy. Arch Ophthalmol. 2009 July;127(7):913-20.
7. Spaide RF, Noble K, Morgan A, Freund KB. Vitelliform macular dystrophy. Ophthalmology. 2006 Aug;113(8):1392-400.
8. Marmor MF, Zrenner E. Standard for clinical electro-oculography. Doc Ophthalmol. 1993;85:115-24.
9. Marmor MF. Standardization notice: EOG standard reapproved. Doc Ophthalmol. 1998;95:912.
10. Brown M, Marmor M, Vaegan, Zrenner E, Brigell M, Bach M. ISCEV Standard for clinical electro-oculography (EOG). Doc Ophthalmol. 2006;113:205-12.
11. Benítez del Castillo JM, Pérez JL, Benítez del Castillo J, Pérez E. Potencial de reposo de la retina. Electro-oculograma. En: Benítez del Castillo JM, Pérez JL, Benítez del Castillo J, Pérez E. Manual Básico de electrofisiología ocular sus aplicaciones en la clínica. Jerez de
Recibido: 24 de febrero del 2012.
Aprobado: 13 de abril del 2012.
Dr. Alberto Barrientos Castaño. Departamento de Electrofisiología de