Introducción
Durante la gestación se producen una serie de cambios profundos en la fisiología materna como consecuencia del aumento de hormonas (progesterona, estrógenos, gonadotropina coriónica), así como también, a los cambios mecánicos (aumento de tamaño del útero grávido y de las mamas, y elevación del diafragma) y al desarrollo del feto y la placenta (órganos de baja resistencia), con una mayor demanda metabólica y consecuencias hemodinámicas, lo que origina múltiples repercusiones.1,2
Como proceso natural, la maternidad debería estar libre de complicaciones y, por tanto, de muerte. La morbilidad materna cada día se presenta con mayor frecuencia y su estudio facilita la oportunidad de identificar los riesgos en las gestantes, durante el embarazo, el parto y el puerperio.3
Actualmente, en el contexto de la morbilidad materna grave, se describen factores de riesgo personales, sociales, económicos y ambientales, que pueden influir de forma categórica en el estado de salud de los individuos y en la investigación de la muerte materna.4
Se estima que un 40 % de las mujeres padecen alguna complicación durante el embarazo, el parto y puerperio y que un 15 %, de dichas mujeres esas complicaciones ponen en riesgo su vida.5
La morbilidad obstétrica y mortalidad materna se definen como la probabilidad de que una mujer que ha estado o está embarazada enferme o muera según sea el caso (con independencia del lugar o duración del embarazo), y que esto sea el resultado de cualquier causa relacionada con el embarazo o agravada por él, así como de una atención inadecuada, pero no de causas accidentales o incidentales.6
En Cuba se confirmaron 175 muertes maternas en el 2021, para una tasa total de 176,6 por 100 mil nacidos vivos. No se reportaron decesos en 81 municipios del país. Las principales causas fueron la neumonía asociada a la COVID-19, fenómenos embólicos, hemorragias obstétricas y la enfermedad cerebrovascular hemorrágica por hipertensión arterial.7
En la provincia de Holguín se viene implementando nuevos protocolos con el objetivo de proteger a sectores vulnerables de la población, que contribuyan a reducir los índices de morbilidad.8
De modo global, aproximadamente el 73 % de todas las muertes maternas ocurren debido a causas obstétricas directas y las muertes por causas obstétricas indirectas representan el 27,5 %. Las causas obstétricas directas son las propias de la enfermedad del ciclo gravídico, puerperal, y las indirectas son las complicaciones de enfermedades preexistentes al embarazo.9
La mortalidad materna relacionada con la anestesia obstétrica ha disminuido de manera drástica en los últimos 50 años. Esta mejoría en la seguridad de la anestesia obstétrica se puede atribuir a una modificación de las prácticas a lo largo del tiempo. En primer tiempo, la adopción de estrategias que tenían como objetivo evitar las complicaciones de la anestesia general, en particular el síndrome de Mendelson, ha contribuido a reducir la morbimortalidad maternal secundaria a la anestesia general. Seguidamente, la generalización de la anestesia neuroaxial, cuya seguridad es superior a aquella de la anestesia general, ha mejorado aún más la seguridad materna.10) El propósito del protocolo de tratamiento en pacientes críticas es coordinar a los servicios implicados en el manejo de estas pacientes (equipo multidisciplinario).11
Los indicadores de salud materno-infantil son considerados un reflejo del resultado de toda la situación de salud de un país. Existe actualmente la voluntad política de las naciones por considerar la mortalidad materna y del niño como una emergencia global.5
El Hospital General Universitario ¨ Vladimir Ilich Lenin¨, centro insigne no solo de la provincia Holguín sino también del país, tiene una de las natalidades más alta de Cuba; surge la inquietud de identificar causas, factores predisponentes asociados a la morbimortalidad materna en el centro, para con ello contribuir a la mejor atención de este grupo de pacientes.
Todo lo anterior motivó la realización de la presente investigación, con el objetivo de caracterizar a la paciente materna crítica quirúrgica admitida en la Unidad de Cuidados Intensivos del Hospital General Universitario Vladimir Ilich Lenin de Holguín, Cuba, en el período comprendido desde el 1 de enero hasta el 31 de diciembre de 2021.
Método
Se realizó un estudio descriptivo, longitudinal retrospectivo, en el Hospital General Universitario “Vladimir Ilich Lenin” de la provincia de Holguín, con las pacientes maternas críticas quirúrgicas que fueron admitidas en la Unidad de Cuidados Intensivos, en el período comprendido desde 1 de enero hasta el 31 de diciembre de 2021.
El universo, quedó constituida por 90 pacientes maternas críticas quirúrgicas que fueron ingresadas en la Unidad de Cuidados Intensivos (UCI), (muestra = universo).
Las variables operacionalizadas fueron: edad, estado físico según la Asociación Americana de Anestesiología (ASA), enfermedades asociadas, técnica anestésica empleada, diagnóstico al ingreso a la unidad de cuidados intensivos y mortalidad.
Para la obtención de los datos se utilizaron las historias clínicas individuales, anestésicas de los pacientes y el libro de admisión en UCI. Los datos fueron recolectados y plasmados en un modelo único de recolección. Se realizó una revisión bibliográfica y documental exhaustiva del tema acerca del marco nacional e internacional objeto de estudio, apoyado en el Centro de Información de Ciencias Médicas de Holguín, a través de las bases de datos del portal de salud de Infomed, como EBSCO, Pubmed, LILACS, Cochrane entre otras, además en libros clásicos de la especialidad.
Los datos fueron procesados estadísticamente mediante métodos estadísticos descriptivos, con ayuda de una computadora Pentium IV, utilizando el programa Microsoft Office Word y Excel 2015. Los resultados obtenidos fueron colocados en tablas de asociación de variables, aplicándoles el método porcentual para facilitar su análisis y discusión. Se compararon los resultados con lo planteado en la bibliografía nacional e internacional, lo que permitió llegar a conclusiones.
Se tuvieron presente los principios de la Ética médica recogidos en la Declaración de Helsinki. Bajo los cuatro principios éticos básicos: el respeto a las personas, la beneficencia, la no-maleficencia, y la justicia. La honestidad de no alterar los datos obtenidos y plasmados en el expediente clínico del paciente. La confiabilidad científica de usar todos los datos obtenidos con fines absolutamente científicos en bien de la sociedad.
Resultados
En la tabla 1 se relaciona la distribución de pacientes según el grupo de edad. El mayor número se ubicó en las edades comprendidas entre 20 y 29 años, con un 47,2 %.
Tabla 1 Maternas criticas quirúrgicas según grupo de edades
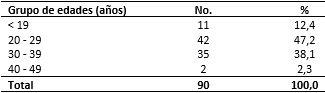
Fuente: Libros de registro de ingreso de la UCI e historia clínica general.
Al analizar la distribución de las gestantes según las principales enfermedades asociadas (Tabla 2), se encontró mayor prevalencia en la hipertensión arterial con el 25,5 %, seguido de asma bronquial (10,0 %) y otras (8,9 %).
Tabla 2 Maternas criticas quirúrgicas según las principales enfermedades asociadas
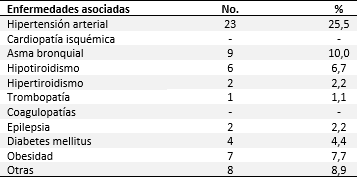
Fuente: Historia clínica individual y anestésica (n=90).
En la tabla 3 se evalúa la distribución de las pacientes según el estado físico, encontrándose el mayor número en la categorización II diseñada por la ASA con un 71,2 %.
Tabla 3 Maternas criticas quirúrgicas según estado físico
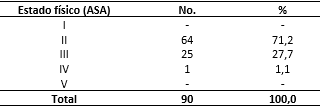
Fuente: Historia clínica individual y anestésica.
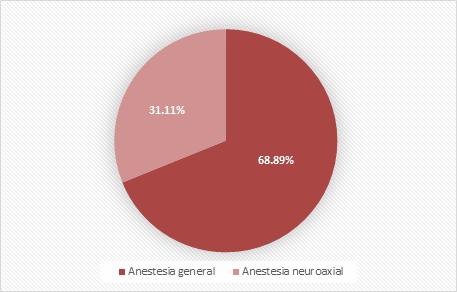
Según la técnica anestésica empleada, como aparece en el Gráfico 1, la anestesia general se utilizó en el 68,89 % de las pacientes. Solo fueron operadas con anestesia neuroaxial un 31,11 %.
Del total de la muestra un 65,56 % ingresó por causas directas, mientras que un 34,44 % lo hizo por causas indirectas.
La tabla 4 revela la distribución de las pacientes según diagnóstico al ingreso en la UCI. El mayor porcentaje con un 43,34 % del total de pacientes correspondió a la hemorragia obstétrica; en el grupo de edad de 30- 39 años (60 %), el de 20- 29 años (40,47 %) y, luego, el grupo de edad menor de 19 años, con el 9,1 %.
Tabla 4 Maternas criticas quirúrgicas según grupo de edades y diagnóstico al ingreso en la UCI
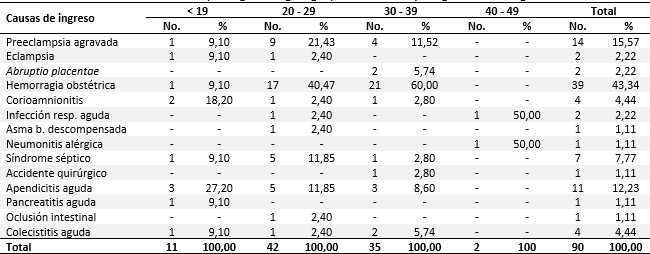
Infección resp. aguda: infección respiratoria aguda; Asma b. aguda: Asma bronquial aguda.
Fuente: Libros de registro de ingreso de la UCI e historia clínica general (N=90).
Le continuó en orden de frecuencia la preeclampsia agravada (15,57 %) y las cirugías no obstétricas, como la apendicitis aguda (12,23 %).
Al analizar la mortalidad en el año 2021, de los 90 pacientes del estudio solo falleció 1 paciente por causa indirecta: infarto agudo de miocardio (1,11 %) de mortalidad materna en las pacientes obstétricas críticas quirúrgicas.
Discusión
Consecuente con estos resultados, se registran valores muy similares a los descritos por otros investigadores, los que encuentran que la mayor incidencia de su muestra se ubica en las edades superiores a 20 años y menores de 30.12,13
Los resultados de esta investigación coinciden con los de varios autores donde prevalece la edad entre 20-29 años.15,16,17,18,19) Otros difieren de estos resultados, presentando mayor ocurrencia en las edades superiores a 35 años.
En las mayores de 35 años se reportan mayor exceso de peso adquirido en el embarazo, enfermedades hipertensivas, diabetes gestacional entre otras. También el embrazo en la adolescencia (hasta los 19 años de edad), son generalmente embarazos imprevistos y no deseados, es considerado un problema biomédico con elevado riesgos de complicaciones durante el embarazo y parto, que conlleva un incremento en las tasas de morbilidad y mortalidad materna, perinatal y neonatal, pues siguen dietas inadecuadas, utilizan tarde o con poca frecuencia el servicio de atención prenatal, incumplen con el tratamiento, tienen actitudes de pasividad, falta de respaldo, depresión, entre otras.3
A partir de estos hallazgos, se obtiene la importancia que reviste para el personal de la salud considerar estos rasgos esenciales que pudieran derivarse de algunas variables asociadas a la morbilidad materna grave y a la mortalidad materna, con especial énfasis en este grupo de edad (20-29), a fin de conocer las causas que la generan; así como, saber tratar sus posibles complicaciones y evitar la morbilidad crítica y la muerte, desde la atención primaria de salud.14-18
De igual forma se concuerda con los expertos, que el interés creciente de integrar al estudio de la mortalidad materna el análisis de la morbilidad materna extrema, que permite identificar los factores de riesgo presentes en las gestantes, desde un embarazo sin complicaciones hasta la muerte porque se presenta en un mayor número de casos y con el manejo de aquellos que evolucionaron favorablemente después de la gravedad extrema; entonces se pueden evitar nuevos casos de muerte.
Los valores de las enfermedades asociadas concuerdan con los resultados obtenidos por otros investigadores que registran cifras muy similares a lo ocurrido en esta casuística.19
El hecho que la hipertensión arterial fue la enfermedad asociada más frecuente en la investigación no es casual, diversos autores en sus trabajos coinciden con estos resultados. La hipertensión aumenta la morbimortalidad fetal, disminución del flujo sanguíneo placentario, provoca desprendimiento de placenta, puede agravarse con preeclampsia sobreañadida, con afectación a órganos dianas, incrementando el número de pacientes críticas y mayor mortalidad materna, algunas pacientes presentaban más de una enfermedad asociada. Otras enfermedades asociadas fueron: la obesidad, el asma bronquial y el hipotiroidismo.
Sobre esta base, los expertos coinciden que al mejorar estas condiciones se lograría disminuir también las complicaciones obstétricas que tanto daño hacen en la población gestante; lo que implica que los servicios de salud deben mejorar en el contenido y calidad de la atención prenatal.17
La puntuación II por la ASA, no constituye un factor de riesgo importante por ser pacientes con enfermedad sistémica leve sin limitación física; sin embargo, fue el grupo más representativo en esta investigación, seguida por las clasificadas ASA III. Informes médicos revelan que las enfermedades concomitantes complican de modo variable el curso del embarazo, determinando cierta morbilidad y en ocasiones mortalidad de las pacientes; de ahí, que los valores que establece la ASA son cruciales interpretarlos con exactitud, a través de una retroalimentación constante en la predicción de los diferentes factores de riesgo para evitar el desenlace fatal de los casos. Además, de existir inconsistencias al utilizar este sistema de clasificación; a pesar de sus limitaciones, resulta práctica de utilizar y es un elemento importante en la comunicación entre anestesiólogos.
Estudios demuestran que cuando la numeración otorgada se ubica en las categorías (III): paciente con enfermedad sistémica grave con definida limitación de su capacidad funcional, (IV): paciente con enfermedad sistémica grave e incapacitante la cual constituyen una amenaza permanente para su vida, entonces estos valores concedidos deben ser objeto de mayor atención por parte de los especialistas.18,20,21,22
La técnica anestésica más empleada fue la general, esto debido a las condiciones materno-fetales y las patologías más frecuentes por las que fueron intervenidas quirúrgicamente, tanto causas directas como indirectas: hemorragias obstétricas, preeclampsia agravada, eclampsia, apendicitis, colecistitis y sepsis puerperal. Resultados que coincide con otros autores.22
El ingreso en unidad de cuidados intensivos fue por causa directa del embarazo en la mayoría de las pacientes, con factores de riesgos de morbilidad materna, de igual resultado a Pupo Jiménez JM.17
Al analizar el diagnóstico de ingreso en Unidad de Cuidados Intensivos, los más frecuentes fueron: hemorragia obstétrica, preclampsia agravada, sepsis e intervenciones por cirugía no obstétrica de urgencia, comportándose de la misma forma que los estudios de Becerril-Rodríguez PR, et al.23,24,25,26,27
Para muchos especialistas, la hemorragia obstétrica es aún hoy día una importante causa de morbimortalidad. Se trata de un problema infraestructurado que aparece generalmente de forma impredecible a pesar de que la morbimortalidad de la hemorragia obstétrica es considerada evitable en una elevada proporción; siempre y cuando el manejo sea adecuado.
Si bien se sabe que después del parto vaginal la hemorragia es fisiológica y tras un parto por cesárea es inevitable presentar sangrado; para considerarla una hemorragia anormal se debe definir mediante una cuantificación de pérdidas sanguíneas u otras condiciones; en este caso, se definirá por la presencia de sangrado mayor a 500 ml tras un parto vaginal y mayor a 1 000 ml tras un parto por cesárea. Otro término a destacar es la hemorragia masiva obstétrica que supera los 2 500 ml de sangrado, esto tiene mayor impacto de morbimortalidad materna.28) La hemorragia del posparto inmediato es toda pérdida por sangrado uterino en las primeras 24 horas. La actuación médica incluye la identificación precoz de factores de riesgo, medidas para la estabilización hemodinámica, manejo quirúrgico y anestesiológico.29
La hemorragia obstétrica es una de las complicaciones más temidas y una de las principales causas de mortalidad materna. Según la Organización Mundial de la Salud la hemorragia obstétrica es una de las tres principales causas de morbilidad y mortalidad materna a nivel mundial. Cada año, cerca de 14 millones de mujeres sufren de sangrado posparto; de ellas 125 000 fallecen, por ello su prevención y el tratamiento es una exigencia para el cumplimiento de los Objetivos de Desarrollo del Milenio.30
El incremento de la tasa de mortalidad materna asociado a hemorragia obstétrica se debe de manera fundamental a la demora de la intervención quirúrgica, al reconocimiento tardío de la hipovolemia con una inadecuada determinación del volumen perdido y a la falla en el reemplazo del volumen sanguíneo. El contar en todos los hospitales con equipos multidisciplinarios con el mismo objetivo terapéutico, genera un árbol de toma de decisiones continuas y consensuadas que unifican el diagnóstico y el manejo de la hemorragia obstétrica.31
El tratamiento y prevención de la hemorragia sigue representando un reto para el anestesiólogo que implica también a otros servicios como Hematología, Cirugía y otras especialidades. Debemos elegir aquellas medidas individualizadas que eviten la transfusión masiva en la medida de lo posible.32
La preeclampsia complica el 5 % al 7 % de las gestaciones, y sigue siendo una causa principal de morbilidad y mortalidad materna y perinatal, coincidiendo con la literatura revisada.33
La mortalidad en la investigación fue baja y de causa indirecta coincidiendo con Gámez-Gámez.26
En el ámbito de la salud materna los intereses directos consideran necesaria una meta específica sobre la reducción de la mortalidad materna en el marco para el desarrollo después del 2015, con el objetivo último de poner fin a las muertes maternas prevenibles.34
Preservar el bienestar de todas las embarazadas, puérperas e infantes del país ha sido una prioridad mantenida durante décadas por el Estado Cubano y su Sistema Nacional de Salud mediante el Programa de Atención Materno Infantil.
Conclusiones
Al caracterizar las pacientes maternas críticas quirúrgicas ingresadas en la Unidad de Cuidados Intensivos en el Hospital General Universitario “Vladimir Ilich Lenin” de la provincia de Holguín en el año 2021 se concluye que las pacientes obstétricas con estado físico II según Sociedad Americana de Anestesiología, con diagnóstico de hemorragia obstétrica y antecedentes de hipertensión arterial son más propensas a ingresar en Unidad de Cuidados Intensivos. La mortalidad fue baja y de causa indirecta que demuestra la importancia de la atención multidisciplinaria, desde la atención primaria de salud hasta la atención secundaria.