INTRODUCCIÓN
La enfermedad mixta del tejido conectivo (EMTC) es considerada como un síndrome de superposición entre distintas enfermedades reumáticas como es el caso del lupus eritematoso sistémico (LES), la polimiositis y la esclerodermia. Fue descrito por primera vez como entidad clínica en el año 1972 por Sharp y colaboradores y hasta la actualidad todavía existe controversia entre si se trata de una enfermedad propia, una forma clínica del LES o un síndrome de superposición con Anticuerpo U1RNP positivos.1-3
Los últimos hallazgos inmunológicos consistentes en la demostración de elevados títulos de anticuerpos antinucleares positivos, anticuerpos Anti U1RNP y la negatividad de anticuerpos patognomónicos del LES con niveles séricos de complemento normales, refuerzan la hipótesis de que la EMTC es una afección totalmente independiente, con características clínicas y serológicas propias. Aunque por sí solo no son suficientes para confirmar el diagnóstico, si aportan elementos de sospecha para la enfermedad.2-4
Como enfermedad cuenta con un variado número de manifestaciones clínicas que pueden estar presente desde el comienzo de la enfermedad o ir apareciendo durante la evolución de la misma. Las complicaciones que con mayor frecuencia se presentan están relacionadas con afectación neurológica, oftalmológica, digestiva y dermatológica principalmente; aunque el orden de aparición de las mismas varía en las distintas investigaciones.5,6
Dentro de las complicaciones digestivas destacan principalmente los procesos inflamatorios viscerales, y dentro de estos ocupan un papel fundamental, no tanto por su frecuencia de aparición sino por la gravedad de los mismos, la aparición de apendicitis o pancreatitis. Ambos procesos son el resultado de la exacerbación del proceso inflamatorio, de origen autoinmune, que puede llegar a poner en peligro la vida del paciente. También se describe que puede existir asociación con procesos infecciosos que pueden exacerbar el proceso inflamatorio; incluso existe el debate si el proceso infeccioso en estos casos se comporta como causa o como consecuencia del proceso inflamatorio. 8,9
Tanto la apendicitis como la pancreatitis autoinmune son procesos que complican la evolución de la enfermedad, provocan distintos grados de discapacidad y disminución de la percepción de calidad de vida relacionada con la salud (CVRS). Su variada expresión clínica, y el solapamiento de algunas manifestaciones secundarias a la inmunodepresión, suelen causar ciertas dudas en cuanto al diagnóstico de estas complicaciones.9,10
Es por esto que teniendo en cuenta la relativa frecuencia con que se presenta las complicaciones digestivas como la apendicitis y la pancreatitis autoinmune en pacientes con EMTC, la repercusión que tienen ambas sobre la evolución de la enfermedad y la CVRS de los pacientes y la no existencia en Ecuador de reportes que aborden este tema; se decide realizar el siguiente reporte de caso clínico de una paciente femenina de 29 años de edad, con diagnóstico de EMTC y que se le diagnóstica la presencia de apendicitis y pancreatitis de aparición simultánea.
CASO CLÍNICO
Paciente femenina, 29 años de edad, con diagnóstico de EMTC de 3 años de evolución, con tratamiento a base de 10 miligramos (mg) semanales de methotrexate (MTX), 5 mg semanales de ácido fólico y 10 mg diarios de prednisona. La paciente acude a consulta de urgencia refiriendo dolor abdominal difuso de 4 días de evolución, de moderada intensidad con puntuación de 6 en la escala visual análoga (EVA), que en ocasiones se comporta a tipo cólico y que se acompaña de gran toma del estado general, cansancio, decaimiento, náuseas y debilidad muscular intensa que incluso imposibilita la deambulación. A este cuadro se adiciona dolor de moderada intensidad (EVA en 6) a nivel de las pequeñas articulaciones de ambas manos.
Al examen físico se obtiene como datos positivos la presencia de rash malar y ligero tinte ictérico de mucosa conjuntival y bucal, se constata el dolor abdominal difuso, con maniobra de blumberg positiva a nivel de fosa iliaca derecha. Presencia de 7 articulaciones interfalángicas proximales y 3 interfalángicas distales dolorosas. Los signos vitales reportan una temperatura axilar de 36,8 grados Celsius, presión arterial (PA) de 90/60 mgHg, frecuencia respiratoria (FR) de 22 respiraciones por minuto y frecuencia cardiaca (FC) de 96 latidos en un minuto.
Se indican una serie de exámenes complementarios donde destaca la presencia de una hemoglobina en 11,3 gramos por litros, aumento de los valores de lipasa y amilasa sérico, los que se encontraban presentes en 287 unidades por litro (U/L) y 315 U/L respectivamente; positividad del factor reumatoide, determinado por latex, en 32 UI/Litro, proteína C reactiva (PCR) elevada, en 48 miligramos por litro, positividad de los anticuerpos antinucleares (ANA), disminución de los valores de potasio en sangre (3,1 mEq/L) y discreto aumento de transaminasas (TGP en 68 unidades internacionales por litro (UI/L) y TGO en 85 UI/L). También se obtuvieron resultados de exámenes dentro de parámetros normales en el caso de la procalcitonina sérica, hemocultivos seriados, complemento (C3, C4 y C1q).
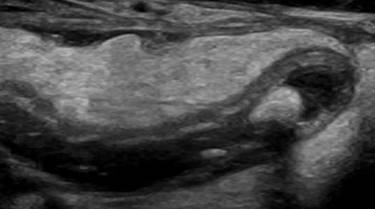
Los estudios de imágenes aportaron un aumento de volumen del páncreas en toda su expresión, presencia de un apéndice cecal inflamada con apendicolitos (Figura 1) y una radiografía de tórax, en posición anteroposterior, con discreto aumento de la trama vascular e infiltrado parahiliar bilateral de aspecto inflamatorio.
Con estos elementos se procedió a realizar inmediatamente laparoscopia exploratoria para confirmar los hallazgos y posteriormente se realizó apendicetomía por esa misma vía. La paciente fue ingresada en unidad de cuidados intensivos durante 4 días con soporte vital, cuidados posquirúrgicos, se aumentó la dosis de esteroide a 60 mg diarios y se tomaron otras medidas necesarias para lograr el restablecimiento del equilibrio de salud.
Posteriormente evolucionó 12 días en sala de hospitalización y se decidió alta hospitalaria por mejoría clínica y de los parámetros de laboratorio. En este momento la paciente se encuentra asintomática y continúa su seguimiento habitual en consulta de reumatología del Hospital Andino de Chimborazo.
DISCUSIÓN
Se describe que las enfermedades reumáticas (ER) en general tiene un comienzo alrededor de los 60 años de edad; otras afecciones como las espondiloartropatías, el LES y la fiebre reumática son descritas en pacientes de menor edad; incluso, muchas de estas afecciones tienen sus formas clínicas de afectación en edad pediátrica. En el caso de la EMTC, suele comenzar a partir de la quinta década de vida, pero por ser una enfermedad donde se presentan manifestaciones clínicas de varias ER, su comienzo puede aparecer en edades mucho más tempranas. 11,12
En este caso se trata de una paciente de 29 años de edad, diagnostica con EMTC 3 años atrás por presentar manifestaciones clínicas y resultados serológicos (ANA y anti U1RNP positivos) que permitieron realizar el diagnóstico y que llevaba tratamiento con esteroides y fármacos modificadores de la enfermedad que habían facilitado el control de la enfermedad. Se reporta que para el diagnóstico de la EMTC resulta imprescindible la presencia de manifestaciones clínicas de LES, esclerosis sistémica y polimiositis combinada con la presencia de ANA y anti U1RNP positivos.2,4
Es importante destacar que la EMTC es considerada por distintos autores como un posible estado de transición donde existe un desequilibrio del sistema inmune; sin que llegue a definirse una enfermedad definitiva, de ahí la diversidad y similitud de manifestaciones clínicas con otras ER.10,13,14
Existen estudios que describen a la adultez temprana y la adolescencia como etapas de transición en la cual juegan un papel importante distintos factores socio ambientales en la aparición de ER por alteraciones del funcionamiento del sistema inmune. Es por esto que se plantea que muchas ER pueden aparecer en estas edades.11,12
La paciente comienza su periodo de descompensación con presencia de manifestaciones propias de la enfermedad como lo son la debilidad muscular, los síntomas generales y la presencia náuseas. A estos síntomas se adiciona la presencia del dolor abdominal, el cual constituyó la manifestación de sospecha que condujo el accionar médico para llegar al diagnóstico definitivo.
La presencia del dolor, las náuseas, el aumento de los valores séricos de amilasa y de lipasa fueron los elementos fundamentales que sustentaron el diagnóstico de pancreatitis, el cual fue confirmado mediante la ecosonografía abdominal y la laparotomía realizadas posteriormente. En relación a la apendicitis, el dolor abdominal, las náuseas y la confirmación mediante estudio imagenológico de la presencia de apendicolitos fueron los elementos fundamentales que condicionaron el diagnóstico.
A pesar de ser reportadas las complicaciones digestivas como una de las que con mayor frecuencia se presentan en el curso de la EMTC, los procesos quirúrgicos, como la apendicitis, no son de los que se presentan comúnmente. Una posible explicación puede estar dada por el proceso inflamatorio resultante, y que constituye el sustrato etiopatogénico de la EMTC; sin descartar en todo momento los procesos infecciosos.15,16
A pesar de no existir fiebre, ni leucocitosis ni crecimiento en los hemocultivos ni otra manifestación sugestiva de sepsis, es importante destacar que estos pacientes presentan un estado de inmunosupresión que estimula el crecimiento y la colonización bacteriana; por otro lado, el mismo estado de inmusupresión característico de la enfermedad dificulta la acción del sistema inmunológicos que condiciona la no aparición de fiebre y demás síntomas y signos indicadores de sepsis.
La pancreatitis es descrita con mayor frecuencia de aparición, sus mecanismos etiopatogénicos pueden ser, principalmente, de etiología traumática, inflamatoria o infecciosa. En esta paciente se descarta la presencia de trauma ya que no fueron reconocidos por la paciente durante la anamnesis, por lo que las posibles etiologías inflamatorias y sistémicas son las de mayor posibilidad en este caso.
No se encuentran reportes en la literatura revisada de la presentación de ambas complicaciones de forma unísona; la combinación de estos procesos, complica de forma significativa, el cuadro clínico del paciente. En este caso se produjo una evolución favorable; pero incluso la gravedad de estos tipos cuadros puede poner en peligro la vida de los pacientes.
La elevación de la dosis de esteroide se justifica por el fin de lograr un control de manera acelerada del proceso inflamatorio; los esteroides son reportados como fármacos con gran poder antinflamatorio, lo que justifica su utilización en este caso. 15,17
Como se aprecia en este caso, las ER son enfermedades sistémicas que pueden provocar complicaciones en cualquier órgano del cuerpo humano; resulta importante identificar precozmente las manifestaciones clínicas sugestivas de complicación de la EMTC.
CONCLUSIONES
La EMTC es una afección que, aunque es descrita como más frecuente en pacientes mayores de 50 años, también puede presentarse en edades más tempranas. La afectación sistémica puede incluir cualquier órgano y la gravedad de las mismas es variada, pasando desde complicaciones con poca repercusión hasta estados quirúrgicos que pueden poner en peligro la vida del paciente.