Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina Militar
versión On-line ISSN 1561-3046
Rev Cub Med Mil v.35 n.4 Ciudad de la Habana oct.-dic. 2006
Instituto Superior de Medicina Militar Dr. Luis Díaz Soto
Prevalencia del hígado graso no alcohólico en muestras de biopsias hepáticas
Dra. Marlene Pérez Lorenzo,1 Tte. Niuvisvey Duarte Castillo,2 Tte. Cor. Teresita Montero González,3 My. Silvia Franco Estrada,1 My. Rebeca Winograd Lay4 y Dr. Raúl A. Brizuela Quintanilla5Resumen
Se realizó un estudio retrospectivo observacional de las biopsias hepáticas realizadas en el Instituto Superior de Medicina Militar Dr. Luis Días Soto en un periodo de 3 años, y se descartó mediante un estudio minucioso de las historias clínicas la presencia de causas de daño hepático graso secundario (vírales, tóxicas, quirúrgicas y por alteraciones congénitas del metabolismo). Se encontró que el 36 % de las biopsias correspondía con el diagnóstico de hígado graso no alcohólico. En todas sus formas histológicas se observó que el 52 % de los sujetos mayores de 45 años mostraron las formas evolutivas histológicas más severas (tipo III, IV). Se evidenció que existe estrecha relación entre el hígado graso no alcohólico con los estados que conforman el denominado síndrome de resistencia a la insulina (obesidad, hiperlipidemia, diabetes e hipertensión) y que la enfermedad tiene una evolución silente .Se concluye que el hígado graso no alcohólico resulta una entidad prevalente en este medio, y como se espera un crecimiento proporcional de los hábitos que condicionan su génesis, resulta necesario tener en cuenta dicho diagnóstico y la realización de la biopsia hepática en aquellos casos de riesgo, con vistas a tomar una conducta terapéutica que se dirija al control de los factores que lo condicionan.
Palabras clave: Hígado graso no alcohólico, esteatohepatitis, enfermedad por depósito de grasa.
El hígado graso no alcohólico (HGNA) constituye un importante problema de salud. Estadísticas del Instituto Nacional de Salud (NIH) lo sitúan como la tercera causa de enfermedad hepática a escala mundial y la primera causa de daño hepático en los Estados Unidos.1-4
Las alteraciones morfológicas que conforman su diagnóstico muestran un amplio espectro de modalidades histológicas que van desde la esteatosis simple hasta la cirrosis hepática y el carcinoma hepatocelular.5,6
La historia natural de la enfermedad varía de acuerdo con el tipo histológico,2 de modo que pacientes con esteatosis simple muestran una evolución estacionaria por espacio de 10-15 años; en contraste, el 23 % de los pacientes con estadíos más avanzados ( esteatohepatitis) progresan en similar periodo a la cirrosis hepática y al carcinoma hepatocelular.
La real prevalencia de la enfermedad permanece aún desconocida, lo cual se relaciona fundamentalmente con su naturaleza silente. La mayoría de los datos relacionados con el diagnóstico de la enfermedad provienen de estudios post-morten7-9 o realizados en la población general mediante procederes diagnósticos no invasivos como el ultrasonido abdominal10-13 el cual informa acerca de la real magnitud del daño histológico per se. En una menor proporción de los casos el diagnóstico se realiza a través de la biopsia hepática,4,14-16 proceder no practicado de forma sistemática tal vez, entre otros factores, por el desconocimiento de la severidad y su evolución, principalmente en sujetos con determinados factores de riesgo.
Atendiendo a lo antes expuesto, este estudio se propuso como objetivo fundamental demostrar la prevalencia del hígado graso no alcohólico en muestras de biopsias hepáticas en esta serie, así como el espectro de alteraciones morfológicas que ella expresa y los factores de riesgo relacionados con esta.
Métodos
Se realizó un estudio retrospectivo observacional de las biopsias hepáticas realizadas en el Instituto Superior de Medicina Militar (ISMM) Dr. Luis Díaz Soto en un periodo de 3 años (2000-2003)
Se descartó mediante un estudio minucioso de las historias clínicas la presencia de causas de daño hepático graso secundario (virales, tóxicas, quirúrgicas y por alteraciones congénitas del metabolismo)
Fueron seleccionadas aquellas que se correspondían con el diagnóstico de HGNA, las que se agruparon según la clasificación de Matteoni en 4 tipos:
Tipo I: esteatosis simple.
Tipo II: esteatosis más inflamación
Tipo III: esteatosis más balonamiento celular.
Tipo IV: esteatosis más fibrosis y/o cuerpos de Mallory.
Se revisaron los factores de riesgo relacionados con dicha entidad:
- Diabetes mellitus tipo II.
- Obesidad: diagnosticada por el Índice de masa corporal > 30 kg/m² (IMC= peso en kg/talla en m²).
- Dislipemias: basado en las cifras de colesterol y triglicéridos > 5,5 y 1,37 mmol/lL, respectivamente.
Se analizaron los resultados con la aplicación del método porcentual, los que se recogieron en tablas.
Resultados
En la revisión detallada de las biopsias hepática realizadas en los últimos 3 años se encontró que el 36 % del total de las muestras de biopsias revisadas presentaban cambios histológicos compatibles con hígado graso de origen primario, 10 de los cuales correspondían al sexo masculino y 7 al femenino. El 76 % de los sujetos resultaron mayores de 45 años e edad (tabla1). Al correlacionar la edad con el grado de lesión, se observó que el 18 % de los menores de 45 años presentaban cambios histológicos compatibles con el tipo III y IV de lesión; en cambio, un porcentaje superior (50 %) de los mayores de 45 años de edad mostró similares hallazgos( tabla 2).
Tabla 1 . Características demográficas
| Sexo | Militares | % | Civiles | % | Total | % |
| Masculino | 6 | 60 | 4 | 40 | 10 | 59 |
| Femenino | 4 | 57 | 3 | 43 | 7 | 41 |
| Edad | ||||||
| < 45 | 2 | 50 | 2 | 50 | 4 | 24 |
| > 45 | 8 | 62 | 5 | 38 | 13 | 76 |
Tabla 2. Correlación entre la edad y el grado de lesión
|
| Edad < 45 | % | Edad > 45 | % |
| Tipo I | 1 | 6 | 3 | 18 |
| Tipo II | - | - | 1 | 6 |
| Tipo III | 1 | 6 | 1 | 6 |
| Tipo IV | 2 | 12 | 8 | 46 |
| Total | 4 | 24 | 13 | 76 |
La relación de los factores que condicionaron la presencia de los cambios histológicos demostró que el 100 % de los sujetos resultaron obesos, el 35 % diabéticos y el 17 % presentaron alteraciones del metabolismo lipídico (tabla 3). El 64 % de los sujetos presentaron los 3 desórdenes antes mencionados, los que se correspondían con los del tipo IV de lesión histológica.
Tabla 3. Correlación entre factores de riesgo y grado de lesión
|
| Diabetes tipo II | % | Obesos | % | Dislipemias | % | Total | % |
| Tipo I | 1 | 25 | 3 | 74 | 1 | 25 | 4 | 24 |
| Tipo II | - | - | 1 | 100 | - |
| 1 | 6 |
| Tipo III | - | - | 1 | 100 | - |
| 1 | 6 |
| Tipo IV | 5 | 45 | 11 | 100 | 3 | 27 | 11 | 64 |
| Total | 6 | 35 | 17 | 100 | 4 | 24 | 17 | 100 |
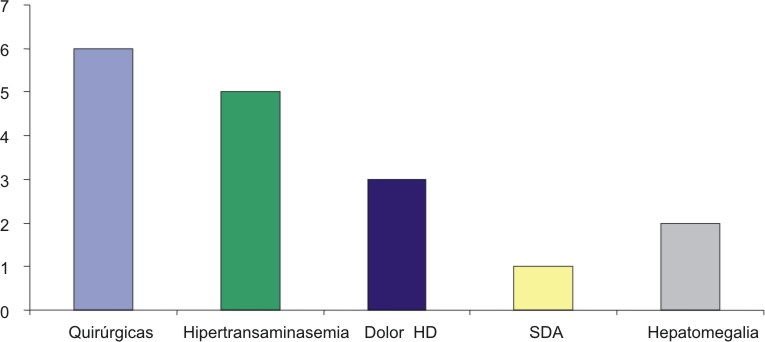
Entre los motivos que condujeron a la realización del proceder histológico se encontró que el 35,2 % resultó un hallazgo fortuito durante un proceder quirúrgico de tipo electivo, seguido de la presencia de hipertransaminasemia en el 29,4 % que resultó solo en 3 casos el dolor en hipocondrio derecho (HD) el signo de alarma, seguido de hepatomegalia en 2 pacientes y en 1 caso hubo como antecedente sangramiento digestivo alto (SDA) (fig.1).
Discusión
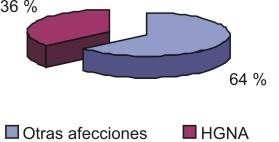
El primer elemento que llamó la atención para este estudio resultó la elevada proporción de biopsias hepáticas que mostraron alteraciones compatibles con HGNA, lo que se corresponde con el 36 % del total (fig. 2). Si se tiene en cuenta que el HGNA se considera la primera causa de enfermedad hepática en los Estado Unidos así como la tercera causa de daño hepático a escala mundial, puede explicarse la prevalencia de este hallazgo en la muestra estudiada.1-4
Fig. 2. Prevalencia de hígado graso no alcohólico en muestras de biopsias hepáticas.
Otro aspecto a destacar es el pleomorfismo de alteraciones anatomomorfológicas observadas, las cuales muestran desde cambios compatibles con HGNA tipo1 (esteatosis simple) hasta la presencia de expresiones de daño hepático más severo tipo III y IV (correspondiente con esteatohepatitis y cirrosis hepática según la clasificación propuesta por Matteoni y otros.2
Al correlacionar los hallazgos histológicos con la edad de los individuos, se observó que el 76 % de estos, eran > 45 años (tabla 1). En este sentido cabe señalar que el 52 % de los sujetos que se encontraban en este grupo de edad mostraron las formas evolutivas histológicas más severas (tipo III, IV), en tanto el 24 % pertenece al tipo I, II de daño histológico, resultados que parecen corresponder con otras series revisadas12,17,18 (tabla 2). De hecho la edad (> 45 años) se ha identificado como un factor predictivo de fibrosis, lo cual probablemente refleja el tiempo de la esteatosis y por tanto, la susceptibilidad a un 2do impacto responsable de los cambios histológicos irreversibles involucrados en la patogenia de la enfermedad.19-21
El análisis de las características demográficas de la población estudiada mostró rasgos similares a los obtenidos en otros estudios.14,22 Se evidenció que existe estrecha relación entre el HGNA con los estados que conforman el denominado síndrome de resistencia a la insulina (SIR) o síndrome X (obesidad, hiperlipidemia, diabetes e hipertensión) 2,22,23. La obesidad resultó el estado que con mayor proporción estuvo presente en las diversas expresiones histológicas de la enfermedad hepática, seguido de la diabetes (45 %) y la dislipemia (27 %) (abla 3). La prevalencia media de la obesidad según reporte de pacientes con HGNA resulta del 71 % (rango entre 60-100 %).24,25 El cúmulo de grasa en el hepatocito conduce a la peroxidación lipídica y con ello a la liberación de especies reactivas de oxígeno, lo cual estimula la fibrogénesis.26 Se ha demostrado que el riesgo de esteatosis hepática se incrementa exponencialmente con la presencia de cada uno de los 4 componentes del síndrome de insulinoresistencia.27 De hecho, los sujetos en que se encontraron más de un factor considerado primario (SIR), resultaron aquellos que presentaron un mayor estadio de daño histológico.
El hecho que condujo a la práctica del estudio histológico resultó ser, en primer lugar, el hallazgo fortuito de alteraciones macroscópicas durante una cirugía electiva en el 35 %, esto apoya el criterio acerca del comportamiento silente de la enfermedad. Otro elemento resultó el estudio de una hipertransaminasemia en el 29 % de los casos. Se ha reconocido esta alteración como un hallazgo común en sujetos con enfermedad por depósitos de grasa.28-30
La revisión de los datos reportados en el presente estudio permite concluir que la prevalencia de HGNA se mostró de forma similar a los reportes revisados, que existen factores que se encuentran involucrados en su progresión como la edad, y estados relacionados con el SIR y que la entidad tuvo una evoñlución asintomática.
Atendiendo a lo antes referido del comportamiento de la enfermedad por depósito de grasa en esta revisión y de su forma de expresión más severa, la esteatohepatitis, se espera según reportes que exista un incremento proporcional al de aquellos estados comórbidos que condicionan su patogenia. Por ello, debe reconsiderarse la importancia de este diagnóstico y por tanto, dirigir el estudio histológico principalmente en aquellos grupos que presentan factores considerados de riesgo de progresión de la enfermedad (sujetos mayores de 45 años con un índice ASAT/ALAT >1 y presencia de 2 o más factores que conforman el SIR), con vistas a estudiar el grado de actividad histológica, lo que permitirá la toma de una conducta oportuna dirigida a frenar los desórdenes que condicionan su progresión.
Agradecimientos
Agradecemos la colaboración de Jaylin Carmenate Pérez, residente de tercer año de Medicina, en la realización de este artículo.
Summary
Prevalence of non-alcoholic fatty liver in samples of hepatic biopsies
An observational and retrospective study of the hepatic biopsies performed in Luis Díaz Soto Higher Institute of Military Medicine during a period of 3 years was conducted, and the presence of secondary fatty hepatic damage (viral, toxic, surgical, and due to congenital disorders of the metabolism) was discarded by means of a detailed study of the medical histories. We found that 36 % of the biopsies corresponded to the diagnosis of non-alcoholic fatty liver. In all its histological forms, it was observed that 52 % of the subjects over 45 years old showed the most severe evolutional types (type III, IV). It was proved that there is a close relationship between the non-alcoholic fatty liver and the states composing the so-called resistance syndrome to insulin (obesity, hyperlipidemia, diabetes and hypertension), and that this disease has a silent evolution. It is concluded that non-alcoholic fatty liver is a prevalent entity in this environment, and as a proportional increase of the habits conditioning its genesis is expected, it is necessary to take into account this diagnosis, and to perform hepatic biopsies in those risk cases in order to follow a therapeutical conduct aimed at controlling the factors making it possible.
Key words: Non-alcoholic fatty liver, steatohepatitis, disease due to fat deposit.
Referencias bibliográficas
1. Lee RG. Non-Alcoholic steatohepatitis: A study of 49 patients. Hum. 1989;20:594-8.
2. Matteoni CA, Younosi ZM, Gramlich T, Bopari N, Liu YC, McCullough AJ. Nonalcoholic faty Liver Disease: A spectrum of clinical and pathological severity. Gastroenterology. 1999;116:1413-9.
3. Marchesini G, Brizi M, Morselli-Labate AM, Bianchi G, Bugianesi E, McCullough AJ, et al. Association of nonalcoholic fatty liver disease with insulin resistance. Am J Med. 1999;107:450-5.
4. El-Hassan AY, Ibrahim EM, Al-Muhim FA, Nabhan AA, Chammas MY. Fatty infiltration of the liver: Analysis of prevalence, radiological and clinical features and influence on patient management. Br J Radiol. 1992;65:774-8.
5. Younossi ZM, Grimlich T, Liu YC. Non-alcholic fatty liver disease: Assessment of variability in pathologic interpretations. Mod Pathol. 1998;11:560-5.
6. Lee RG. Non alcoholic steatohepatitis: Tightening the morphological screws on hepatic rambler. Hepatology. 1995;21:1742-7.
7. Hilden M, Christoffersen P, Juhle E, Dalgaard JB. liver histology in a "normal" population-examinations of 503 consecutive fatal traffic casualties. Scand J Gastroenterol. 1977;12:593-7.
8. Ground KEU. Liver pathol in aircrew. Aviat Spac Environ Med. 1982;53:14-8.
9. Wanless IR, Lentz JS. Fatty liver hepatitis (steatohepatitis) and obesity: An autopsy study with analysis of risk factors. Hepatology. 1990;12:1106-10.
10. Nonomura A, Mizukami Y, Unoura M, Kobayashi K, Takeda Y, Takeda R. Clinicopathologic study of alcohol-like liver disease in non-alcoholics; non-alcoholic steatohepatitis and fibrosis. Gastroenterol Jpn. 1992;27:521-8.
11. Lonardo A, Bellino M, Tartoni P, Tondelli E. The Bright Liver Syndrome: Prevalence and determinants of a bright liver echo pattern. Ital J Gastroenterol Hepatol 1997;29:354-6.
12. Balletani S, Saccoccio G, Masutti F, Croce LS, Brandi G, Sasso F, et al. Prevalence of and risk factors for hepatic steatosis in northern Italy. Ann Inter Med. 2000;132:112-7.
13. Clark JM, Brancati FL , Diehl AM. Non-alcoholic fatty liver disease. Gastroenterology. 2002;122:1649-57.
14. Nomura H, Kashiwagi S, Hayashi J, Kajiyama W, Tani S, Goto M. Prevalence of fatty liver disease in general population of Okinawa, Japan. Jpn J Med. 1988;27:142-9.
15. Prost A, Prost T, Judmaier G, Vogel W. Prognosis in nonalcoholic steatohepatitis (Letter). Gastroentelogy. 1995;108:1607.
16. Hulcranstz R, Glaumann H, Lindberg G, Nilsen LH. Liver investigation in 149 asymptomatic patients with moderately elevated activities of serum aminotranferases. Scand J Gastroenterol. 1986;21:109-13.
17. Angulo P, Keach JC, Batts KP. Independent predictors of liver fibrosis in patients with non-alcoholic steatohepatitis. Hepatology. 1999;30:1352-62.
18. Dixon JB, Bhathal PS, O'Brien PE. Non-alcoholic fatty liver disease: predictors of nonalcoholic steatohepatitis and liver fibrosis in the severely obese. Gastroenterology. 2001;118:1117-23.
19. Li Z, Yang S, Lin H, Huang J, Watkins PA, Moser AB , et al. Probiotics and antibodies to TNF inhibit inflammatory activity and improve nonalcoholic fatty liver disease. Hepatology. 2003;37:343-50.
20. Kim JK, KIM YJ, Fillmore JJ, Chen Y, Moore I, Lee J, et al. Prevention of fat-induced insuline resistance by salicylate. J Clin Invest. 2001;108:437-46.
21. Hirosumi J, Tuncman G, Chang L, Gorgun C, Uysal KT, Maeda K, et al. A central role for JNK in obesity and insulin resistance. Nature. 2002;420:333-6.
22. Adler M, Schaffner F. Fatty liver hepatitis and cirrhosis in obese patients. Am J Med. 1979;67:811-6.
23. Knobler H, Shattner A, Zhornicki T, Malnick SD, Keter D, Sokolovskaya N, et al. Fatty liver –an additional and treatable feature of the insulin resistance syndrome. Q J Med. 1999;92:73-9.
24. Andersen T, Gluud C. Liver morphology in morbid obesity: A literature study. Int J Obes. 1984;8:97-106.
25. Nomura F, Ohnishi K, Satomura Y, Ohtsaki T, Fukunaga K, Honda M, et al. Liver function in moderate obesity-study in 534 moderately obese subjects among 4613 male company employees. Int Obes. 1986;10:349-54.
26. Parola M, Oinzani M, Casini A, Albato E, Poli G, Gentilini A, et al. Stimulation of lipid peroxidation or 4-hydroxynonenal treatment increases procollagen a 1(1) gene expression in human liver fat-storing cells. Biochem Biophys Res Comm. 1993;194:1044-50.
27. Marceau P, Biron S, Hould FS, Marceau S, Simard S, Thung SN, et al. Liver pathology and the metabolic sindrome X in severe obesity. JCEM. 1999;84:1513-7.
28. García-Monzon C, Martin-Pérez E, Iacono OL, Fernández-Bermejo M, Majano PL, Apolinario A, et al. Characterization of pathogenic and prognostic factors of nonalcoholic steatohepatitis associated with obesity. Hepatol. 2000;33:716-24.
29. Mathieson UL, Franzen LE, Fryden A, Foberg U, Bodemar G. The clinical significance of slightly too moderately elevated transaminase values in asymptomatic patients. Scan J Gastroenterol. 1999;34:85-91.
30. Hay JE, Czaja AJ, Rakela J, Ludwing J. The nature of unexplained chronic aminotransferase elevations of mild to moderate degree in asymptomatic patiens. Hepatology. 1989;9:193-7.
Recibido: 22 de mayo de 2006. Aprobado: 26 de junio de 2006.
Dra. Marlene Pérez Lorenzo. Instituto Superior de Medicina Militar Dr. Luis Díaz Soto. Avenida Monumental, Habana del Este, CP 11 700, Ciudad de La Habana , Cuba.
1Especialista de II Grado en Gastroenterología.
2Residente de Medicina General Integral.
3Doctora en Ciencias.
4Especialista de II Grado en Gastroenterología. Instructora.
5 Doctor en Ciencias. Profesor Titular.