Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Cirugía
versión impresa ISSN 0034-7493
Rev Cubana Cir vol.50 no.4 Ciudad de la Habana oct.-dic. 2011
PRESENTACIÓN DE CASO
Adenoma corticosuprarrenal no funcionante
Non-functional corticosuprarenal adenoma
Evelio Salvador Reyes Balseiro,I Bárbaro Agustín Armas Pérez,II Daniel Díaz Pol,III Eneysi Basulto MarreroIV
IEspecialista de I Grado en Medicina General Integral (MGI) y Cirugía General. Instructor. Hospital Clinicoquirúrgico Docente "Amalia Simoni". Camagüey, Cuba.
IIEspecialista de II Grado en Cirugía General. Profesor Consultante. Hospital Clinicoquirúrgico Docente "Amalia Simoni". Camagüey, Cuba.
IIIEspecialista de I Grado en Cirugía General. Instructor. Hospital Clinicoquirúrgico Docente "Amalia Simoni". Camagüey, Cuba.
IVEspecialista de I Grado en MGI y en Endocrinología. Instructora. Hospital Clinicoquirúrgico Docente "Amalia Simoni". Camagüey, Cuba.
RESUMEN
Alrededor del 50 % de las tumoraciones corticosuprerrenales son benignas y funcionales, muchas son sólidas con signos y síntomas de exceso de glucocorticoides (Cushing) o mineralocorticoides (Conn). El otro 50 % de neoplasias sólidas corresponde a carcinomas adrenocorticales primarios, la mitad funcionales. Dentro de las tumoraciones sólidas benignas la más frecuente es el adenoma. Se presenta un paciente de 36 años de edad, de piel blanca, sexo masculino, con buena salud anterior, que ingresó por astenia desde hace 6 meses y dolor abdominal en el flanco derecho, de ligera intensidad, irradiado a la espalda, además de la pérdida de peso. Al examen físico se constata tumoración en flanco derecho. Se diagnostica tumoración suprarrenal voluminosa por ultrasonografía, tomografía axial computarizada y elevación del cortisol en sangre. Se extirpa el tumor por una incisión combinada anterior y lateral en posición semidecúbito, que brindó un buen campo, y se obtuvieron excelentes resultados. El diagnóstico anatomopatológico fue adenoma corticosuprarrenal, que se analizan y comparan con otros reportes.
Palabras clave: tumor suprarrenal, diagnóstico de tumor suprarrenal, vías de abordaje.
ABSTRACT
About the 50 % of the cortical-suprarenal tumor are benign and functional, much of them are solid with signs and symptoms of glucocorticoids (Cushing) or mineralocorticoid (Conn). The remainder 50 % of solid neoplasm corresponds to primary adrenocortical carcinomas whose half is functional. Within the benign solid tumors the more frequent is the adenoma. This is the case of a white male patient aged 36 with a prior good health admitted due to asthenia from 6 months ago and slightly intensive abdominal pain the right flank irradiating to back as well as weight loss. In physical examination it was verified a right flank tumor. A bulky suprarenal tumor was diagnosed by ultrasonography, computerized axial tomography and a rise of blood cortisol. Tumor is removed b y anterior and lateral combined incision in semi-decubitus position allowed a good field with satisfactory results. Anatomical-pathological diagnosis was a corticosuprarenal adenoma which was analyzed and compared with other reports.
Key words: suprarenal tumor, suprarenal tumor diagnosis, approach routes.
INTRODUCCIÓN
Bartholomaeus, anatomista romano describió en 1552 la primera tumoración suprarrenal.¹ Cerca del 50 % de todas las neoplasias corticosuprerrenales son benignas y funcionales, muchas son sólidas, y se presentan con un exceso de glucocorticoides (Cushing) o mineralocorticoides (Conn); el otro 50 % se corresponde con carcinoma adrenocortical primario. La mitad de los carcinomas de esta glándula son funcionantes. Las enfermedades suprarrenales son: la insuficiencia corticosuprarrenal primaria o crónica (Addison), la insuficiencia suprarrenal secundaria, la virilización suprarrenal o síndrome adrenogenital, el síndrome de Cushing, el síndrome de Conn o aldosteronismo primario, el aldosteronismo secundario, el feocromocitoma y los tumores suprarrenales no funcionantes (adenoma 50 %, carcinoma 30 %, quistes, lipomas, mielolipomas etcétera).2-4
Se necesitan pruebas bioquímicas y estudios de localización para confirmar, ante un enfermo con aumento de volumen de la glándula, el diagnóstico que se ha sospechado por la clínica y por imágenes. El cuadro clínico ayuda al diagnóstico, que debe ser complementado por diversos estudios, entre ellos:
- Dosificar cortisol en plasma, orina y saliva.
- Prueba de supresión con dexametasona.
- Prueba de estimulación con la hormona de la hipófisis anterior corticotropina (ACTH).
- Ritmo circadiano del cortisol.
- Dosificar 17 hidroxicorticoesteroides y 17 cetoesteroides en plasma y orina.
- Niveles de aldosterona.
- Niveles de catecolamina en sangre y orina.
- ACTH en plasma.
- Prueba de la metopirina.
- Monograma.
- Ecografía abdominal.
- Tomografía axial computarizada (TAC) abdominal con sus variantes.
- Resonancia magnética nuclear (RMN).
- Urograma excretor.
- Angiografías (arteriografía y venografía).
- Citología aspirativa con aguja fina (CAAF).
- Centelleograma con sustancias radioactivas. Algunas dosificaciones tienen más valor en orina que en plasma.1,2,5
Los tumores menores de 2 cm no suelen ser funcionantes, ni dan síntomas, y la tendencia es a adoptar una conducta expectante, pero los mayores de 4 cm, y sobre todo si son sólidos, deben despertar la sospecha de malignidad, más aún cuando secreten andrógenos o estrógenos y cuando traspasan la línea media, y deben ser operados.1,2,4
Los incidentalomas, que aparecen de forma casual en estudios por imágenes abdominales, requieren de análisis detallado para comprobar su función. Se considera que aparecen entre el 0,6 al 1,3, y algunos dan cifras superiores en estudios como ultrasonografía y TAC, la mayoría son benignos y su tamaño no suele sobrepasar los 6 cm.4,6,7 El tratamiento es quirúrgico, y depende de si son o no funcionantes y/o malignos, del tamaño de la tumoración, del grado de invasión y de la presencia de metástasis. Se utiliza en esta cirugía tratamiento profiláctico con esteroides, heparina y antimicrobianos. El acceso quirúrgico se realiza por vía anterior (incisiones transversas, longitudinales u oblicuas), por la vía posterior (extraperitoneal resecando la duodécima costilla y en ocasiones la oncena con incisiones oblicuas), y por la toracoabdominal (por lumbotomía), donde no es necesario entrar siempre a las cavidades. Todas ellas tienen indicaciones y ventajas, teniendo en cuenta el diagnóstico, el tamaño del tumor, si hay metástasis, etcétera.2-4
PRESENTACIÓN DEL CASO
- Motivo de ingreso (MI): dolor abdominal y cansancio.
- Historia de la enfermedad actual (HEA): recluso, de 36 años de edad, de piel blanca, sexo masculino, con antecedentes de buena salud, que asiste a consulta y refiere desde hace 6 meses astenia, dolor abdominal en flanco derecho, de ligera intensidad, irradiado a la espalda y pérdida de peso, el resto del interrogatorio es negativo. Se examina y se decide su ingreso el 9 de septiembre de 2008.
- Examen físico: positivo. A la palpación, en el abdomen aparece tumoración de ± 6 cm, entre el flanco e hipocondrio derecho, de superficie lisa, bordes regulares, no dolorosa; el resto es normal.
- Exámenes de laboratorio:
- Hb: 11,2 g/L.
- Cortisol: 1 250 nmol/L.
- Resto de exámenes de laboratorio: normales.
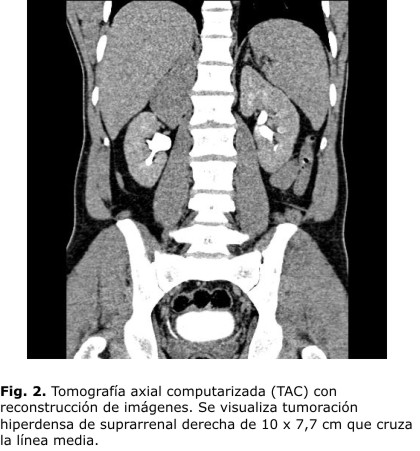
- Exámenes imagenológicos:
- Tratamiento preoperatorio: se usó cefazolina profiláctica 1 g en inducción, en el acto quirúrgico, y se mantuvo por 24 h, además se administró hidrocortisona 100 mg EV cada 8 h, que se continuó durante 4 d, y se fue disminuyendo su dosis hasta la suspensión definitiva.
- Tratamiento operatorio: paciente en semidecúbito lateral derecho, incisión combinada anterior oblicua de Kocher ampliada lateralmente. Se realiza maniobra de Kocher, se desciende el ángulo hepático del colon, y se rechaza el hígado hacia arriba luego de seccionar los ligamentos falciforme, coronario y triangular derecho. Se encontró tumoración suprarrenal voluminosa y bilobulada, que cruza la línea media e íntimamente relacionada a la vena cava en su pared posterior. Se ligan y seccionan los vasos arteriales y venosos, finalmente se logra separar la tumoración que comprime la cava, y se realiza su exéresis total (Fig. 3), sin accidentes transoperatorios. Se deja drenaje extraperitoneal.
La evolución posoperatoria fue satisfactoria, no hubo complicaciones endocrino/metabólicas, ni quirúrgicas, se le retiró el drenaje al tercer día, y se egresó al séptimo. Anatomía patológica reportó: B-08-333, adenoma corticosuprarrenal.
DISCUSIÓN
Cuando el tumor es de una glándula, la extirpación unilateral es el tratamiento de elección. La vía retroperitoneal posterior, utilizando una incisión en palo de hockey, permite buena exposición del lecho suprarrenal después de extirpar la duodécima costilla en los tumores de menos de 6 cm, pero para los mayores se prefiere la vía anterior.
La vía posterior conlleva ventajas, como son, la menor frecuencia de infecciones de la herida, dehiscencia e ileo posoperatorio. En los pacientes que sufren de adenoma de ambas glándulas, se recomiendan las incisiones bilaterales y el trabajo simultáneo de 2 equipos quirúrgicos.4,6-8 En este caso se utilizó, por vez primera, la incisión anterior y lateral tipo Kocher, ampliada al flanco, y que resultó muy útil, aunque, por supuesto hubo que hacer maniobras para separar duodeno y colon derecho.
Antes de la operación en pacientes con hipercortisolismo se indican esteroides, que se mantienen luego de la cirugía. Este caso, sin síntomas funcionales, exhibía niveles elevados de cortisol, y esto se trata de explicar por la presencia de esteroides precursores inactivos y sin acción hormonal, o que las hormonas sean activas, pero en cantidades insuficientes. Algunos pacientes con síndrome de Cushing tienen aumentada la susceptibilidad para la infección y peligro de tromboembolia, y se necesita administrar antibióticos y heparina a bajas dosis, previo y durante la operación, con la intención de disminuir estos fenómenos, y por supuesto, la utilización mantenida de corticoides,3,4,9,10 a fin de evitar complicaciones como la descrita recientemente por Farley en su reporte de un caso muy sencillo operado por síndrome de Cushing.11 En nuestro medio, en un artículo muy reconocido, De Dios y otros3 reportan que en 19 casos, 6 tenían este diagnóstico, y solo en 4 del total, se palpaba la tumoración; además, usaron en el 63,1 % el acceso anterior. En reportes nacionales recientes se presentan 2 casos de incidentalomas que resultaron tumores malignos.8,9
La mortalidad perioperatoria es baja, sobre todo, si es unilateral y la morbilidad es reducida. Se logra la curación en el 100 % de los casos, y los signos de hiperfunción suelen desaparecer en el transcurso del año. La supervivencia después de la operación, con buenos resultados, no es muy diferente de la que corresponde a la población normal.4
El adenoma corticosuprarrenal se presentó en un paciente con cuadro clínico poco florido. La ultrasonografía, la TAC y la dosificación de cortisol fueron medios a nuestro alcance para el diagnóstico de la lesión y para la determinación del acceso quirúrgico combinado (anterior y lateral), lo que permitió un buen campo operatorio con resultados trans y posoperatorios excelentes.
REFERENCIAS BIBLIOGRÁFICAS
1. Stephen AE, Haynes AB, Hodin RA, editors. Contemporary Medical Imaging [monografía en internet]. Boston: Spinger Science; 2009 [citado 11 de junio de 2010]. Disponible en: http://www.spingerlink.com/content/t7200t4426m38278/
2. Beers MH, Porter RS, Jones TV, Kaplan JL, Berkwits M. Trastornos suprarrenales. Enfermedades endocrinas y metabólicas. En: El Manual Merck de Diagnóstico y Tratamiento. Tomo V. 11 ed. Madrid: Elsevier; 2007. p. 1317.
3. De Dios JM, Vispo C, Aymerich E, Recio H, Hung S, De la Torre T, et al. Afecciones quirúrgicas de la glándula suprarrenal. Estudio de 19 casos. Rev Cubana Cir. 1988;27(1):51-65.
4. Thompson NW, Cheung PS. Diagnóstico y tratamiento de las neoplasias corticosuprarrenales, funcionales y no funcionales, incluidos incidentalomas. Clinicas Quirúrgicas de Norteamérica. 1988;ER:447-61 (Tomada de la edición mexicana de 1987, con licencia especial no. 11 del 27 de enero de 1988).
5. Barzon L, Maffei P, Sonino N, Pilon C, Baldazzi L, Balsamo A, et al. The role of 21-hydroxylase in the pathogenesis of adrenal masses: review of the literature and focus on our own experience. J Endocrinol Invest. 2007 Jul-Aug;30(7):615-23.
6. Jiménez AA, Rodríguez CA. Cirugía de la glándula suprarrenal. En: Manual de técnicas quirúrgicas. La Habana: Editorial Ciencias Médicas; 2008. p. 111.
7. Malt RA. Suprarrenalectomia. En: Técnicas quirúrgicas ilustradas. La Habana: Editorial Científico Técnica; 1977. p. 31.
8. Valle Suárez JA, Hernández Piard M, Rodríguez Martínez ZR, González Rodríguez D, Hernández Fernández DM. Incidentaloma adrenal. Rev Méd Electrón [serie en internet]. 2008 [citado 20 de mayo de 2010];30(1). Disponible en: http://www.revmatanzas.sld.cu/revista%20medica/ano%202008/vol1%202008/tema17.htm
9. Sánchez Pérez IF, Fong Estrada JA, Llanes Revilla OJ, Fong Sinobas JA, Couso Seoane C. Incidentaloma o carcinoma de la glándula suprarrenal. MEDISAN [serie en internet]. 2009 [citado 22 de mayo de 2010];13(2). Disponible en: http://bvs.sld.cu/revistas/san/vol13_2_09/san17209.htm
10. Erbil Y, Ademoglu E, Ozbey N. Evaluation of the cardiovascular risk in patients with subclinical Cushing syndrome before and after surgery. World J Surg. 2006;30:1665-71.
11. Farley DR. Grand mal seizure after routine surgery: How did we miss a key warning sign? Contemporary Surgery. 2008;64(2):64-5.
Recibido: 16 de febrero de 2010.
Aprobado: 24 de febrero de 2010.
Evelio Salvador Reyes Balseiro. Hospital Clinicoquirúrgico Universitario "Amalia Simoni". Avenida Finlay, km 4 ½. Camagüey, Cuba. Correo electrónico: baap@finlay.cmw.sld.cu