Introducción
Una de las consecuencias extremas de la tirotoxicosis severa es la crisis tirotóxica, la que, a su vez, supone una emergencia endocrina.1 Su incidencia es baja (0,2 / 100 000 habitantes/año),2 aunque presenta una elevada mortalidad (10-30 %).2,3 Esto se debe principalmente al fracaso multiorgánico, seguido del fallo cardíaco agudo con insuficiencia cardíaca congestiva (ICC), como principales causas de muerte.4
Los órganos más afectados son: corazón (arritmias, ICC), cerebro (daño por hipoxia), estómago, intestino e hígado. La fiebre también es frecuente.1
En la analítica se observa una disminución de hormona estimuladora de la tiroides y el aumento de tiroxina (T4) y triyodotironina (T3). Es frecuente observar: hiperglicemia, hipercalcemia, alteración hepática, leucocitosis o leucopenia.
El tratamiento de soporte en una unidad de cuidados intensivos (UCI) es esencial2,3,5 y debe combinarse con un tratamiento multimodal con antitiroideos, betabloqueantes, soluciones yodadas, glucocorticoides, etc.4 Nuestro objetivo es averiguar si la cirugía juega algún papel en esta entidad.
Presentación del caso
Mujer de 42 años, con antecedentes de hipertensión arterial (HTA) y nódulo tiroideo hiperfuncionante tratado con antitiroideos desde hace 18 años, tratamiento que abandonó hace 2 años, a pesar de la indicación médica.
Acudió a urgencias por presentar edemas en miembros inferiores progresivamente hasta llegar a abdomen, disnea que se vuelve de reposo en una semana, ortopnea y disnea paroxística nocturna. Presentaba taquicardia (140 lpm), taquipnea (25 rpm), saturación de oxígeno de 99 % con ventimask al 40 %, HTA (170/90 mmHg,) gran bocio, anasarca y signos de desnutrición severa.
La radiografía de tórax objetivaba derrame pleural bilateral y pericárdico.
En la analítica destacaba TSH < 0,005 μU/mL, T4 libre 7,3 ng/dL, hiperglucemia (221 mg/dL), hiperbilirrubinemia (4,2 mg/dL), desnutrición (PT 7,6 g/dL, Alb 2,7 g/dL), plaquetopenia (109000 μl) e inicio de coagulopatía (TP 48 s., TTP 31s., INR 1,61).
La paciente ingresó en UCI diagnosticándose una crisis tirotóxica. Allí se iniciaron las medidas de soporte y específicas para el cuadro clínico: esmolol, plasma, metimazol, lugol, glucocorticoides, colestiramina, y furosemida, propanolol y nutrición parenteral. La ecografía abdominal urgente evidenció ascitis a tensión, sin otros hallazgos significativos, por lo que se practicó una paracentesis evacuadora, extrayendo 1L de líquido ascítico.
Dada la dificultad respiratoria, el derrame pleural bilateral y los signos de agotamiento físico de la paciente, se decidió intubación orotraqueal y 2 tubos endotorácicos (Fig. 1).
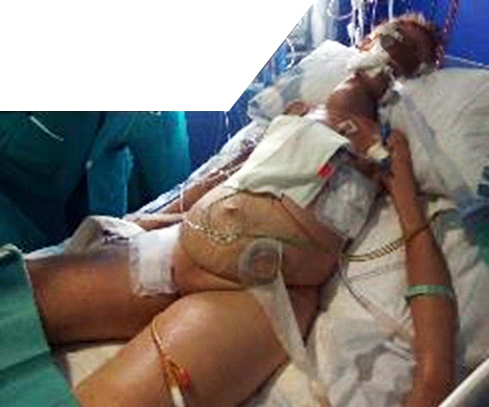
Fig. 1 Paciente en anasarca y medidas de soporte: intubación, tubo de tórax bilateral, paracentesis evacuadora, sonda vesical, sonda nasogástrica, catéter axilar izquierdo (debido a la imposibilidad de colocación en otra localización por el importante edema generalizado al comienzo del cuadro clínico), catéter femoral derecho.
La tomografía axial computarizada (TAC) de cuerpo evidenció gran bocio multinodular, destacándose un nódulo hipodenso quístico de 8 x 5, 9 x 8 cm en lóbulo derecho inferior, que desplazaba y comprimía significativamente la tráquea cervical con extensión intratorácica (Fig. 2).

Fig. 2 Imagen de TAC cervical: gran bocio multinodular, nódulo hipodenso de aspecto quístico de 8 x 5,9 x 8 cm en la región inferior del lóbulo derecho que desplaza y comprime significativamente la tráquea cervical.
En el tórax existía derrame pleural y pericárdico y signos de enfisema paraseptal. A nivel abdominal: abundante líquido libre peritoneal e hígado congestivo.
Se realizó punción aspiración con aguja fina (PAAF) del nódulo tiroideo obteniéndose 120 ml de contenido serohemático oscuro y diagnosticándose hiperplasia hiperfuncionante sin datos de malignidad. A las 24 horas de la PAAF, el nódulo tiroideo volvió a rellenarse.
Dada la evolución tórpida (tendencia a la hipertensión y taquicardia, persistencia de coagulopatía y dificultad de manejo respiratorio que precisaba intubación prolongada), se decidió tratamiento quirúrgico urgente a las 48 horas de su ingreso.
Resultados
Se colocó de pig-tail previo a cirugía en quiste tiroideo para evacuar contenido y facilitar la intervención.
Posteriormente se realizó intervención quirúrgica mediante incisión de Kocher visualizándose gran glándula tiroides, parcialmente intratorácica y con múltiples nódulos de diferente tamaño en ambos lóbulos y que desplazaba tráquea.
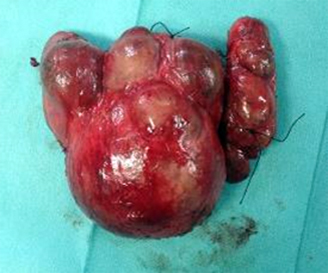
Se procedió a tiroidectomía total (Fig. 3) respetando ambos nervios recurrentes y glándulas paratiroides superiores e inferior derecha.
De forma preventiva, bajo la sospecha de no poder soportar el destete orotraqueal en el posoperatorio inmediato, debido al gran trabajo respiratorio y agotamiento progresivo por disfunción muscular y desnutrición, se realizó traqueostomía. Se dejaron dos drenajes aspirativos en el lecho.
Después se ajustó tratamiento, cambiando las medidas antihipertiroideas por levotiroxina y se añadió amlodipino y propanolol para tratamiento antihipertensivo. Se trasladó a la planta al 8vo. día posoperatorio, con buena tolerancia alimenticia y sin tubos endotorácicos.
En planta se insistió en el tratamiento rehabilitador para la neuropatía de paciente crítico, fue dada de alta con cierre de traqueostomía y buena fonación tras 45 días de hospitalización.
Discusión
En nuestro caso, se presenta una mujer de 42 años, hipertiroidea conocida que abandonó el tratamiento antitiroideo hace 2 años, datos que coinciden con la literatura, puesto que es más frecuente en mujeres en la década de los 40 años y pacientes con hipertiroidismo no tratado adecuadamente o que han abandonado el tratamiento por su cuenta.6
El diagnóstico de la tirotoxicosis está basado en:
La historia de tirotoxicosis y algún factor desencadenante.
Síntomas y signos típicos.
TSH indetectable y T4 y T3 libre excediendo los límites de la normalidad.7
Los principales órganos afectados son corazón, cerebro, gastrointestinal e hígado.1) No obstante, los criterios diagnósticos son muy variables y existen diversas escalas para evaluarlos. Los primeros criterios fueron indicados por Mazzaferri y otros, en 19698) e incluían: fiebre (≥ 37,8 ºC), taquicardia marcada, signos y síntomas de tirotoxicosis acentuados, evidencia de disfunción cardiovascular, gastrointestinal y SNC. Posteriormente, Burch y Wartofsky9 crearon una escala de puntos para el diagnóstico que se incluye en las guías clínicas de la American Thyroid Association (ATA).10 Recientemente, la Japan Thyroid Association4 configuró otra clasificación basada en el Estudio Nacional Japonés. Además de los criterios diagnósticos existen otras manifestaciones que pueden verse en esta entidad como son: elevación de bilirrubina sérica (por encima de 3mg/dl se ha asociado a mayor riesgo de mortalidad)2 y transaminasas, hiperglucemia, concentraciones bajas de colesterol total y alteraciones hidroelectrolíticas.1
La paciente presentaba una crisis tirotóxica definitiva tanto por la escala de Burch and Wartofsky (90 puntos) como la de la Japan Thyroid Association (tirotoxicosis + 3 criterios), por lo que se iniciaron medidas intensivas precozmente. El diagnóstico y tratamiento intensivo urgente en estos pacientes es muy importante puesto que la muerte por fracaso multiorgánico se encuentra en el 25 %, seguida por la ICC en 1 de cada 5 casos.2 Otras causas de muerte son la insuficiencia respiratoria, arritmia, coagulación intravascular diseminada (CID), perforación del tracto gastrointestinal y sepsis.2
En las recomendaciones de ingreso en UCI según la guía del manejo de la crisis tirotóxica de la Japan Thyroid Association y Japan Endocrine Society de 20164 todos los pacientes con crisis tirotóxica deben ser admitidos, especialmente aquellos con shock, CID y fallo multiorgánico, puesto que son factores independientes de mortalidad. También deben ingresar aquellos con una puntuación en la escala APACHE II por encima de 9. Sin embargo, aún se necesitan criterios específicos para el ingreso en UCI.4
Debe emplearse un manejo multimodal de los pacientes con crisis tirotóxica, incluyendo bloqueadores beta-adrenérgicos, terapia con drogas antitiroideas, iodo inorgánico, corticoesteroides, medidas agresivas contra la hipertermia, resucitación con volumen, soporte respiratorio y monitorización en una unidad de cuidados intensivos.10
El tratamiento inicial debe ser la resucitación. Los pacientes tienen un riesgo elevado de hipoxemia severa e isquemia tisular por lo que necesitan oxígeno y la mayoría precisará intubación orotraqueal con ventilación mecánica. También es obligatorio comenzar con la infusión de fluidos y electrolitos para su corrección lo antes posible.1
Posteriormente se deben cubrir 5 áreas principales:4
Tirotoxicosis: reducción de la producción y secreción de hormona tiroidea. Se debe insistir en un tratamiento multimodal con antitiroideos, iodo inorgánico y corticoesteroides.
Síntomas y signos sistémicos: incluyendo fiebre alta, deshidratación, shock y CID. No hay que olvidar que la infección es el segundo factor precipitante de la crisis tirotóxica con un 28 % según el Estudio Nacional Japonés,2 por lo que investigar la causa de la fiebre y tratarla será de gran importancia.4
Manifestaciones específicas de los órganos: cardiovascular, neurológico y hepatogastrointestinal.
Factores desencadenantes.
Terapia definitiva: una vez solucionada la crisis tirotóxica y habiendo investigado su causa.
Un resumen del tratamiento se muestra en el cuadro.
Nuestra paciente presentaba muchos factores de mal pronóstico: la insuficiencia cardíaca (segunda causa de muerte después del fallo multiorgánico), insuficiencia respiratoria, coagulopatía, cifras de bilirrubina ≥ 3 mg/ml. Una vez realizadas las medidas básicas de soporte, se corrigió la tirotoxicosis mediante tratamiento multimodal con metimazol, lugol y glucocorticoides. Como tratamiento de síntomas sistémicos como la coagulopatía y la sospecha de infección respiratoria se administraron plasma y antibioterapia (meropenem y linezolid) respectivamente. Se trató la taquicardia con esmolol y posteriormente bisoprolol y se introdujo furosemida ante la persistencia de ICC con repercusión pulmonar. También usamos colestiramina junto con la paracentesis evacuadora para tratar la insuficiencia hepática e hiperbilirrubinemia. Posteriormente indagamos sobre la causa de la crisis obteniendo una PAAF guiada por ecografía con resultado de hiperplasia hiperfuncionante. Ante este resultado y la dificultad de manejo clínico, sobre todo respiratorio se decidió realizar la tiroidectomía como tratamiento definitivo al problema y traqueostomía para facilitar el manejo clínico respiratorio postoperatorio.
Se ha visto que pacientes sin adherencia al tratamiento antitiroideo deben ser tratados con radioyodo o tiroidectomía.4 Aunque es cierto que la cirugía electiva debe posponerse hasta que exista un estado eutiroideo, en aquellos pacientes que no toleran los tratamientos convencionales o tienen una escasa respuesta, deben prepararse para la cirugía usando todos los medios disponibles para normalizar los niveles de hormona tiroidea.4 Se han visto algunas series de tiroidectomías urgentes para el tratamiento de la crisis tirotóxica en pacientes que persisten deteriorándose a pesar del uso adecuado del tratamiento convencional. En estos pacientes la mortalidad postoperatoria se ha reportado en 5 de 49 (10,2 %).11 Los autores abogan por una tiroidectomía temprana en los ancianos con enfermedades crónicas con fallo concurrente cardiopulmonar o renal que no responden al tratamiento intensivo convencional.11
La paciente no se trataba de una cirugía electiva sino urgente y, aunque se consiguió implantar las medidas para conseguir un estado euriroideo antes de la intervención, persistía el fallo cardiopulmonar en una paciente con un gran bocio que desplazaba la tráquea y que no había tenido adherencia al tratamiento, por lo que consideramos que la tiroidectomía urgente en este caso estaba indicada, dato que se corroboró ante la buena evolución posoperatoria.
Consideraciones finales
A pesar de que la crisis tirotóxica es una entidad poco frecuente, debemos estar preparados para realizar su diagnóstico correcto y emplear las medidas terapéuticas óptimas. El tratamiento de la crisis es habitualmente médico, sin embargo, la cirugía puede tener un papel fundamental, no solo para la normalización de la función tiroidea, sino para el manejo clínico, tanto en el soporte ventilatorio (difícil en paciente con gran bocio) realizándose una traqueostomía, como al apoyo en la sintomatología acompañante (sistémica y órgano específica), además de servir como tratamiento definitivo de la enfermedad.