Introducción
La cirugía torácica se encuentra entre los procedimientos más dolorosos1 y sus resultados son afectados, adversamente, por las molestias postoperatorias, mientras que el control del dolor postoracotomía (DPT) mejora la satisfacción de los pacientes y disminuye las complicaciones pulmonares perioperatorias, al facilitar la movilización temprana y la fisioterapia pulmonar agresiva.2) Entre el 5 % y el 65 % de los pacientes que sufren una toracotomía mantendrán dolor persistente.2
El dolor es una experiencia sensorial y emocional compleja, por lo que es deseable que los pacientes logren el control óptimo inmediatamente después de la operación, y que se reduzca la incidencia del DPT, a largo plazo.3
El desarrollo de la cirugía torácica ha sido posible, en gran medida, por los avances de la anestesiología y reanimación y por el tratamiento del dolor.4 Sin embargo, el DPT asociado con una analgesia insuficiente, favorece la aparición de complicaciones postoperatorias graves como atelectasia e infección pulmonar, mientras que el alivio adecuado facilita la realización de la fisioterapia respiratoria agresiva.5
El dolor torácico postoperatorio tiene varias causas. Entre ellas: lesión de tejidos blandos e inflamación, traumatismo óseo y articular, daño visceral1) y, en ocasiones lesión de nervios intercostales. La analgesia efectiva es crítica durante el seguimiento postoperatorio temprano, para garantizar inspiraciones profundas expansivas, tos efectiva para la eliminación de secreciones y cooperar con la fisioterapia.1
Los problemas más frecuentes, inmediatamente después de la cirugía bajo anestesia general son: dolor, náuseas y vómitos, delirio y motilidad intestinal lenta o ausente. Los opiodes administrados para reducir el dolor postoperatorio (DPO) pueden también estar asociados con náuseas y constipación que evitan la recuperación lo más confortable posible.6
Se han usado varios métodos y fármacos para la analgesia; clave en la cirugía torácica, entre ellos: uso de opioides,7,8 analgesia intrapleural,9 analgesia preventiva,10 crioanalgesia,11) analgesia multimodal12 y bloqueos de: nervios intercostales, peridural. La colocación de catéteres (en espacios intercostal, paravertebral o peridural) permite la aplicación continua de anestésicos locales con prolongación de la anestesia. El bloqueo peridural suele asociarse con más bloqueo simpático e hipotensión y podría estar contraindicado en pacientes con neumonectomía.
La analgesia para la cirugía torácica puede ser un reto por varias razones:
A menudo se practica en pacientes ancianos o débiles con varias afecciones asociadas
Como consecuencia de lo anterior, el tratamiento multimodal convencional (oral o inyectable) puede ser difícil o imposible de administrar debido a preocupaciones en cuanto a la seguridad
La analgesia con narcóticos puede no producir el alivio adecuado del dolor y sus efectos adversos: depresión respiratoria, sedación, constipación y trastornos mentales frecuentemente sobrepasan sus beneficios
Fármacos como acetaminofén EV o bupivacaína liposomal pueden no estar disponibles en todos los hospitales debido a sus costos significativos comparados con las formulaciones orales o genéricas
Durante mucho tiempo, la analgesia peridural ha constituido el estándar de oro para tratar el DPT y, usualmente, proporciona una anestesia excelente. Sin embargo, tienen un número de desventajas:
Puede ser difícil de realizar para anestesiólogos no experimentados.
Existe varios riesgos: puncionar la duramadre, que se produzcan hematomas peridurales, abscesos espinales o lesión de la médula espinal.
Puede producir secuela hemodinámica significativa de la anestesia local relacionada con el bloqueo simpático.
Puede estar contraindicada en pacientes anticoagulados o por la posibilidad de infecciones.
En el estudio se utilizó la alcoholización de nervios intercostales con alcohol al 95 %.
El objetivo principal de esta investigación fue describir los resultados de la alcoholización de nervios intercostales para la analgesia postoperatoria.
Métodos
Se realizó un estudio prospectivo, observacional y descriptivo, de pacientes tratados por afecciones torácicas durante el período 2018-2019, en los cuales el acceso quirúrgico se efectuó a través de espacios intercostales. El universo estuvo constituido por los pacientes intervenidos quirúrgicamente por diferentes enfermedades torácicas. Se excluyeron los operados por cirujanos diferentes al autor principal de este artículo y los que presentaban afectación de la pared torácica, primaria o por extensión de lesiones del mediastino, la pleura, los pulmones o el esófago.
La muestra quedó constituida por 50 pacientes que cumplieron los criterios de inclusión: edad mayor de 18 años, no extensión de la enfermedad primaria a la pared torácica, el acceso al tórax se produjo a través de espacios intercostales y dieron su consentimiento informado, para realizar la alcoholización intercostal.
Las variables estudiadas comprendieron el sexo, utilización o no de fármacos adicionales a la alcoholización y la vía de administración cuando se usaron: parenteral o a través del catéter peridural. Los medicamentos usados fueron: bupivacaina, morfina, tramadol, diclofenaco y dipirona. La intensidad del dolor se estimó según una escala visual numérica:
Períodos de evaluación:
También se definió si hubo necesidad de usar la vía peridural.
La infiltración del alcohol absoluto (95 %) se realizó antes de comenzar el cierre de la pared torácica. Se inyectó 1 ml de la sustancia a nivel del borde inferior de la costilla correspondiente al espacio intercostal donde se practicó la toracotomía, y a 2 cm de la unión con la vértebra correspondiente, para evitar la lesión del manguito de duramadre. Los nervios de los espacios, superior e inferior a la incisión torácica, se bloquearon con bupivacaína.
El procesamiento de los datos se realizó mediante el programa SPSS. PC 20.0. Se emplearon medidas de estadística descriptiva para el resumen de las diferentes variables empleadas. Para las variables cualitativas se emplearon las frecuencias absolutas y relativas, expresadas en porcentajes.
Se consideró como medicación o tratamiento adicional la necesidad de otros métodos o fármacos para lograr la analgesia, además de la alcoholización (tabla 1). El monitoreo de la evolución del dolor se mantuvo hasta el tercer día, en el que, por lo regular, retiramos el catéter peridural. Una vez de alta hospitalaria fueron evaluados en consulta externa.
Consideraciones éticas
La investigación fue aprobada por el Consejo Científico del hospital. Los pacientes y familiares fueron informados de los pros y contras de la intervención a la que fueron sometidos y de los resultados esperados. Se les garantizó que su identidad se mantendría en el más absoluto secreto. Todos firmaron el consentimiento informado.
Resultados
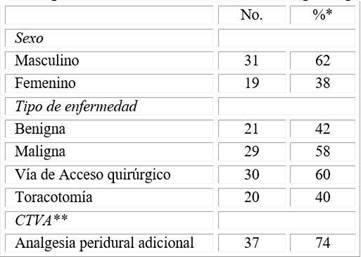
Hubo predominio del sexo masculino, 31 (62 %) sobre el femenino, 19 (38 %). Veinte y nueve (58 %) correspondieron a enfermedades malignas y 21 (42 %) a lesiones benignas. Las afecciones pulmonares, pleurales y mediastinales representaron la mayoría absoluta de los casos. La toracotomía (30; 60 %) y la videotoracoscopia (16; 32 %) fueron las incisiones más frecuentes.
La analgesia postoperatoria multimodal comprendió la administración de diferentes fármacos por vía endovenosa, intramuscular o peridural; este último en 37 pacientes (Tabla 1).
Tabla 1 Pacientes según sexo, tipo de enfermedad, vía de acceso quirúrgico y analgesia acupuntural
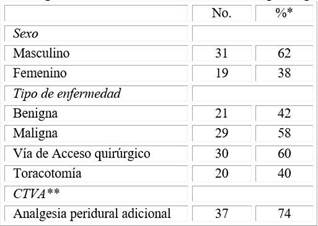
*Número **Cirugía torácica videoasistida.
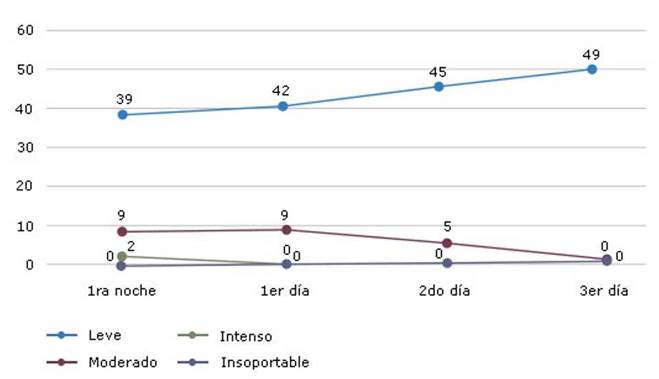
Durante la primera noche, predominaron el dolor leve (25; 50 %) y moderado (9; 18 %). El dolor intenso se presentó en dos (4 %) pacientes, mientras 14 (28 %) no necesitaron medicación adicional. Durante el día siguiente no se presentaron casos con dolor intenso y solo 9 enfermos acusaron dolor moderado, y el resto leve. De los 41 enfermos con dolor leve, solo 5 (12,2 %) necesitaron medicación adicional. Asimismo, al segundo día, solo 5 (10 %) referían dolor moderado. No hubo enfermos con dolor intenso y aumentó el número de los que no necesitaron medicación adicional para obtener la analgesia. Durante el segundo día postoperatorio, disminuyó el número de pacientes con dolor leve (13) y moderado (5) que necesitan analgesia adicional, en relación con el día previo. 25 pacientes (50 %) no necesitaron medicación analgésica adicional. La analgesia peridural solo se utilizó la noche de la operación y el primer día postoperatorio. No se presentaron complicaciones relacionadas con la alcoholización. En la tabla 2 se muestra la evolución del dolor durante los días uno y dos.
Como puede verse, se produjo disminución progresiva del número de pacientes con dolor moderado o intenso, desde la primera noche hasta el tercer día. El dolor moderado disminuyó, significativamente a partir del segundo día, mientras que el dolor intenso solo se presentó la primera noche. Ningún enfermó sufrió dolor insoportable (Fig.). Estos resultados se mantuvieron hasta el alta hospitalaria, entre el 5to y 7mo día postoperatorio.
Durante el seguimiento en consulta externa, entre 3 y 6 meses, 47 enfermos señalaron molestias, descritas como diferentes molestias, a lo largo del trayecto del nervio correspondiente al espacio intercostal incidido. Entre ellas: calambres, hormigueo, adormecimiento, abombamiento de la pared abdominal anterosuperior correspondiente al hemitórax operado.
Un enfermo refirió dolor intenso al mes de operado, que le produjo un grado significativo de incapacidad. Fue tratado con bloqueos durante varios meses, con episodios de exacerbación del dolor. Después del décimo mes no volvió a la consulta. Había sido operado por un neurilemoma benigno.
Discusión
Hoy, el control del dolor se considera tan importante como el resultado quirúrgico, y tiene un mayor impacto sobre la percepción del paciente en relación con su experiencia hospitalaria.13 La cirugía torácica, particularmente a través de una toracotomía, se asocia con DPO intenso, que puede llevar a complicaciones respiratorias como hipoventilación, hipoxemia, atelectasia, infección pulmonar y finalmente insuficiencia respiratoria. Las complicaciones se asocian con la disminución de la profundidad de la inspiración y con la inhibición del mecanismo de la tos, causada por el dolor torácico. De ahí, la importancia de su control agresivo y el fomento de regímenes que produzcan tos vigorosa y expulsión de secreciones, además de inspiraciones profundas para prevenir la insuficiencia respiratoria asociada a la atelectasia y neumonía.
El control inadecuado del DPO, también puede llevar al síndrome de DPT, que en ocasiones persiste por meses o años, en un porcentaje significativo de pacientes.14,15 Uno de nuestros enfermos presentó dolor intenso a partir del primer mes postoperatorio, que le producía un grado significativo de incapacidad. Fue tratado con bloqueos durante varios meses, con episodios de exacerbación del dolor. Después del décimo mes no volvió a la consulta. Había sido operado por un neumilemoma benigno.
Se han documentado complicaciones neurológicas serias tras la colocación de catéteres peridurales, que parecen ocurrir más frecuentemente de lo que se pensaba originalmente.16) Así, un grupo de anestesiólogos y pacientes han coincidido en contra de la analgesia epidural, excepto para la toracotomía abierta,6 método utilizado por los autores en la mayoría de los casos.
El tratamiento del DPO, con fármacos endovenosos u orales, es la modalidad menos invasiva y se utiliza en muchos protocolos de recuperación mejorada después de la cirugía, conocidos como protocolos ERAS (siglas inglesas de: enhanced recovery after surgery). Kelsheimer y otros,13) utilizan la analgesia controlada por el paciente (PCA, siglas inglesas de patient controlled analgesia) con narcóticos como fentanil, dilaudid y morfina. Señalan que el método es rentable, fácil de usar y proporciona mayor satisfacción entre los pacientes, que la dosificación controlada por las enfermeras.
Opioides, ketorolaco, ketamina, acetaminofen y gabapentina tienen efectos sinérgicos y pueden aumentar la analgesia, pero la disponibilidad de estos medicamentos y la inexperiencia o sesgos de quienes los indican podrían limitar su uso. En una revisión sistemática se encontró que las dosis apropiadas de gabapentinoides, antidepresivos, anestésicos locales y anestesia regional tienen potencial para reducir la intensidad del dolor agudo y crónico en pacientes que sufrieron intervenciones quirúrgicas torácicas.15
La anestesia neuroaxial por vía epidural torácica, es una técnica analgésica altamente efectiva y se considera el estándar de oro para la mayoría de pacientes con DPT.16 Este método tiene un grupo significativo de complicaciones y limitaciones como el riesgo de sangrado catastrófico que puede conducir a compresión de la médula espinal y como resultado una paraplejia temporal o permanente. Las coagulopatías o el uso de fármacos antiplaquetarios o anticoagulantes excluyen la anestesia peridural. La infección localizada en o cercana al sitio de la peridural o enfermedades infecciosas graves también excluyen la epidural, debido al riesgo de abscesos a este nivel.
El bloqueo paravertebral se ha descrito para el tratamiento del dolor agudo relacionado con la toracotomía y cirugía torácica videoasistida.12 Esta técnica tiene menos hipotensión y retención urinaria que la peridural, pues no produce bloqueo simpático bilateral. Existe preocupación sobre su uso a través de catéteres, en el tratamiento de infecciones pleurales. Además, la implantación del catéter es difícil y se produce neumotórax hasta en 10 % de los pacientes. No se usa ampliamente porque existen otros métodos anestésicos regionales y por la necesidad de más de una inyección o de la implantación de catéteres en múltiples niveles, para proporcionar alivio adecuado en la mayoría de los procedimientos quirúrgicos.16,17
El bloqueo de seis nervios intercostales con bupivacaína liposomal bajo visión directa, en toracotomías, produjo un mejor control del dolor en el período agudo, que la analgesia peridural.18 Sin embargo, tiene aumento del riesgo de toxicidad sistémica por el anestésico local, en primer lugar, secuelas neurológicas y cardiovasculares, si no se realiza adecuadamente, debido al aumento de la absorción del anestésico local desde el espacio intercostal comparado con otras áreas corporales. La naturaleza circunscrita de la inervación de la pared torácica por los nervios intercostales, hace necesario practicar inyecciones en múltiples niveles para asegurar la anestesia adecuada. Los riesgos adicionales incluyen sangrado significativo por el traumatismo de arterias intercostales, bloqueo insuficiente y neumotórax.
Otras técnicas empleadas para la analgesia postoperatoria en cirugía torácica son: bloqueos paravertebrales, interescaleno, del músculo erector de la columna vertebral, del pectoral y del serrato anterior y crioablación. Se deben hacer notar que los variados métodos de analgesia expuestos necesitan entrenamiento altamente especializado y, en algunos casos, equipos y fármacos que no siempre están al alcance de todos los centros hospitalarios. De esta manera, la alcoholización de nervios intercostales puede ser una alternativa barata y las molestias postoperatorias, no difieren notablemente de las referidas por los pacientes a quienes se les realizó la analgesia postoperatoria inmediata, mediante catéteres peridurales o fármacos endovenosos u orales.
El resultado de este estudio demostró disminución de medicación adicional a partir del primer día postoperatorio. Por otro lado, no se presentaron complicaciones con la alcoholización, no hubo casos de dolor insoportable y solo un paciente mantuvo dolor importante durante el seguimiento en consulta externa (síndrome de dolor crónico postoracotomía). En la actualidad, los protocolos ERAS abogan por evitar la lesión de los nervios intercostales, con el fin de mejorar la evolución postoperatoria.
El tratamiento del dolor es un factor determinante para el confort postoperatorio, la morbilidad y, finalmente, la calidad de vida de los pacientes. La alcoholización de nervios intercostales disminuye el uso de diversos fármacos analgésicos. El dolor intenso solo se presentó en dos enfermos durante la primera noche, no hubo complicaciones asociadas con la alcoholización y ningún enfermo sufrió dolor insoportable en el postoperatorio inmediato, pero uno de los enfermos sufrió el síndrome de dolor crónico postoracotomía. Así, este método puede ser una alternativa segura, cuando no se dispone de fármacos costosos y personal entrenado en las técnicas invasivas modernas para la analgesia postoperatoria, siempre que se inyecte distal al manguito intercostal de duramadre y en la cantidad recomendada.