Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Estomatología
versión On-line ISSN 1561-297X
Rev Cubana Estomatol v.39 n.2 Ciudad de La Habana Mayo-ago. 2002
Actualización científica
Facultad de Estomatología
Instituto Superior de Ciencias Médicas de La Habana
Pacientes con trastornos de la hemostasia. Un grupo de riesgo en la atención estomatológica
Dra. Marta María Alcalde Dueñas,1 Dr. Andrés Pérez Ruiz,2 Dr. Raúl Padrón Chacón3 y Dr. Hugo Antonio García Alderete4
Resumen
Los pacientes con alteraciones de la hemostasia constituyen un grupo de riesgo en la atención estomatológica cuando tienen que ser sometidos a procederes que presuponen sangramiento. La hemostasia está determinada por una serie de eventos complejos que evitan que se pierda sangre del torrente circulatorio, y la falla de cualquiera de estos mecanismos provocará salida de sangre de los vasos sanguíneos, máxime si el proceder estomatológico que se va a aplicar conlleva sangramiento de tejidos. Por tal motivo se debe solicitar un estudio del caso antes de proceder, con el fin de diagnosticar qué tipo de trastorno presenta el paciente e indicar tratamiento específico en su caso. Es propósito de este trabajo incursionar en aquellos trastornos de la hemostasia que involucran a las plaquetas y alargan el tiempo de sangramiento, así como abordar las deficiencias de factores de la coagulación que afectan este importante mecanismo; por otro lado, dada su importancia, abarcaremos los efectos antiinflamatorios no esteroideos (AINES) y anticoagulantes en pacientes que necesitan un tratamiento quirúrgico estomatológico, de manera que se facilite la labor del profesional de la salud que a diario se enfrenta con problemas de esta índole y dotarlo de un conocimiento valioso en cada uno de los aspectos tratados.
DeCS: TRASTORNOS HEMOSTATICOS VASCULARES/diagnóstico; TRASTORNOS DE LAS PROTEINAS DE COAGULACIÓN; PROCEDIMIENTOS QUIRÚRGICOS ORALES; FACTORES DE RIESGO.
Los pacientes con trastornos de la hemostasia natural constituyen un grupo de riesgo en la atención estomatológica cuando tienen que ser sometidos a procederes que presuponen sangramiento.
El mecanismo hemostático es un sistema biológico muy complejo donde ocurren numerosas interacciones entre sus componentes1,2 (fig. 1). Por esto, se hace necesario diagnosticar adecuadamente qué tipo de trastorno tiene el paciente para indicar el tratamiento acondicionante previo específico de cada deficiencia que evitará la hemorragia patológica (anexo).
Fig.1. El mecanismo hemostático.
Es propósito en este trabajo abarcar aquellos desórdenes de la hemostasia que comprenden:
- Deficiencias de factores de la coagulación.
- Alteraciones de las plaquetas.
- Efectos de los AINES y anticoagulantes en pacientes sometidos a tratamientos quirúrgicos estomatológicos.
A continuación procederemos a exponer varios problemas clínicos de modificación de la hemostasia en pacientes necesitados de atención estomatológica, realizando una discusión en cada caso de aquellos aspectos que debe conocer este profesional de la salud.
Deficiencia de factores de la coagulación
¿Qué hacer ante un paciente que acude a consulta de exodoncia y refiere historia previa de sangramiento excesivo por proceder invasivo o traumatismo?
Cualquier paciente que es sometido a maniobras invasivas o traumatismos importantes puede desarrollar un sangramiento mayor de lo esperado como resultado del daño local o de la aplicación de técnicas hemostáticas inadecuadas. Pero si esta historia habla de hemorragias importantes, repetidas o tardías, entonces sí debe sospecharse que el paciente sea portador de un trastorno de la coagulación y, a veces, es el proceder estomatológico el desencadenante del primer evento clínico.3 Si la técnica que se va a aplicar presupone sangramiento, se debe solicitar un estudio del caso antes del proceder para diagnosticar qué tipo de deficiencia tiene e indicar el tratamiento específico que necesita.
¿Qué conocimientos debe tener un estomatólogo acerca de la hemofilia? La hemofilia es una enfermedad genética con patrón de herencia ligada al cromosoma X que produce una deficiencia de un factor plasmático de la coagulación. Si la deficiencia es del factor VIII se denomina hemofilia A y si es del IX se denomina hemofilia B. La hemofilia A es más frecuente que la B. Según sea el grado de deficiencia que se produce la enfermedad es leve, moderada o grave.1-4
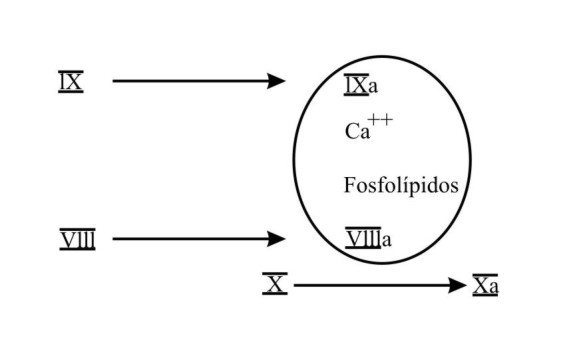
El factor VIII es un cofactor que acelera un paso importante de la cascada de reacciones de la denominada vía intrínseca. El factor VIII forma parte de un complejo enzimático con el factor IX activado, los fosfolípidos plaquetarios y el calcio para transformar el factor X en X activado (Xa). Los fosfolípidos ofrecen la superficie de contacto, el calcio los puentes de unión con los factores IX y X y el VIII acelera la velocidad de esta reacción hasta 1 000 veces2 (fig. 2).
Fig. 2. Factores de la coagulación
Estos pacientes suelen conocer bien su enfermedad. Todos deben ser preparados antes de realizarles maniobras que impliquen sangramiento. Su médico de asistencia (hematólogo o clínico) indicará en qué momento está listo.
Son tributarios de transfusiones con hemoderivados que aportan el factor (crioprecipitado, plasma antihemofílico, concentrado de factor, etc.).5 Los antifibrinolíticos como el epsilón aminocaproico (EACA) o el ácido tranexámico ayudan al control del sangramiento.4
¿Solo la hemofilia implica riesgos ante un tratamiento quirúrgico estomatológico?
No. Con excepción de la deficiencia del factor XII, que solo tiene repercusión desde el punto de vista del laboratorio, pero no clínica,6,7 toda deficiencia de un factor de la coagulación implica riesgos para quien la padece. Debe procederse igual que cuando hay déficit del factor VIII o IX.
Alteraciones de las plaquetas
¿Qué sucede cuando se trata de un paciente con el conteo plaquetario bajo y debe ser sometido a un proceder quirúrgico estomatológico?
Las plaquetas se derivan de los megacariocitos, localizados en la médula ósea. Son sensibles a las lesiones endoteliales, adhiriéndose a él rápidamente (adhesión plaquetaria) por un mecanismo complejo, donde participan diferentes receptores de membrana plaquetaria y sustancias llamadas adhesinas. Los fosfolípidos de la capa interna de la membrana de las plaquetas tienen actividad procoagulante y al exponerse, enlazan los factores de la coagulación. Luego el mecanismo de la agregación plaquetaria protege a los factores de la coagulación de las enzimas fibrinolíticas y se favorece la consolidación y estabilización del coágulo sanguíneo.
Las trombocitopenias pueden tener diversas causas: aplasia medular, leucemias agudas y crónicas, púrpura trombocitopénica aguda y crónica, etc. Se considera el rango normal del conteo plaquetario de 150 a 300 ´ 109/L.8
En estos casos se trata al paciente según la causa. Necesitan de transfusiones de hemoderivados que aportan plaquetas (concentrado de plaquetas, plasma rico en plaquetas, etc.) o de IgG endovenosa cuando se trata de una causa inmune.9,10 Los antifibrinolíticos son igualmente útiles.
Las enfermedades que causan trombocitopenia pueden alcanzar la remisión y llegar a normalizarse el conteo plaquetario, pero pueden asociarse con una disfunción plaquetaria y el resultado final sería igualmente una hemorragia.
¿Entonces las disfunciones plaquetarias tienen un comportamiento clínico similar a la trombocitopenia?
Sí. Desde el punto de vista hemostático el efecto es similar. Las disfunciones plaquetarias (o trombocitopatías) pueden ser congénitas o adquiridas y el comportamiento clínico es variable; por ejemplo, hay enfermos con sangramiento espontáneo, en los cuales son frecuentes las gingivorragias, mientras que otros niegan antecedentes y son diagnosticados en un estudio familiar.
En estos pacientes suele ser suficiente el tratamiento con antifibrinolíticos, pero según la complejidad de la técnica y las características del paciente pudiera ser necesaria la transfusión de hemoderivados que aportan plaquetas.
Efecto de los antiinflamatorios no esteroideos (AINEs)
Las drogas que interfieren la función plaquetaria quedan contraindicadas como la aspirina, indometacina, sedantes y antihistamínicos.6 Se destaca la aspirina porque interfiere uno de los mecanismos que activan la agregación plaquetaria: la vía del ácido araquidónico, un ácido graso y precursor esencial de las protaglandinas humanas. El ácido araquidónico es metabolizado por la ciclooxigenasa y da lugar a endoperóxidos cíclicos Pg G2 y Pg H2, y por efecto de la tromboxano sintetasa se forma el tromboxan A-2, el más potente agregante plaquetario y vasoconstrictor. La aspirina bloquea el sitio activo de la ciclooxigenasa irreversiblemente, lo que significa que este efecto se mantiene todo el tiempo de vida de la plaqueta (máximo 10 días) (fig. 3).
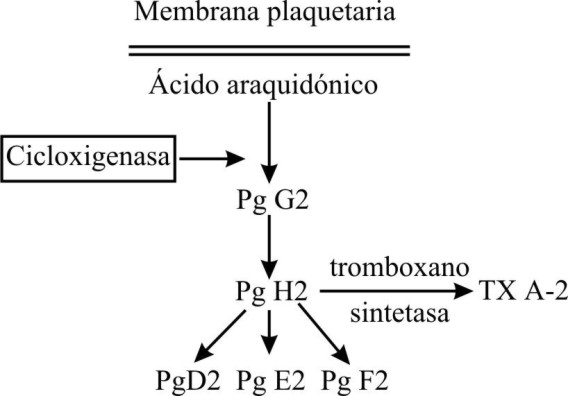
Fig. 3. Efecto de los antiinflamatorios no esteroideos.
Los antiinflamatorios no esteroideos ejercen su efecto pero irreversiblemente. Estos medicamentos no tienen una importancia vital para los enfermos que los utilizan, por lo que el médico estomatólogo puede suspenderlo 24 h antes y 48 h después de realizar la maniobra quirúrgica para evitar el efecto antiagregante. En el caso de la aspirina, cuando se utiliza como antiagregante plaquetario (pacientes cardiópatas, con trombosis venosas, etc.), debe ser el médico de asistencia quien se responsabilice con la suspensión del tratamiento según lo permita el caso, y esto debe hacerse un mínimo de 10 días antes de la maniobra quirúrgica.
Medidas ante el uso de anticoagulantes sistémicos y orales
¿Qué medidas deben tomarse cuando un paciente está bajo régimen de tratamiento anticoagulante ya sea con heparina o con anticoagulantes orales?
En este caso, el médico de asistencia será quien deba responsabilizarse con la preparación de estos pacientes y suspenderá o reajustará la dosis según lo permita la patología del enfermo.
¿Pueden señalarse medidas generales válidas para todos estos pacientes?
De estos pacientes debe conocerse bien el diagnóstico para poder tratarlos adecuadamente. Si existe sospecha de trastorno de la hemostasia, debe estudiarse antes al paciente.
- Cada paciente debe ser evaluado por su médico de asistencia, quien dará las recomendaciones necesarias según el caso.
- Los hemoderivados tienen indicaciones específicas, pero en todos los pacientes son utilizables los compuestos antifibrinolíticos, que si bien no aportan el componente deficiente, bloquean al mecanismo de la fibrinólisis. El ácido tranexámico y el epsilón aminocaproico tienen diferentes formas de presentación farmacológica: en gotas, ampolletas bebibles, ámpulas para uso endovenoso, local.11
- Son igualmente útiles la espuma de fibrina y los tapones de trombina tópica.
- Aunque el médico estomatólogo no sea quien indique el tratamiento acondicionante, debe tener un conocimiento general de él, para poder orientar adecuadamente a su paciente.
Anexo
Hemostasia natural: sistema complejo de eventos que evita la pérdida de sangre del torrente circulatorio.
Trombocitopenia: presencia de un número muy pequeño de plaquetas en el sistema circulatorio, lo cual provoca una tendencia al sangramiento.
Pantifibrinolítica: sustancias que actúan competitivamente en la activación de la fibrinolisina, la cual es responsable de la disolución de la fibrina a medida que tiene lugar la reparación tisular.
Summary
Patients with hemostatic disorders are a risk group in dental care when they should undergo dental procedures that presupposes bleeding. Hemostasis is determined by a series of complex events that prevent the loss of blood, so, if any of these mechanisms fails, blood will come out of the blood vessels, especially if the dental procedure to be applied involves tissue bleeding. Before performing the procedure, one should request a study of the case to diagnose what type of disorder the patient might present with and give the specific treatment.This paper is aimed at studying those hemostatic disorders that involve platelets and extend the bleeding time and dealing with the coagulation factors defects affecting this important mechanism. On the other hand, we will address the effects of non-steroidal anti-inflammatory and anticoagulant agents in patients requiring a dental surgical treatment in order to facilitate the work of a health professional who daily faces problems of this kind and provide him with valuable knowledge on each of the analyzed issues.
Subject headings: VASCULAR HEMOSTATIC DISORDERS/diagnosis; COAGULATION PROTEIN DISORDERS; ORAL SURGICAL PROCEDURES; RISK FACTORS.
Referencias bibliográficas
- Fento II JW, Ofosu FA, Brezniak D, Hasouna H. Understanding thrombosis and hemostasis. Hematol Oncol Clin North Am 1993;7:1107-19.
- Berretini M, Lammle B, Griffin J. Initiation of coagulación and relationship between extrinsic and intrinsic pathway. Tromb Hemost Lewen University Press; 1987:473-475.
- Maalte TK. Management of acute blood loss. Vox Sang 1994;67 (supl 5):59-61.
- Kasper CK. Hereditary plasma clotting factors disorders and their management. Orthopedic Hospital L.A.; 1996.
- Stehling l, Luban NLC, Anderson KC, Sayers MH, Long A, Altar S, et al. Guidelines for blood utilization. Rev Transf 1994;34:38-48.
- Sacazziota A, Altman R. El mecanismo de la hemostasia normal. Rev Iberoam Tromb Hemost 1997;1:1-7.
- Pérez-Resquejo JL. El mecanismo actual de la coagulación. Rev Tromb Hemost 1996;IX-2:104.
- Trowbridge EA. The origin of platelet count and volumen. Clin Phis Meas 1984;5:145.
- Contreras M. Declaración de consenso sobre la transfusion de plaquetas. Trans Intern 1998;72:4-5.
- Bieling P. Gammaglobulin for idiopatic thrombocytopenia purpura. N Engl J Med 1982;305:28.
- Bartholomew J, Salgia R, Bell W. Control of bleeding in patients with immune and nonimmune thrombocytopenia with aminocaproic acid. Arch Int Med 1989;149:1959-61.
Recibido: 18 de junio de 2002. Aprobado: 20 de agosto de 2002.
Dra. Marta María Alcalde Dueñas. Hospital Clinicoquirúrgico Docente "Freyre de Andrade". Ciudad de La Habana, Cuba.
1 Especialista de I Grado en Hematología. Hospital Clinicoquirúrgico Docente "Freyre de Andrade".
2 Especialista de II Grado en Fisiología Normal y Patológica. Facultad de Estomatología.
3 Doctor en Ciencias Médicas. Profesor Titular. Hospital Clinicoquirúrgico Docente "Freyre de Andrade".
4 Especialista de I Grado en Medicina Interna. Hospital Clinicoquirúrgico Docente "Freyre de Andrade".