Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina
versión On-line ISSN 1561-302X
Rev cubana med v.44 n.5-6 Ciudad de la Habana sep.-dic. 2005
Hospital Clinicoquirúrgico Hermanos Ameijeiras
Servicio de Hematología
Evolución de los linfomas no Hodgkin de células grandes según el Índice Pronóstico Internacional
Dra. Lionia C. Vasconcelos Elizondo,1 Dr. Jorge E. Muñío Perurena,2 Dr. Calixto Hernández Cruz 2 y Dra. Dayana Pérez Valiente2
Resumen
El Índice Pronóstico Internacional (IPI) agrupa una serie de factores pronósticos que permiten predecir la probable evolución clínica de los linfomas no Hodgkin (LNH). Se empleó en 121 pacientes con diagnóstico de LNH de células grandes, se estratificó en 2 grupos etáreos, y estos a su vez en 4 grupos pronóstico(GP); en el Grupo A donde se agrupó los pacientes de todas las edades, el mayor número se ubicó en los GP Bajo (GPB) y Bajo-Intermedio (GPBI) con 41,32 y 38, 02 %, respectivamente. Se obtuvo el 47, 1 % de Remisión Completa (RC), las mayores se alcanzaron en el GPB (54 %) y en el GPBI (52 %). La probabilidad de Supervivencia Global (SG) a los 5 años fue del 60 %, la mayor se obtuvo en el GPB (75 %) y en el GPBI (62 %). El Grupo B tuvo los pacientes de 60 años o menos, la mayor cantidad se ubicó en los GPBI (43, 6 %) y en el Alto-Intermedio (37, 2 %) , en este grupo se alcanzó el 50 % de RC, la mejor respuesta terapéutica se obtuvo en el GP Alto con el 100 % de RC (pero con sólo 2 pacientes), seguido del GPB con el 69, 2 %. La SG a los 5 años fue del 66 %, la más elevada fue la del GPB (90 %), seguida por el GPBI (65 %). Se demostró que, de forma general, se obtienen resultados superiores, en relación con RC y SG, en el Grupo que analiza sólo a los pacientes menores de 60 años y en los Grupos de pronóstico bueno (GPB y GPBI).
Palabras clave: Linfoma no Hodgkin, grupo pronóstico, índice pronóstico internacional.
Los linfomas son las neoplasias del sistema linfoide. El término linfoma no hodgkiniano (LNH) abarca diversas neoplasias de origen linfoide que se desarrollan como consecuencia de la expansión clonal de una u otra línea (o sublínea) linfoide como resultado de mecanismos patogénicos diferentes. Constituyen un grupo heterogéneo de enfermedades definidas por aspectos morfológicos, inmunofenotípicos y genéticos y tienen rasgos diferenciales epidemiológicos, etiológicos, clínicos, biológicos y respuestas predecibles a los tratamientos actuales.1-4
La incidencia de los LNH es ascendente en prácticamente todo el planeta; en los Estados Unidos de Norteamérica se estimaron alrededor de 50 000 casos nuevos anuales y 16 100 muertes por esta causa 5,6 y en los países occidentales, de 3-6 casos por 100 000 hab/año.7 En nuestro país se reportan más de 20 000 nuevos casos de cáncer anualmente, y los LNH representan el 2,1 % de ellos. En el año 1999 fueron diagnosticados 509 casos.6
Desde el punto de vista práctico, en este grupo de tumores no solo es imprescindible un diagnóstico preciso, también es de vital importancia determinar la existencia o no de síntomas generales y precisar la extensión de la enfermedad (estadiación ) para aplicar un tratamiento racional.8
En la actualidad, además de los aspectos señalados anteriormente,es imprescindible precisar, al momento del diagnóstico, la presencia o no de algunos elementos que se conocen como factores de pronóstico desfavorable y que, al detectarse, permiten inferir la posible evolución de los pacientes en los que se presentan y, en ocasiones, pueden condicionar cambios en el esquema terapéutico a utilizar o modificarlo si la respuesta precoz inicial no es la esperada.9
Múltiples han sido los factores de pronóstico desfavorable señalados en los LNH hasta el momento: relacionados con el enfermo,7,8-11 con la enfermedad 7,8,10,12 y con el tratamiento,7 algunos de ellos han sido agrupados por diferentes equipos de trabajo para definir grupos pronóstico al diagnóstico de la enfermedad, y dentro de estos se destaca el Proyecto Internacional de Factores Pronóstico en LNH (IPI),7,9,13 su utilidad radica en la relativa facilidad para conformar grupos etáreos y pronóstico con estos pacientes y su capacidad para predecir en cada grupo la posible respuesta terapéutica y evolutiva, lo cual hace que en la actualidad sea utilizado ampliamente.
Por los elementos antes señalados, se realiza un estudio de los pacientes diagnosticados y tratados por LNH de células grandes en el Servicio de Hematología del Hospital Clinicoquirúrgico Hermanos Ameijeiras, desde 1983 hasta diciembre de 2003, para conocer su comportamiento al aplicarle los parámetros considerados en el IPI; 7,9,13 en cada grupo etáreo (GE) y en cada grupo pronóstico (GP) se determinó el porcentaje de remisión completa (RC) alcanzado y la probabilidad de supervivencia global (SG) a los 5 años y comparar nuestros resultados entre ellos y con los reportados por la literatura en estudios similares.
Métodos
La muestra de la investigación estuvo constituida por todos los pacientes mayores de 15 años de edad que tenían diagnóstico de LNH de células grandes, atendidos desde el inicio de la enfermedad en el Servicio de Hematología del Hospital Clinicoquirúrgico Hermanos Ameijeiras, desde 1983 hasta diciembre del 2003 y que recibieron tratamiento por el mismo.
El diagnóstico y clasificación histológica se efectuó en el Departamento de Anatomía Patológica de este hospital, se utilizaron como clasificaciones la Formulación de Trabajo y la Revised European-American Classification of Lymphoid Neoplasms (REAL) 7,14-16 ya sea en biopsias de ganglio u otro tejido, realizado o confirmado en este centro.
Todos los pacientes fueron sometidos al Protocolo de Estudio y Estadiación establecido en el servicio que incluye los siguientes aspectos:
- Interrogatorio: presencia de síntomas B, factores predisponentes.
- Examen físico: hígado, bazo, áreas ganglionares periféricas incluyendo las epitrocleares y postauriculares, anillo de Waldeyer (evaluación por Otorrinolaringología).
- Imagenología:
- Radiografía simple de tórax.
-Tomografía axial computarizada de tórax (TAC): si había anomalías en la radiografía simple.
-Ultrasonido de abdomen, pelvis y áreas ganglionares periféricas.
-Radiografía de estómago si presentaba toma del anillo de Waldeyer
- Estudios hematológicos: hemograma, eritrosedimentación, medulograma, biopsia de médula ósea, coagulograma.
- Laparoscopia con biopsia hepática.
- Biopsia de otros sitios afectados, según el caso.
La extensión de la enfermedad se determinó según la clasificación en estadios de Ann Arbor.9
De todos estos criterios tomamos los parámetros que se requieren para aplicar el IPI 7,9,13 y que son los siguientes:
- Edad.
- Estado general.
- Valor de la deshidrogenasa láctica (DHL).
- Estadio.
- Presencia de toma extraganglionar.
Según lo normado en el IPI, los pacientes se dividieron en 2 grupos etáreos y estos a su vez, en 4 grupos pronóstico. Se realizó el análisis de los valores de cada uno de los anteriores parámetros y se le asignó el puntaje establecido a cada uno de ellos, según los criterios establecidos por el IPI 7,10,15 luego se procedió a determinar el total de factores desfavorables que presentó cada enfermo para ubicarlo en el grupo etáreo y pronóstico correspondiente.
Al concluir el tratamiento inicial impuesto (inducción), se determinó si se alcanzó la remisión completa (RC) y, evolutivamente, la supervivencia global (SG) a los 5 años y se consideraron las formas siguientes:
- Remisión completa
- Desaparición de síntomas y signos de la enfermedad sin manifestaciones residuales del tumor.
- Supervivencia global
- Desde la fecha de diagnóstico hasta la fecha de última consulta o fallecimiento.
Finalizó el estudio comparando los resultados alcanzados entre los grupos etáreos y pronóstico y con los reportados por el IPI en otros estudios para cada grupo en específico.9
Todas las variables anteriormente señaladas se obtuvieron de cada paciente al llegarse al diagnóstico de la enfermedad, y el rango de normalidad de los parámetros de laboratorio con sus unidades de medida fueron los de la técnica en uso por el laboratorio de la institución en dicho momento.
El dato primario se obtuvo de las historias clínicas confeccionadas en el Servicio de Hematología del hospital para estos pacientes.
Una vez obtenidos los resultados se confeccionaron tablas y gráficos para una mejor comprensión de los mismos. Se calcularon los porcentajes y se analizó la supervivencia mediante la curva de Kaplan-Meier.17
Resultados
El universo de estudio estuvo constituido por 121 pacientes, los que fueron agrupados según criterios del IPI en 2 grupos etáreos; el Grupo A (para todas las edades) con 121 pacientes y el Grupo B (ajustado a la edad de 60 años o menos) con 78 pacientes.
En el Grupo A se encontraron 50 pacientes (41,3 %) en el grupo pronóstico bajo (GPB), y 46 (38,2 %) en el bajo-intermedio (GPBI), considerados en su conjunto como de buen pronóstico; otros 20 pacientes (16,5 %) se ubicaron en el alto-intermedio (GPAI) y 5 (4,1 %) en el alto (GPA).
Al realizar igual proceder con los pacientes del Grupo B, observamos en los GPBI y GPAI a 34 (43, 6 %) y 29 pacientes (37, 2 %), respectivamente. En el GPB se hallaron 13 casos (16,6 %) y en el GPA, solo 2 (2,6 %).
La tabla 1 muestra que 57 pacientes de los 121 del Grupo A alcanzaron la RC para un 47, 1 % y el mayor porcentaje de RC fue en los GPB y GPBI (54 % y 52, 2 %, respectivamente), ésta no se obtuvo en ninguno de los 5 pacientes del GPA.
En similar evaluación para los pacientes del Grupo B (tabla 2) se observa que la RC fue del 50 % (39 / 78 ), la más elevada fue en los GPA y GPB con 100 y 69, 2 %, respectivamente, mientras que en los GPBI y GPAI se alcanzó en 44 % para ambos.
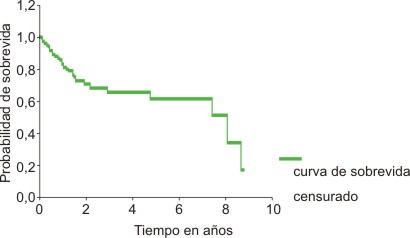
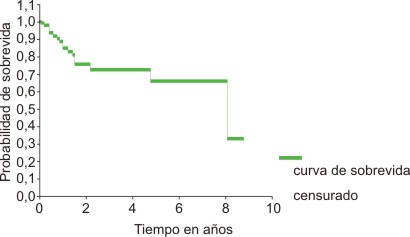
La probabilidad de SG en el Grupo A (fig.1) fue del 60 % a los 5 años; mientras que en el Grupo B fue del 66 % en igual período (fig. 2).
Tabla 1. Índice Pronóstico Internacional en LNH de células grandes. Remisión completa, según grupos pronóstico del IPI, para todas las edades (Grupo A)
| GP | No. de casos | RC | (%) |
| B | 50 | 27 | (54,0) |
| B-I | 46 | 24 | (52,2) |
| A-I | 20 | 6 | (30,0) |
| A | 5 | 0 | (0) |
| Total | 121 | 57 | (47,1) |
Tabla 2. Índice Pronóstico Internacional en LNH de células grandes. Remisión ccompleta, según grupos pronóstico del IPI, adecuado a la edad (grupo B)
| GP | No. de casos | RC | (%) |
| B | 13 | 9 | (69,2) |
| B-I | 34 | 15 | (44,1) |
| A-I | 29 | 13 | (44,8) |
| A | 2 | 2 | (100) |
| Total | 78 | 39 | (50,0) |
Fig. 1. LNH de células grandes. Sobrevida global.
Fig. 2. LNH de células grandes. Grupo B. Sobrevida global.
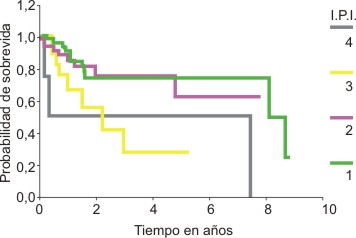
Al analizar por separado la SG según los GP del IPI en el Grupo A (fig. 3) se aprecia que la SG a los 5 años fue del 75 % para el GPB, 62 % en el GPBI, 28 % en el GPAI y del 50 % en el GPA.
Fig. 3. LNH de células grandes. Sobrevida global según I.P.I.
La SG a los 5 años (fig. 4) en el Grupo B, fue del 90 % para el GPB, 65 % para el GPBI y del 50 % para el GPAI; ningún paciente del GPA alcanzó los 5 años de evolución.
Fig. 4. LNH de células grandes. Grupo B. Sobrevida según I.P.I.
Discusión
En el presente estudio se observó que en el Grupo A la mayor cantidad de pacientes se encontró en los grupos GPB y GPBI, mientras que en el Grupo B se concentraron, fundamentalmente, en los GPBI y GPAI, lo cual coincidió con lo referido por Armitage.9
El porcentaje de RC en general del Grupo A fue del 47,1 % (tabla 1) y el mayor porcentaje se obtuvo en los GPB y GBPI con 54 y 52,2 % respectivamente; este resultado es similar a los obtenidos por Armitage y Trumper 9,18 y apoya el planteamiento de que mientras es menor el número de factores pronóstico desfavorables, las posibilidades de alcanzar la RC son mayores.
En el Grupo B (tabla 2), el porcentaje global de RC fue del 50 %, y el mayor se obtuvo en el GPA (100 %), seguido en orden decreciente por el GPB (69, 2 %), en los GPBI y GPAI se obtuvieron valores similares (44 %). En los resultados comunicados por otros autores,9,18-20 existe coincidencia en este orden decreciente en los 3 últimos GP, pero obtienen la peor respuesta en el alto, el resultado alcanzado por nosotros, totalmente diferente en este grupo, puede deberse a que estaba constituido por una cantidad mínima de pacientes (solo 2), y cualquier valor absoluto obtenido representa un porcentaje muy elevado.
Al comparar los resultados entre ambos grupos etáreos (GE), observamos que en el Grupo B se obtuvo un porcentaje de RC algo superior al del Grupo A, este resultado apoya lo planteado sobre la edad como un factor de pronóstico desfavorable muy importante,7,9,10 además de inferirse que la edad puede ser un factor limitante para la intensidad de la terapéutica y esto influir en los resultados algo más bajos obtenidos en el Grupo A que en el Grupo B.
La SG a los 5 años (figs. 1 y 2) fue del 60 % en el Grupo A y del 66 % en el Grupo B. Resultados similares se han publicado sobre este particular al comparar ambos GE, siempre con mejores resultados en el grupo que analiza a los pacientes de 60 años o menos (Grupo B)19,20 y apoya también los aspectos considerados anteriormente sobre la implicación de la edad como un factor de pronóstico desfavorable importante y como limitante en la intensidad de la terapéutica.
Al analizar en el Grupo A, de forma particular, la SG según SP del IPI (fig. 3) observamos que aquí también influye la presencia de tan solo 5 pacientes en el GPA pues, aunque uno solo alcanzó los 5 años de supervivencia, este representó el 50 % en este subgrupo; pero de forma general, la tendencia de la SG en el estudio es decreciente en el orden de GPB, GPBI y GPAI, lo cual obtienen otros autores de forma similar.9,18-22
Resultado similar observamos en el Grupo B (fig. 4), pues a los 5 años la mayor SG se obtiene en el GPB y es decreciente al GPBI y GPAI hasta llegar al GPA en el cual ningún paciente alcanzó este período evaluativo, igual tendencia se reporta en otros estudios sobre esta temática.9,18-20,22
El hecho de obtenerse los mejores resultados en los GPB y GPBI, independientemente del GE23-25 hace que surja una posibilidad terapéutica en el orden práctico, pues se propone para los pacientes más jóvenes incluidos en los GPA y GPAI del IPI, individualizar la terapéutica, utilizando esquemas más enérgicos, 4 incluyendo el trasplante de células progenitoras hematopoyéticas (TCPH), para obtener mejores resultados en estos subgrupos considerados de peor pronóstico.4,20,24-26
Al analizar de forma global y en valores absolutos los resultados del actual estudio, observamos que una respuesta algo superior, en relación a RC y SG, se obtiene en el grupo que incluye solo a los pacientes de 60 años de edad o menos, lo que pudiera relacionarse con que este grupo incluye los pacientes que recibieron los esquemas terapéuticos más enérgicos, mientras que al analizar el Grupo A (todas las edades), se incluye también la respuesta a una terapéutica menos enérgica que fue necesario utilizar en los pacientes de edad superior a los 60 años.
Si realizamos análisis similar, en relación con RC y SG, en los diferentes GP señalados por el IPI, observamos que los mejores resultados los obtuvimos en los GPB y GPBI (buen pronóstico), pues en el GPA, aunque presentó resultados algo superiores que el GPAI, estuvo influenciado por el número de pacientes dentro del mismo y con respecto a SG no logró rebasar a los subgrupos considerados de buen pronóstico.
Es imprescindible realizar algunas consideraciones sobre los elementos que influyeron en los resultados obtenidos, uno de ellos es lo escaso de la muestra analizada, pues muchos de los estudios revisados para comparar, son de carácter multicéntrico y la casuística es muy superior a la nuestra, por lo que este aspecto cuantitativo puede influir en los resultados encontrados. Otro elemento es que un número importante de pacientes del presente estudio continúan su seguimiento evolutivo a largo plazo en sus hospitales de base, por lo que su evaluación (con respecto a la supervivencia) no es de nuestro total conocimiento; y el último aspecto a considerar radica en la utilización en otros centros, de regímenes terapéuticos más enérgicos que los utilizados por nuestro servicio en el Grupo B de pacientes, ubicados en los GPA y GPAI, en los que se señala que dichos esquemas son más efectivos y que producen un mínimo de toxicidad 19,27 además de que otros grupos plantean realizar desde el inicio del tratamiento una intensificación temprana con altas dosis de quimioterapia seguido de TCPH-Autólogo,20 pues en resultados comparativos entre grupos de pacientes que recibieron quimioterapia a dosis convencionales vs. otro grupo que recibió quimioterapia intensiva seguida de TCPH Autólogo, en este segundo grupo los resultados obtenidos, en relación con la supervivencia, fueron superiores 28-31 y todo lo anterior influye en la obtención de resultados superiores a los mostrados en nuestro estudio.
Mediante este estudio se logró comprobar la facilidad de la aplicación de este proyecto (IPI) el cual puede ser aplicado por hematólogos, clínicos y otros médicos, además podemos plantear que este trabajo está siendo utilizado por nuestros hematólogos de forma muy didáctica afirmando que el mismo se está empleando por vez primera en el centro y en Ciudad de La Habana y con posibilidades de extenderlo a otras enfermedades hematológicas, lo cual nos está permitiendo inferir la posible evolución de los pacientes y en ocasiones condicionar cambios en el esquema terapéutico a utilizar o modificarlo si la respuesta inicial no es la esperada.
Agradecimientos
Los autores agradecen al Prof. Eduardo Cairo Valcárcel y a la Dra. Ángela Gutiérrez Rojas su colaboración en la realización del presente trabajo.
Summary
Evolution of the large cell non-Hodgkin's lymphomas according to the International Prognostic Index
The International Prognostic Index (IPI) groups a series of prognostic factors that allow to predict the probable clinical evolution of non-Hodgkin's lymphomas (NHL). It was used in 121 patients with diagnosis of large-cell NHL. It was stratified into 2 age groups and these at the same time were divided into 4 Prognostic Groups (PG). In the Group A, where pàtients of all ages were included, the greatest number was found in the Low Prognostic Groups (LPG) and Low-Intermediate Prognostic Groups (LIPG) with 41.32 and 38.02 %, respectively. Complete Remission (CR) was attained in 47.1 %. The highest figures of remissions were observed in the LPG (54 %) and in the LIPG (52 %) The probability of Global Survival (GS) at 5 years was 60 %. The highest was obtained in the LPG (75 %) and in the LIPG (62 %). Group B included patients aged 60 or under. Most of them were in the LIPG (43.6 %) and in the High-Intermediate Prognostic Group (37.2 %). 50 % of CR was achieved in this group. The best therapeutic response was obtained in the High PG with 100 % of CR (but with only 2 patients), followed by the LPG with 69.2 %. GS at five years was 66 %. The highest was that of the LPG (90 %), followed by the ILPG (65 %). It was proved in a general way that better results are obtained in relation to CR and GS in the group analizing only patients under 60 and in the groups of good prognosis (LPG and LIPG).
Key words: Non-Hodgkin's lymphoma/prognostic group/international prognostic index.
Referencias bibliográficas
1. Greer JP, Macon WR, List AF. Non-Hodgkin's lymphomas. En: Lee GR, Foerster J, Lukens J, Paraskevas F, Grere JP, Rodgers GM, eds. Wintrobe's Clinical Hematology. 9. ed. Philadelphia : Lea & Febiger, 1993:2082- 142.
2. San Miguel JF, Tomas JF, Martín MJ, Ríos A, Moraleda JM, Cañizo MC, et al. Linfoma no-Hodgkinianos II-Factores pronósticos. Sangre. 1988;33:367-71.
3. Chabner BA, Johnson RE, Young RC, Canellos GP, Hubbard SP, Johnson SK , et al. Sequential non-surgical and surgical staging of non-Hodgkin's lymphomas. Ann Intern Med 1976; 85:149-54.
4. Areces F, Rodriguez D. Linfomas no hodgkinianos agresivos: ¿Después del CHOP sólo el CHOP? Rev Cubana 2003;42(1):79-88.
5. Greer JP, Macon WR, McCurley TL. Non-Hodgkin's lymphomas. En: Lee GR, Foerster J, Lukens J, Paraskevas F, Grere JP, Rodgers GM, eds .Wintrobe's Clinical Hematology. 10. ed. USA : Williams & Wilkins, 1998:2451-68.
6. Greenlee RT, Murray T, Bolden S. Cancer Statistics, 2000. CA Cancer J Clin. 2000;50:7-33.
7. Monserrat E, Díaz J. Enfermedades ganglionares: Linfomas no hodgkinianos. En: Farreras P, Rozman L. Medicina Interna. 13.ed. Madrid: Mosby-Doyma Libros, 1995:1738 - 43.
8. Carbone P, Kaplan HS, Musshoff K. Report of the Committee on non-Hodgkin's Disease Staging Classification. Cáncer Res. 1971;31:1860.
9. Armitage JG, Carde P, Wolfmax. Non-Hodgkin's lymphoma: Treatment of large cell lymphomas Rev. Invest. Clin. 1994; suppl abri: 83 - 6.
10. Horwich A, Peckham MJ, Bad Risk Non-Hodgkin lymphomas. Semin Hematol. 1983; 20: 35-42.
11. Minna JD, Higgins GA , Glatstein EJ. Cancer of the lung. En: Devita VT. Cáncer Principles and practice of Oncology. Philadelphia :Lippincott,1982.p. 424.
12. Fasola G, Fanin R, Gherlinzoni F. Serum LDH Concentration in non-Hodgkin's lymphomas. Relationship to histologic type, tumor mass and presentation features. Acta Haematol 1984; 72:231-8.
13. The International Non-Hodgkin Lymphoma Prognostic Factors L.T Project. A prediction model for aggressive non-Hodgkin lymphoma. N Engl J Med 1993;329:987-94.
14. Wang Y. Classification of non-Hodgkin's lymphoma ( Editorial ). AJR 1986;147:205-8.
15. Frizzera G. Pathology and clinical correlations of the non-Hodgkin's lymphomas. En: Hoffman R. Hematology basic principles and practice. New Yok:Churchill Livingston; 1991: 939 – 41.
16. Harris NL, Jaffe ES, Stein H, Banks PM, Chan JKC, Cleary ML, et al .A revised European -American - Classification of lymphoid neoplams: a proposal from the international lymphoma study group. Blood. 1994;84:1361-92.
17. Kaplan EL, Meier P. Non – parametric estimations from incomplete observations. J Am Stat Assoc.1958 ;53 :457 – 82.
18. Trumper L, Pfreundschuh M. Therapeutic strategies for aggressive lymphomas. En: European Haematology Associaton. Congress 5, Birminghan , UK , 2000. Educational Book. Birmingham , UK , 2000 : 19 – 23.
19. Chim CS, Kwong YL, Lie AK, Lee CK, Liang R. CEOP treatment results and validity of the international prognostic index in Chinese patients with aggresive non-Hodgkin's lymphoma. Hematol Oncol.1998;16:117-23.
20. Martelli M, De Sanctis V, Avvisati G, Mandelli F. Current guidelines for the manegement of aggressive non-Hodgkin's lymphoma. Drugs. 1997; 53:957-72.
21. Gordon LI, Andersen J, Colgan J, Glick J, Resnick GD, O'Connell M, et al. Advanced diffuse non-Hodkin's lymphoma.Analysis of prognostic factors by the international index and by lactic dehidrogenase in an intergroup study. Cancer 1995; 75: 865-73.
22. Hermans J, Krol AD, Van Groningen K, Klein PM, Klein-Nelemans JC, Kramer MH, et al. International prognostic index for aggresive non-Hodgkin's lymphoma is valid for all malignancy grades. Blood. 1995;86:1400-3.
23. Aydin F, Ulusoy S, Ovali E. Results of treatment with cyclophosphamide, doxorubicin, vincristine and prednisone ( CHOP ) for non – Hodgkin's aggresive lymphoma analyzed according to the international prognostic index. J Chemother. 1997; 9 :446 – 51.
24. Fisher RI. Autologous Bone Marrow Transplantation for Aggressive Non-Hodgkin's Lymphoma. J Natl Cancer Inst. 2003;93:4-5.
25. Shipp M, Abeloff M, Antman K . International Consensus Conference on high dose therapy with hematopoietic stem-cell transplantation in aggressive non-Hodgkin's lymphomas: Report of the jury. Ann Oncol1999;13:13-9.
26. Arranz R, Sanz-Rodriguez C, Pajuelo FJ, Martínez Chamorro C, Acevedo A, Pérez G et al. Hematopoietic stem cell transplantation as salvage treatment in patients with aggressive non-Hodgkin's lymphoma] . Med Clin. 2000;114(4):128-31.
27. Dreiher J, Shpilberg O, Raamami P, Chetrit A, Ben-Bassat I.The MACOP-B and VACOD-B combination chemotherapy for young patients with intermediate-grade non-Hodgkin's lymphoma. Leuk Res. 1998;22:997-1002.
28. Haioun C, Lepage E, Gisselbrecht C, Bastion Y, Coiffier B, Brice P, et al. Benefit of autologous bone trasplantation over sequential chemotherapy in poor-risk aggresive non-Hodgkin's lymphoma: updated results of the prospective study LNH 87-2 Groupe d'Etude des Lymphomes de l'Adulte. J Clin Oncol. 1997;15:1131-7.
29. Nademanee A, Molina A, O'Donnell MR, Dagis A, Snyder DS, Parker P, et al. Results of high-dose therapy and autologous bone marrow/stem cell transplantation during remission in poor-risk intermediate and high-grade lymphoma: international index high and high-intermediate risk group. Blood. 1997;15:3844-52.
30. Moskowitz CH, Nimer SD, Glassman JR, Portlock CS, Yahalom J, Straus DJ, et al. The international prognostic index predicts for outcome following autologous stem cell transplantation in patients with relapsed and primary refractory intermediate-grade lymphoma. Bone Marrow Transplant .1999;23:561-7.
31. Cortelazzo S, Rosi A, Bellavita P, Oldani E, Viero P, Buelli M, et al. Clinical outcome after autologous tranplantation in non-Hodgkin's lymphoma patients international prognostic index. Ann Oncol. 1999;10:427-32.
Recibido: 23 de mayo de 2005. Aprobado: 6 de octubre de 2005.
Dra. Lionia C. Vasconcelos Elizondo. Hospital Clinicoquirúrgico Hermanos Ameijeiras Servicio de Hematología, San Lázaro No. 701 entre Belascoaín y Marqués González, Centro Habana, Ciudad de La Habana , Cuba.
1Especialista de I Grado en Hematología. Clínica de 43. Ministerio del Interior.
2Especialista de II Grado en Hematología. Hospital Clinicoquirúrgico Hermanos Ameijeiras Servicio de Hematología.