Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina
versión On-line ISSN 1561-302X
Rev cubana med v.50 n.2 Ciudad de la Habana abr.-jun. 2011
TRABAJOS ORIGINALES
Características clínicas y resultados terapéuticos de linfomas no Hodgkin de células grandes B mediastinal primarios
Clinical features and therapeutic results of primary mediastinal large B- cells non-Hodgkin's lymphomas
Reysel Chávez Medina,I José Carnot Uria,II Raúl de Castro Arenas,II Jorge Muñío Perurena,III Guillermo Pérez Román,IV Aramís Núñez QuintanaV
IEspecialista de I Grado en Medicina General Integral. Especialista de I Grado en Hematología. Hospital Clinicoquirúrguco "Hermanos Ameijeiras". La Habana, Cuba.
IIEspecialista de II Grado en Hematología. Profesor Consultante. Hospital Clinicoquirúrguco "Hermanos Ameijeiras". La Habana, Cuba.
IIIEspecialista de II Grado en Hematología. Profesor Auxiliar. Hospital Clinicoquirúrguco "Hermanos Ameijeiras". La Habana, Cuba.
IVEspecialista de II Grado en Hematología. Instructor. Hospital Clinicoquirúrguco "Hermanos Ameijeiras". La Habana, Cuba.
VIEspecialista de I Grado en Hematología. Asistente. Hospital Clinicoquirúrguco "Hermanos Ameijeiras". La Habana, Cuba.
RESUMEN
Se realizó un estudio observacional, descriptivo y retrospectivo para evaluar las características clinicobiológicas y los resultados terapéuticos del linfoma de células grandes B mediastinal primario, en 34 pacientes atendidos en el Hospital Clinicoquirúrgico "Hermanos Ameijeiras" desde junio de 1989 a febrero de 2009. Se halló predominio del sexo femenino (61,8 %), edad promedio de 31,5 años (19 a 61 años) y de la raza blanca (70,6 %). Fueron más frecuentes los estadios localizados (67,7 %), sin síntomas B (64,7 %) y con gran masa tumoral (70,6 %). La supervivencia global y la supervivencia libre de progresión a los 5 años fueron 53,4 y 43,4 %, respectivamente. La supervivencia global a los 3 años de los pacientes tratados con MACOPB/VACOPB, CHOP y R-CHOP fue de 77,7; 30,4 y 100 %, respectivamente. Se comprobó que los pacientes tratados con MACOPB/VACOPB tuvieron mejores resultados que los tratados con CHOP. El índice pronóstico internacional ajustado a la edad no fue predictor de supervivencia. En el análisis multivariable, el único predictor de supervivencia fue el tratamiento utilizado (CHOP contra MACOPB). El uso rutinario de la radioterapia no tuvo impacto significativo en la supervivencia global ni en la supervivencia libre de progresión a los 5 años.
Palabras clave: Linfoma no Hodgkin de células grandes B mediastinal primario.
ABSTRACT
A retrospective, descriptive and observational study was conducted to assess the clinical-biological features and the therapeutic results of the primary mediastinal of large B cells lymphoma in 34 patients seen in the "Hermanos Ameijeiras" Clinical Surgical Hospital from June, 1989 to February, 2009. There was predominance of female sex (61.8 %), mean age of 31.5 years (19 to 61 years) and of white race (70.6 %). The localized stages were more frequent (67.7 %), without B symptoms (64.7 %) and with a large tumor mass (70.6 %). Global survival and the free of progression survival at five years were of 53.4 and 43.4 %, respectively. The global survival at three years of the patients treated with MACOPB/VACOPB, CHOP and R-CHOP was of 77.7; 30.4 and 100 %, respectively. It was proved that patients treated with MACOPB/VACOPB had better results than those treated with CHOP. Age-adjusted international prognostic rate was not a survival predictor. In multivariable analysis, the only survival predictor was the applied (CHOP versus MACOPB). The routine use of radiotherapy has neither a significant impact on the global survival nor on the free of progression survival at five years.
Key words: No-Hodgkin primary mediastinal large B cells lymphoma.
INTRODUCCIÓN
El linfoma de células grandes B mediastinal primario (LCGBMP) se describió a principios de los años 80, se distinguió como un grupo de linfomas del adulto, de localización mediastínica, de rápido crecimiento y tendencia a la agresividad local, que presentaba características histológicas comunes a los linfomas difusos pobremente diferenciados, con presencia de marcadores B y esclerosis.1-3 Constituye el 3 % de los linfomas no Hodgkin y de 4 a 7 % de los linfomas del mediastino.3 Afecta, fundamentalmente, a adultos entre la tercera y cuarta décadas de la vida, con un ligero predominio en mujeres.4,5
Su presentación, en la mayoría de los casos, se acompaña de compresión de estructuras mediastínicas (tos irritativa, disnea, disfagia, disfonía), de rápida progresión, es muy frecuente el síndrome de vena cava superior (hasta en 40 % de casos).6
El análisis de los factores pronósticos ha sido inconsistente y no existe consenso acerca de la utilidad del índice pronóstico internacional (IPI) en esta enfermedad.7,8
El tratamiento óptimo del LCGBMP no está bien establecido. Los pacientes son tratados con varios agentes quimioterapéuticos, combinados o no con la radioterapia torácica.
El comportamiento variable de los LCGBMP en sus características clínicas, biológicas y en los resultados al tratamiento nos motivó a la realización del presente trabajo, con el objetivo principal de analizar las características clínico-biológicas y los resultados terapéuticos de los LCGBMP diagnosticados.
MÉTODOS
Se realizó un estudio observacional, descriptivo y retrospectivo en un grupo de pacientes atendidos en el Servicio de Hematología del Hospital Clinicoquirúrgico "Hermanos Ameijeiras", en el período comprendido desde junio de 1989 hasta febrero del 2009.
El universo de trabajo estuvo constituido por 42 pacientes mayores de 15 años con diagnóstico de LCGBMP, según la clasificación actual. Se tuvieron en cuenta para la selección los pacientes que presentaron una masa mediastinal y fueron considerados LCGBMP basados en la clasificación REAL/WHO y pacientes con historia clínica que tuviera los datos necesarios para la investigación.
Se excluyeron pacientes con diagnóstico de SIDA y aquellos con infiltración mediastinal como parte de la extensión de un linfoma originado en otro lugar.
La muestra quedó constituida por 34 pacientes. El diagnóstico se realizó o verificó en el Departamento de Anatomía Patológica de este centro a partir del estudio histológico por biopsia de ganglios linfáticos periféricos o profundos, médula ósea, bazo, hígado o de otros tejidos. Para estadificar la enfermedad, todos los pacientes fueron sometidos a una evaluación que incluyó interrogatorio, examen físico, hemograma, eritrosedimentación, coagulograma, medulograma y biopsia de medula ósea, química sanguínea, estudios virológicos, radiografía simple de tórax, ultrasonido de abdomen, pelvis y ganglios periféricos y TAC de tórax y abdomen.
La extensión de la enfermedad se determinó según la clasificación en estadíos de Ann Arbor con las modificaciones de Cotswolds.
Se determinó la presencia de factores de riesgo, según índice pronóstico internacional (IPI), porque el LCGBMP se presenta generalmente en jóvenes, fue evaluado el IPIae (ajustado a la edad) y se consideró de riesgo si el paciente presentaba 3 o más factores de riesgo.
Fueron usados, además, otros factores pronósticos no incluidos en el IPIae como: complicaciones pleurales o pericárdicas, síntomas B, gran masa tumoral o bulky, LDH mayor de 2 veces el límite normal (VLN).
Los pacientes fueron tratados con diferentes esquemas de quimioterapia. En un grupo de casos se utilizó la radioterapia como consolidación, después de la quimioterapia.
La evaluación de los resultados obtenidos con los diferentes esquemas utilizados en nuestro estudio se realizó de 1 a 3 meses después y se determinó: remisión completa (RC), remisión parcial (RP), no respuesta (NR), enfermedad progresiva (EP), recaída.
Para ver la evolución de los pacientes se determinó a saber: sobrevida global (SG) y sobrevida libre de progresión (SLP).
En el análisis univarible se emplearon técnicas de análisis de supervivencia, en particular el método de Kaplan-Meier y el test de Log rank y los factores que fueron potencialmente predictores de SG y SLP (p < 0,05); se realizó el análisis multivariable con el fin de evaluar la influencia independiente de cada factor, usando el modelo con regresión de Cox. El procesamiento se realizó mediante el paquete estadístico SPSS para Windows versión 13.0.
RESULTADOS
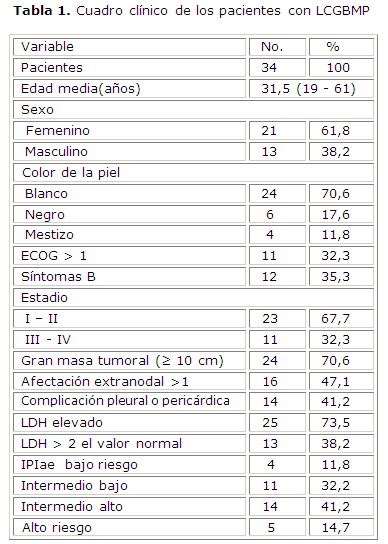
En la tabla 1 se muestra que el rango de edades estuvo comprendido entre 19 y 61 años para una media de 31,5 años. El 61,8 % de los pacientes eran del sexo femenino. Predominó el color de la piel blanca (24 casos, 70,6 %).
El 32,3 % de los pacientes, en el momento del diagnóstico, tenía un estado de actividad (ECOG mayor de 1). Sólo el 35,3 % de los pacientes presentaba síntomas B al inicio de la enfermedad. La mayoría de los pacientes se encontraba en estadio I o II.
El tratamiento usado con más frecuencia fue el CHOP (19 pacientes) para 55,9 %, seguido del MACOP-B/VACOP-B, en 9 pacientes (26,5 %) y del R-CHOP en 6 (17,6 %). A 19 pacientes (55,9 %) se les aplicó radioterapia mediastinal como consolidación de la respuesta primaria.
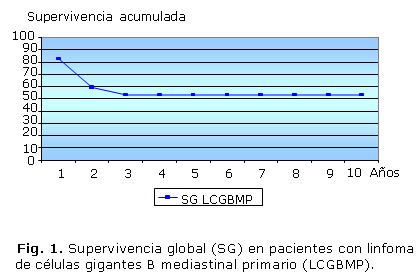
Transcurridos 5 años del diagnóstico de la enfermedad, la supervivencia global era de 53,4 % (fig. 1) y el 43,4 % de los pacientes se encontraba libre de progresión (fig. 2).
En 18 pacientes (52,9 %) se obtuvo respuesta completa, en 7 (20,6 %) respuesta parcial, en otros 4 (11,8 %) no se observó respuesta y en el 14,7 % se presentó enfermedad progresiva.
De los 19 pacientes que recibieron CHOP, el 31,6 % obtuvo remisión completa, el mismo porcentaje presentó remisión parcial e igual cifra, no respondió a este tratamiento, el 5,2 % presentó enfermedad progresiva. De los pacientes que recibieron MACOP-B o VACOP-B, el 66,7 % obtuvo RC, el 11,1 % remisión parcial, igual porcentaje de pacientes no obtuvo respuesta y la misma cifra, presentó enfermedad progresiva. En el momento de concluir el estudio, el 100 % de los pacientes que recibieron R-CHOP obtuvo RC.
En la figura 3 se observa que la supervivencia global a los 3 años de los pacientes tratados con CHOP, MACOP-B/VACOP-B, R-CHOP, fue de 30,4; 77,7 y 100 %, respectivamente.
La comparación de la supervivencia usando el método de Kaplan-Meier mostró que solo MACOP-B/VACOP-B y CHOP fueron significativamente diferentes (p= 0,04). En cambio no hubo diferencias en la supervivencia global a los 3 años entre CHOP y R-CHOP y entre R-CHOP y MACOP-B/VACOP-B.
Para los pacientes clasificados como de bajo riesgo, la SG a los 5 años fue de 66,6 %, para los que tenían riesgo intermedio bajo fue de 60,0 %, para los pacientes con riesgo intermedio alto fue de 58,2 % y para los de alto riesgo, de 20,0 %.
La supervivencia global a los 5 años para los pacientes que tenía IPIae bajo riesgo fue 50,3 % y de los que tenía IPIae alto riesgo fue de 43,8 %. La diferencia no fue significativa p= 0,36.
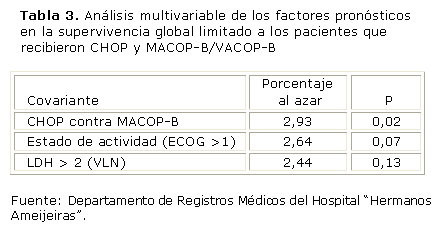
Sólo el tipo de tratamiento impuesto (CHOP contra MACOP-B), la LDH mayor 2 VLN y el estado de actividad dado por ECOG > 1, se correlacionan con un porcentaje de supervivencia reducido (tabla 2). En la tabla 3 se muestra que el único predictor de supervivencia fue el tratamiento utilizado (CHOP contra MACOP-B).
La supervivencia global a los 5 años, de los pacientes que recibieron radioterapia como consolidación, fue de 58,5 % y de 48,2 %, la de aquellos que no la recibieron (p= 0,14). Los pacientes que utilizaron la radioterapia como consolidación presentaron una supervivencia libre de progresión de 48,4 % y 36,7 % los que no recibieron dicho tratamiento (p=0,10).
DISCUSIÓN
La edad promedio de los pacientes con LCGBMP inestigados se corresponde con la que se expone en la mayoría de la bibliografía revisada.1,4-6 En el estudio de Hamlin9 la edad promedio fue 32 años, sin embargo Savage10 reporta una edad promedio superior (37 años). El predominio del sexo femenino, también está en correspondencia con lo planteado en la mayoría de la literatura consultada,4-6,9 sin embargo, Savage10 en su estudio encontró predominio del sexo masculino.
En este trabajo, la remisión completa, la supervivencia global a los 5 años y la supervivencia libre de progresión se encontraron por debajo de la mayoría de los datos expuestos en la bibliografía,9-11 esto se debe probablemente a que la gran mayoría de los pacientes en este estudio fueron tratados con CHOP, el cual fue el esquema de tratamiento con peores resultados.
En el estudio realizado se observó que en los pacientes con LCGBMP, el tratamiento con MACOP-B/VACOP-B sí demostró superioridad al tratamiento con CHOP, a pesar de que los pacientes a los cuales se les aplicó MACOP-B/VACOP-B se encontraban con los factores pronósticos más desfavorables. Igualmente, Todeschini, en el 2004,7 demostró mejor porcentaje de respuesta completa al MACOP-B comparado con el CHOP (80 contra 51 %); sin embargo, otros estudios plantean que en los enfermos con LCGBGD no se ha demostrado superioridad de los regímenes de segunda y tercera generación (MACOP-B/VACOP-B) con respecto al CHOP.12 Estudios recientes sugieren que los regímenes más agresivos están asociados con los mejores resultados.7,13 Cuando se comparó el CHOP con el R-CHOP, no se reveló una mejoría en la supervivencia, quizás porque eran muy pocos los pacientes incluidos en este esquema (R-CHOP) y la media de seguimiento también era muy pequeña. Es posible que si se incluyen más pacientes y se alarga el tiempo de seguimiento, se observe el beneficio en esta afección, inclusive con un porcentaje de cura igual a los esquemas intensivos (MACOP-B/VACOP-B). En los últimos tiempos, la tendencia ha sido asociarle rituximab al CHOP, tanto para el linfoma difuso de células grande B (LDCGB) como para los LCGBMP en estadios avanzados.14 El uso del rituximab combinado con el CHOP ha dado un cambio favorable en los resultados del tratamiento, se ha demostrado superioridad de este esquema con respecto al CHOP.12,15-17 Sin embargo, el R-CHOP en el LCGBMP no ha sido extensamente estudiado.
Debido a que los pacientes que presentan esta enfermedad son jóvenes se esperaba que el IPIae fuera predictor de supervivencia. Pero en el estudio no encontramos este resultado, en realidad las personas que tienen mayor riesgo de una supervivencia reducida (definida como la presencia de 3 o más factores de riesgo) tienen una supervivencia global de 43,8 % a los 5 años lo cual no tiene una diferencia significativa con respecto a los pacientes de bajo riesgo de supervivencia reducida (p=0,36), estos resultados son similares a los encontrados por otros autores.9,10,18
En los LCGBMP, el fallo del IPIae puede estar relacionado con las características clínicas de la enfermedad. La LDH está casi siempre elevada (73,5 %), perdiendo con esto poder descriminativo, la mayoría de los pacientes son menores de 40 años y con estadios localizados.
En el análisis univariable se evaluó una serie de parámetros clínicos para determinar si eran predictores de supervivencia. En contraste con algunos reportes,19 la presencia de masa bulky no fue predictor significativo de supervivencia, esto es probablemente consecuencia de la muestra pequeña y de que la mayoría de los pacientes en este estudio la presentan (70,6 %).
La utilización de quimioterapia intensiva a base de MACOP-B/VACOP-B sí fue predictor significativo de supervivencia al compararla con la utilización del CHOP, esto concuerda con lo que se afirma en la bibliografía revisada.10,18 La LDH 2 veces el valor normal y el peor estado de actividad dado por ECOG mayor de 1 también se encontraron como predictores significativos de supervivencia en este estudio, lo cual se corresponde con el estudio de Savage10 y se halla en contraste con los resultados del estudio de Hamlin.9 En el análisis multivariable sólo el tipo de tratamiento utilizado fue predictor de supervivencia coincidiendo con lo de la bibliografía revisada.9,10,18
En el estudio, el uso de la radioterapia como consolidación de la quimioterapia, no mostró diferencias significativas en la SLP y la SG, debido quizás a que en muchos casos la densidad residual representa tejido fibrótico en lugar de linfoma activo.
El uso de los regímenes de segunda y tercera generación en conjunto con la radioterapia ha tenido buenos resultados en los pacientes que lograron respuesta completa o parcial después de la terapia de primera línea.7,8,13 Sin embargo, otros estudios han reportado peores resultados con regímenes que contienen doxorubicina seguida de radioterapia en manto.
Algunos estudios sugieren una mejoría en la SLP cuando se utiliza la radioterapia como consolidación de la remisión completa.7 Sin embargo, en otros estudios no se ha hallado esta mejoría.9
REFERENCIAS BIBLIOGRÁFICAS
1. Stefano A, Gaidano G, Luigi P, Falini B, Gaulerd F, Zucca E, et al. Primary Mediastinal B-Cell Lymphoma. Am J Pathol. 2004;162:243-53.
2. Van Besien K, Kelta M, Bahaguna P. Primary mediastinal B-cell lymphoma: a review of pathology and management. J Clin Oncol. 2002;19:1855-64.
3. Sánchez Fayos J, Román A, Nevado MI. Linfoma mediastínico B ¿tímico?-de célula grande. Una entidad anatomoclínica en gestación. An Med Intern. 2005;13(1):37-9.
4. García-Conde J, Benet Monforte I. Linfoma no Hodgkin B frecuentes: linfomas foliculares y linfomas difusos de células grandes. En: García J, San Miguel J, Sierra J, editores. Hematología. Barcelona: Ediciones Arán; 2004. p. 799-815.
5. Kenneth A, Fisher I. Linfomas. En: Beutler E, Lichtman MA, Coller BS. Williams Hematology. 6a. ed. Madrid: Barban Libros; 2006. p. 1237-54.
6. Kimm Lr, De leeuw RJ, Savage K, Rosenwald A, Campos E, Delabie J, et al. Frequent Occurrence of Deletions in Primary Mediastinal B-Cell Lymphoma. Genes Chromosomas Cancer. 2008;46:1090-7.
7. Todeschini G, Secchi S, Morra E, Vitolo U, Orlandi E, Pasini F. Primary mediastinal large B-cell lymphoma: long-term results from a retrospective multicentre Italian experience in 138 patients treated with CHOP or MACOP-B/VACOP-B. Brit J Cancer. 2005;90:372-6.
8. Zinzani PL, Martelli M, Bendandi M, De Renzo A, Zaccaria A, Pavone E, et al. Primary mediastinal large B-cell lymphoma with sclerosis: a clinical study of 89 patients treated with MACOP-B chemotherapy and radiation therapy. Haematologica. 2002;86:187-91.
9. Hamlin PA, Portlock CS, Straus DJ. Primary mediastinal large B-cell lymphoma: optimal therapy and prognostic factor analysis in 141 consecutive patients treated at Memorial Sloan Kettering from 1980 to 1999. BJH. 2006;130(5):691-9.
10. Savage KJ, Al-Rajhi N, Voss N, Paltiel C, Klasa R, Gascoyne D. Favorable outcome of primary mediastinal large B-cell lymphoma in a single institution: the British Columbia experience. Ann Oncology. 2007;17:123-30.
11. Abou-Elella AA, Weisenburger DD, Vose JM, Kollath JP, Lynch C, Bast MA, et al. Primary mediastinal large B-cell lymphoma: a clinicopathologic study of 43 patients from the Nebraska Lymphoma Study Group. J Clin Oncology. 2000;17:784-90.
12. Coiffier B, Lepage E, Briere J. CHOP chemotherapy plus rituximab compared with CHOP alone in elderly patients with diffuse large-B-cell lymphoma. N Engl J Med. 2003;346:235-42.
13. Lamarre L, Jacobson JO, Aisemberg AC. Primary large cell lymphoma of the mediastinum. A histologic and inmunophenotypic study of 29 cases. Am Surg Pathol. 1990;13:730-9.
14. Sehn LH, Donaldson J, Chhanabhai M. Introduction of combined CHOP plus rituximab therapy dramatically improved outcome of diffuse large B-cell lymphoma in British Columbia. J Clin Oncol. 2006;23:5027-33.
15. Vassilakopoulos TP, Angelopoulou MK, Galani Z. Rituximab-CHOP and radiotherapy mediastinal large B-cell lymphoma: an update. Haematologica. 2007;91:704-13.
16. Pfreundschuh M, Trumper L, Ma D. Randomized intergroup trial of first line treatment for patients <= 60 years with diffuse large B-cell non-Hodgkin's lymphoma with a CHOP-like regimen with or without the anti-CD20 antibody rituximab -early stopping after the first interim analysis. Proc Annu Meet Am Soc Clin Oncol. 2005;23:556a.
17. Avigdor A, Sirotkin T, Shemtov N. Combination of rituximab with initial chemotherapy improves outcome of primary mediastinal B-cell lymphoma: a retrospective analysis of a single institution cohort. Blood. 2008;110-9.
18. Boleti E, Johnson WM. Primary mediastinal B-cell lymphoma. Hematol Oncol. 2009;25:157-63.
19. Mazzarotto R, Boso C, Vianello F. Primary mediastinal large B-cell lymphoma: results of intensive chemotherapy regimens (MACOP-B/VACOP-B) plus involved field radiotherapy on 53 patients. A single institution experience. Int J Radiat Oncol Biol Phys. 2007;68:823-9.
Recibido: 13 de diciembre de 2010.
Aprobado: 14 de diciembre de 2010.
Dr. Reysel Chávez Medina. Hospital Clinicoquirúrgico "Hermanos Ameijeiras", San Lázaro No. 701 entre Belascoaín y Marqués González, Centro Habana, Ciudad de La Habana, Cuba. CP 10 300. Correo electrónico: reysel.chavez@infomed.sld.cu