Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina
versión impresa ISSN 0034-7523
Rev cubana med vol.52 no.3 Ciudad de la Habana jul.-set. 2013
TRABAJO ORIGINAL
Influencia del antecedente de diabetes mellitus sobre la severidad del ictus en pacientes hipertensos
Influence of history of diabetes mellitus on the severity of stroke in hypertensive patients
Lic. Bárbara Fernández González, Lic. Dinorah Tárano Bonachea, Lic. Maritza Arteaga Águila, Dr. Liván Rodríguez Mutuberría
Centro Internacional de Restauración Neurológica (CIREN). La Habana, Cuba.
RESUMEN
Introducción: se realizó un estudio observacional, de tipo transversal.
Objetivo: determinar la influencia del antecedente de diabetes mellitus sobre la severidad del cuadro neurológico y funcional en pacientes hipertensos que han sufrido un ictus.
Métodos: se estudiaron 49 pacientes del Centro Internacional de Restauración Neurológica (años 2007-2012) con diagnóstico de ictus con más de 6 m de evolución. Se agruparon en hipertensos diabéticos e hipertensos no diabéticos. Se compararon ambos grupos según factores de riesgo vascular (edad, índice de masa corporal, sexo, cardiopatía isquémica y valvular, dislipidemia, tabaquismo, fibrilación auricular, hiperuricemia) y escalas clínicas (Escala Escandinava del Ictus, índice de Barthel, escala de Rankin modificada).
Resultados: los grupos estudiados no presentaron diferencias significativas en cuanto a factores de riesgo vascular, excepto la significativa presencia de la dislipidemia en el grupo de pacientes hipertensos diabéticos (p=0,01).El valor de las escalas aplicadas resultó superior, aunque no significativo, en los pacientes hipertensos diabéticos (p>0,05), lo que sugiere un comportamiento similar de la condición neurológica y funcional en ambos grupos. Los valores de glucemia, presión sistólica y presión diastólica no mostraron diferencias significativas en los grupos (p>0,05), se halló un control adecuado de las cifras de glucemia para la DM (6,54 ± 2,24 mmol/L) y un control inadecuado promedio de las cifras de tensión arterial para ambos grupos (presión sistólica > 130 mmHg, presión diastólica > 80 mmHg).
Conclusión: el antecedente de diabetes mellitus en pacientes hipertensos que han sufrido un ictus, con una evolución superior a los 6 m, no influye sobre la severidad de la condición neurológica ni funcional.
Palabras clave: ictus, diabetes mellitus, hipertensión arterial, severidad.
ABSTRACT
Background: an observational, cross-sectional study was conducted.
Objective: to determine the influence of history of diabetes mellitus on the severity of neurological and functional manifestations in hypertensive patients who have suffered from a stroke.
Methods: a study was conducted from 2007 to 2012 in 49 patients form the International Center of Neurological Restoration, with the diagnosis of stroke of more than 6 months of evolution. They were grouped in diabetic hypertensive and non-diabetic hypertensive patients. Comparisons between the two groups were made according to vascular risk factors (age, body mass index, sex, ischemic and valvular heart disease, dyslipidemia, smoking, atrial fibrillation, and hyperuricemia) and clinical scales (Scandinavian Stroke Scale, Barthel index scale and modified Rankin scale).
Results: the groups under study did not present significant differences in relation to vascular risk factors, except the significant presence of dyslipidemia in the group of diabetic hypertensive patients (p=0,01). The value of the scales used was higher, but not significant in diabetic hypertensive patients (p>0,05), suggesting a similar behavior of the neurological and functional conditions in both groups. The values of glycemia and systolic and diastolic pressures, did not show relevant differences in the groups (p>0,05), existing an appropriate control of glycemic indexes for the diabetes mellitus (6,54±2,24 mmol/l) and an average inadequate control of the indexes of blood pressure in both groups (systolic pressure> 130 mm of Hg, diastolic pressure > 80 mm of Hg).
Conclusions: the antecedent of diabetes mellitus in hypertensive patients that have suffered from a stroke, with more than 6 months of evolution, does not influence on the severity of both neurological and functional conditions.
Key words: stroke, diabetes mellitus, arterial hypertension, severity.
INTRODUCCIÓN
La diabetes mellitus (DM) comprende un grupo de trastornos metabólicos frecuentes que comparten el fenotipo de la hiperglucemia.1 Por sí sola, o vinculada a otras enfermedades como la hipertensión arterial (HTA), contribuye al desarrollo de enfermedades cardiovasculares de manera precoz. Su asociación con el ictus es reconocida hace una larga data, se considera, además, que las complicaciones cardiovasculares se incrementarán de manera notable en los próximos 20 a 30 años por motivo de esta entidad.2,3
Los estados hiperglucémicos en el ictus están vinculados a una mayor mortalidad y una severidad importante del déficit neurológico inicial.4 Su asociación con la HTA, especialmente con la presencia de cifras tensionales desproporcionadamente elevadas o con caída abrupta de ellas, contribuye fisiopatológicamente al incremento del área de necrosis en el ictus isquémico, lo que agudiza la severidad del déficit neurológico y contribuye al incremento de la mortalidad.5,6 Algunos autores han considerado que la DM influye de manera desfavorable sobre la condición funcional de los pacientes con ictus al egreso hospitalario, con mayor compromiso de la función motora.7 Sin embargo, una vez superada la fase aguda del ictus, lograda la estabilidad hemodinámica y metabólica necesarias para permitir la supervivencia de estos pacientes, y considerando que la DM es una enfermedad con efecto sistémico importante, sería apropiado responderse cómo influye esta entidad sobre la condición neurológica y funcional en pacientes hipertensos con ictus isquémicos de larga evolución.
El propósito de este estudio consiste en determinar la influencia del antecedente de DM sobre la severidad del cuadro neurológico y funcional en pacientes hipertensos que han sufrido un ictus, con más de 6 m de evolución, y van a ser incorporados a un programa de rehabilitación de secuelas neurológicas. Esta evaluación contribuye a trazar mejor la estrategia de tratamiento de rehabilitación a desarrollar en cada caso particular.
MÉTODOS
Se realizó un estudio observacional transversal, que incluyó 49 pacientes adultos con diagnóstico de ictus isquémico, con más de 6 m de evolución, que ingresaron en la Clínica de Lesiones Estáticas Encefálicas del Centro Internacional de Restauración Neurológica (CIREN), en el período 2007-2012. Los casos fueron agrupados en hipertensos diabéticos e hipertensos no diabéticos. En todos los casos se confirmó el diagnóstico de ictus mediante métodos clínicos y paraclínicos (resonancia magnética nuclear, tomografía axial computarizada). Como parte de la evaluación clínica se aplicaron 3 escalas: Escala Escandinava del Ictus (SSS)8 para evaluar la condición neurológica, índice de Barthel (IB)9 y escala de Rankin modificada (R),10 para evaluar la condición funcional. Se determinó el peso y la talla para calcular el índice de masa corporal (IMC), en el Laboratorio de Control Motor del CIREN, donde existe pesa y tallímetro para estos fines. La tensión arterial se tomó en el horario de la mañana, antes del desayuno, en decúbito supino con esfigmomanómetro aneroide. Todos los pacientes estuvieron en reposo durante 5 min previos a la toma, se evitó el consumo de café y el consumo de cigarrillos. Se tomó una muestra de sangre a todos los pacientes, en ayunas de 12 h, mediante punción venosa, para determinar los valores de glucemia, ácido úrico, colesterol y triglicéridos asumiendo como normales los valores de referencia de nuestro laboratorio (glucemia: 3,6 6,11 mmol/L, ácido úrico: 208 428 µmol/L, colesterol: 3,87 6,71 mmol/L, triglicéridos: 0,40 1,86 mmol/L). Las restantes variables diagnósticas (sexo, cardiopatía isquémica, tabaquismo, fibrilación auricular, hiperuricemia) se obtuvieron mediante interrogatorio, examen clínico y electrocardiograma.
Se consideraron hipertensos todos aquellos casos en los que se registraron cifras tensionales de 140 sistólica y/o 90 diastólica, o superiores. También se consideraron hipertensos aquellos que contaban con el antecedente y tomaban fármacos hipotensores. Se consideraron diabéticos aquellos que contaran con el antecedente y/o estuvieran tratados con fármacos hipoglucemiantes. También a aquellos cuyo diagnóstico fue realizado en el centro, considerando los criterios de la Asociación Americana de la Diabetes (ADA, 1997).
Se compararon ambos grupos en cuanto a factores de riesgo vascular y escalas clínicas aplicadas. Se muestran las cifras de glucemia, presión sistólica y diastólica al momento del ingreso en el centro, se comparan los valores para los grupos estudiados. Los resultados se muestran en tablas de doble entrada, haciendo uso de la media y desviación estándar para variables cuantitativas, y valores absolutos y relativos para variables cualitativas. La significación estadística fue evaluada mediante prueba t para muestras no pareadas en el caso de variables cuantitativas y test de correlación de matrices para variables cualitativas. Con ello se determinó la asociación entre variables y se tomó como valor de significación p<0,05.
RESULTADOS
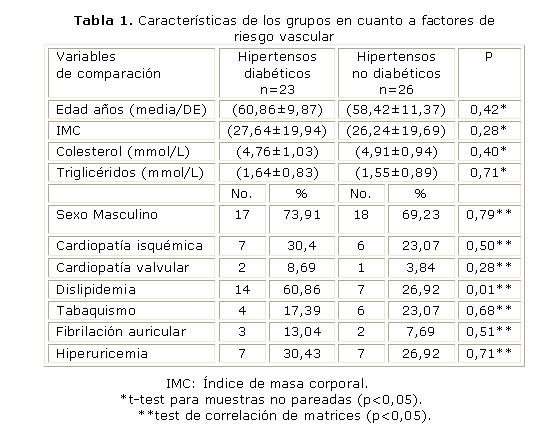
Estudiamos 49 pacientes, todos con diagnóstico de ictus e hipertensión arterial esencial, de más de 6 m de evolución. De ellos, 23 casos (46,9 %) eran además diabéticos tipo 2.
En la tabla 1 se aprecia un incremento de la edad en los pacientes hipertensos diabéticos. El IMC resulta ligeramente superior en estos casos, aunque ambos grupos presentaron un IMC en el rango de sobrepeso. Los valores de colesterol fueron menores en hipertensos diabéticos, sin embargo, el valor promedio de triglicéridos resultó superior. En ambos grupos de pacientes predominó el sexo masculino. Resultó más frecuente la cardiopatía isquémica, la cardiopatía valvular, la dislipidemia, la fibrilación auricular y la hiperuricemia en pacientes hipertensos diabéticos. El tabaquismo fue más común en el grupo de pacientes hipertensos no diabéticos. Las diferencias entre ambos grupos, respecto a estas variables, no resultaron estadísticamente significativas, excepto la dislipidemia, de franco predominio en pacientes hipertensos diabéticos.
La condición neurológica, evaluada mediante la Escala Escandinava del Ictus, resulta menos comprometida en pacientes hipertensos diabéticos (tabla 2). Sin embargo, ambos grupos están en el rango de déficit neurológico moderado según la estratificación de severidad realizada en el estudio de Copenhagen, lo que hace la diferencia no significativa. La condición funcional evaluada mediante Índice de Barthel, permitió mostrar una mejor condición en pacientes hipertensos diabéticos, estos se hallaban en el rango de discapacidad moderada en comparación con los hipertensos no diabéticos, cuya condición clasifica como severo. Tampoco, la diferencia entre ambos grupos resultó significativa en el orden estadístico. La condición funcional según la Escala Modificada de Rankin, muestra resultados muy parecidos en ambos grupos y clasifica como incapacidad moderada, sin diferencias significativas entre los grupos en comparación.
La tabla 3 muestra cuantitativamente el valor promedio de la glucemia, presión sistólica y diastólica al momento de la primera evaluación clínica de los pacientes. El valor de la glucemia resulta superior en hipertensos diabéticos. La presión sistólica es igualmente superior en este grupo con comportamiento bastante similar en ambos grupos respecto a la presión diastólica. En este análisis, las diferencias tampoco resultan significativas en el orden estadístico.
DISCUSIÓN
Es común encontrar en los diferentes estudios sobre ictus, la DM y la HTA como comorbilidades asociadas, constituidas además como factores de riesgo vascular y/o entidad causal. Diferentes estudios reportan la DM entre 20 % y 40 % en pacientes con ictus, en nuestro estudio resultó algo superior.1,2
La dislipidemia muestra una asociación importante con la DM, especialmente con la elevación de triglicéridos. Esta observación es notable en nuestra casuística, existió una relación significativa entre el diagnóstico de DM y la dislipidemia. Los valores de colesterol y triglicéridos no ofrecen diferencias importantes en ambos grupos. Este resultado está vinculado a que la mayoría de los pacientes estudiados cuentan con tratamiento hipolipemiante incorporado previamente. Existe diferencia con los resultados de Weng y otros, ellos estudiaron pacientes en fase aguda y lo que permite constatar el verdadero comportamiento de la dislipidemia, al no contar con tratamiento previo.11 Otras comorbilidades tienen una expresión bastante similar en ambos grupos, con cierta tendencia a predominar en los pacientes con diagnóstico de DM, acontecimiento que es bastante común en una entidad como esta, donde el deterioro vascular y los desórdenes metabólicos son más frecuentes que en pacientes solo hipertensos.6
La condición neurológica y funcional en la estratificación grupal realizada no son diferenciables estadísticamente. Este resultado sugiere que en pacientes hipertensos con ictus que superan los 6 m de evolución, el aditivo de la DM no contribuye a un empeoramiento del déficit neurológico ni de la discapacidad funcional, contrario a la opinión de Megherbi y otros, quienes han considerado la DM como un agravante de estos parámetros 7. Para ello, han apoyado su criterio en la menor tolerancia del tejido cerebral a la isquemia en pacientes diabéticos, pues sufren ictus silentes y presentan leucoencefalopatía vascular, criterios que cuentan aún con vigencia, especialmente en el paciente en fase aguda.12 Otros autores, como Ortega Casarrubios y otros, demostraron que el antecedente de DM no ejercía influencia sobre el estado funcional de los pacientes que sufrían un ictus, al egreso hospitalario.13 Quiere esto decir que una vez lograda la estabilidad clínica, esta enfermedad deja de tener un impacto decisivo sobre la condición neurológica y funcional, lo que presuntivamente está vinculado al estricto control de los factores de riesgo en este tipo de casos.14,15 En armonía con esta tesis, en nuestro estudio, observamos una mejor condición clínica del grupo hipertensos diabéticos, aunque no resultó significativa. Este resultado está vinculado con el adecuado control metabólico de los pacientes y confirma una vez más el valor que tiene la normalización de las cifras de glucemia en pacientes que han sufrido un ictus, lo cual permite que cuenten con una evolución similar a los pacientes que no sufren DM.
En la casuística mostrada, el control glucémico de pacientes diabéticos resultó adecuado al momento del ingreso, contaron con cifras promedio en ayunas por debajo de 6,6 mmol/L.6 A pesar de tener esta enfermedad un impacto sistémico, su sola existencia no implica una evolución desfavorable ni hace que el déficit neurológico y la condición funcional resulten peor que en otros grupos de pacientes. No se pudo decir lo mismo del control hemodinámico. Según los parámetros actuales, el control de la tensión arterial es inadecuado para la presión sistólica y la diastólica, contando con cifras promedios por encima de 130 mmHg y 80 mmHg, respectivamente.17 Sin embargo, el diseño de este estudio no permite evaluar el verdadero impacto que tiene este hecho sobre el estado clínico de los enfermos. Aun así, es recomendable llevar a los pacientes a cifras de tensión arterial por debajo de 130/80 para reducir el riesgo de ictus recurrentes y el desarrollo de leucoencefalopatía vascular, cuya manifestación guarda una relación directa con el control de la HTA.6,17
Finalmente, con este estudio podemos considerar que el antecedente de DM, como antecedente comórbido, no se comporta como un factor influenciable sobre la severidad de la condición neurológica y funcional de pacientes hipertensos que han sufrido un ictus, después de 6 m de evolución. Es evidente que al momento de la evaluación existía control metabólico en los pacientes diabéticos, lo que resulta indispensable para la estabilidad clínica.6 Esto garantiza que, en la inmensa mayoría de los pacientes, el antecedente de DM no se comporte como un factor de mal pronóstico al incorporarlos a diferentes modalidades de rehabilitación neurológica. Queda por considerar cómo influyen los estados de hiperglucemia recurrente y el mal control metabólico, en sentido general, sobre la condición clínica a largo plazo de pacientes que han sufrido un ictus, para ello se requieren estudios con diseños más ambiciosos.
REFERENCIAS BIBLIOGRÁFICAS
1. Cabrera Rode E, Suárez Fonseca L, Díaz Orta O, Díaz Díaz O. Nuevos criterios para clasificar la diabetes mellitus. Rev Cubana Endocrinol. 2000;11(1):51-5.
2. Micha R, Wallace SK, Mozaffarian D. Red and processed meat consumption and risk of incident coronary heart disease, stroke, and diabetes mellitus: a systematic review and meta-analysis. Circulation. 1 Jun. 2010;121(21):2271-83.
3. Kittner SJ, Singhal AB. Premature atherosclerosis: A major contributor to early-onset ischemic stroke. Neurology. 2 Abr 2013r;80(14):1272-3.
4. Kuwashiro T, Sugimori H, Ago T, Kuroda J, Kamouchi M, Kitazono T. The impact of predisposing factors on long-term outcome after stroke in diabetic patients: the Fukuoka Stroke Registry. Eur J Neurol. 9 Feb 2013.
5. Kuwashiro T, Kamouchi M, Ago T, Hata J, Sugimori H, Kitazono T. The factors associated with a functional outcome after ischemic stroke in diabetic patients: the Fukuoka Stroke Registry. J Neurol Sci. 15 Feb 2012;313(1-2):110-4.
6. Cordero A, Lekuona I, Galve E, Mazón P. Novedades en hipertensión arterial y diabetes mellitus. Rev Esp Cardiol. 2012;65 (supl 1): 12-23.
7. Megherbi SE, Milan C, Minier D, Couvreur G, Osseby GV, Tilling K, et al; European BIOMED Study of Stroke Care Group. Association between diabetes and stroke subtype on survival and functional outcome 3 months afterstroke: data from the European BIOMED Stroke Project. Stroke. 2003 Mar;34(3):688-94.
8. Barber M, Fail M, Shields M, Stott DJ, Langhorne P. Validity and reliability of estimating the scandinavian stroke scale score from medical records. Cerebrovasc Dis. 2004;17(2-3):224-7.
9. Sangha H, Lipson D, Foley N, Salter K, Bhogal S, Pohani G, et al. A comparison of the Barthel Index and the Functional Independence Measure as outcome measures in stroke rehabilitation: patterns of disability scale usage in clinical trials. Int J Rehabil Res. Jun 2005;28(2):135-9.
10. Banks JL, Marotta CA. Outcomes validity and reliability of the modified Rankin scale: implications for stroke clinical trials: a literature review and synthesis. Stroke. Mar 2007;38(3):1091-6.
11. Weng WC, Huang WY, Su FC, Chien YY, Wu CL, Lee TH, et al. Less favorable neurological recovery after acute stroke in patients with hypercholesterolemia. Clin Neurol Neurosurg. 15 Feb 2013. pii: S0303-8467(13):00041-3.
12. Lee M, Saver JL, Hong KS, Song S, Chang KH, <Ovbiagele B. Effect of pre-diabetes on future risk of stroke: meta-analysis. BMJ. 7 Jun 2012;344.
13. Ortega Casarrubios MA, Fuentes B, San José B, Matínez P, Díez Tejedor E. Influencia del antecedente de diabetes mellitus en la gravedad y la evolución intrahospitalaria de un infarto cerebral. Neurología. 2007;22 (7):426-33.
14. Yu J, Shah BM, Ip EJ, Chan J. A markov model of the cost-effectiveness of pharmacist care for diabetes in prevention of cardiovascular diseases: evidence from kaiserpermanente northern california. J Manag Care Pharm. Mar 2013;19(2):102-14.
15. Norrving B, Kissela B. The global burden of stroke and need for a continuum of care. Neurology. 15 Ener 2013;80(3 Suppl 2):S5-12.
16. American Diabetes Association. Standards of Medical Care in Diabetes 2009. Diabetes Care. 2009;32(Suppl 1):S13-S61.
17. Llibre Rodríguez J, Laucerique Pardo T, Noriega Fernández L, Guerra Hernández M. Prevalencia de hipertensión arterial, adhesión al tratamiento y su control en adultos mayores. Rev Cubana Med [revista en Internet]. Sep 2011 [citado 29 Mar 2013]; 50(3): 242-251. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034 -75232011000300003&lng=es&nrm=iso&tlng=es
Recibido: 25 de abril de 2013.
Aprobado:8 de junio de 2013.
Lic. Bárbara Fernández González. Centro Internacional de Restauración Neurológica (CIREN). Ave. 25 No. 15805, entre 158 y 160, Cubanacán, Playa. La Habana, Cuba. livan.rodriguez@infomed.sld.cu