Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina
versión On-line ISSN 1561-302X
Rev cubana med vol.55 no.1 Ciudad de la Habana ene.-mar. 2016
Rev Cubana Med. 2016;55(1)
TRABAJO ORIGINAL
Caracterización de pacientes con colitis ulcerosa atendidos en centro de nivel terciario
Characterization of patients with ulcerative colitis treated at tertiary center
Olga Marina Hano García, Solange Andrade Gomes, Oscar Manuel Villa Jiménez, Licet González Fabian, Lisette Wood Rodríguez
Instituto de Gastroenterología. La Habana, Cuba.
RESUMEN
Introducción: la colitis ulcerosa es una afección de la sociedad moderna y su frecuencia en los países desarrollados ha ido en aumento desde mediados del siglo XX.
Objetivo: caracterizar a pacientes con colitis ulcerosa.
Métodos: se realizó un estudio descriptivo de corte transversal a 176 pacientes, con una edad media de 41,1 ± 14,5 años y colitis ulcerosa, atendidos en el Instituto de Gastroenterología desde enero 2011 hasta diciembre 2012.
Resultados: se halló predominio del sexo femenino y el color de la piel blanca, mayor número de pacientes no fumadores y localización de la colitis hacia zona más distal del colon. Los síntomas más frecuentes fueron las diarreas con flemas y el sangrado rectal; mientras que las estenosis y el cáncer, al nivel de colon, y las alteraciones articulares y hepatobiliares, al nivel extracolónico, resultaron las complicaciones predominantes. El tratamiento medicamentoso más utilizado fue azulfidina, mesalazina y prednisona, por vía oral. Las causas más frecuentes de tratamiento quirúrgico fueron la estenosis y el cáncer colorrectal; las de muerte, el cáncer colorrectal y el colangiocarcinoma.
Conclusiones: la colitis ulcerosa requiere especial atención por un equipo multidisciplinario y la familia, a partir del conocimiento de la enfermedad y sus complicaciones.
Palabras clave: colitis ulcerosa; colon, diarreas; sangrado rectal; complicaciones extracolónicas.
ABSTRACT
Introduction: ulcerative colitis is a pathology of the modern society, and its frequency in developed countries has been growing since the middle of twenty century.
Objective: characterize patients with ulcerative colitis.
Methods: a transversal study was conducted in 176 patients with ulcerative colitis who are treated at Gastroenterology Institute from January 2011 to December 2012.
Results: predominance of females and white skin color subjects was found, as well as higher number of nonsmoking subjects, the most frequent location of colitis was toward the distal colon area. The most common symptoms were diarrhea with mucus and rectal bleeding; but stenosis and cancer at colon level, joint disorders and hepatobiliary at extracolonic level were the predominant complications. The most widely used drug treatment was Azulfidine, mesalazine and prednisone orally. The most common causes of surgical treatment were stenosis and colorectal cancer. The most common cause death were colorectal cancer and cholangiocarcinoma.
Conclusions: ulcerative colitis require special care by a multidisciplinary team and family, from knowledge of the disease and its complications.
Keywords: ulcerative colitis; colon; diarrhea; rectal bleeding; extracolonic complications.
INTRODUCCIÓN
El término enfermedad inflamatoria del intestino (EII) se utiliza para referirse a enfermedades inflamatorias de tipo crónico con curso recurrente y de causa desconocida, donde se engloban la colitis ulcerosa (CU) y la enfermedad de Crohn (EC). Estas representan un importante problema médico por su efecto en la calidad de vida y la necesidad de esquemas terapéuticos por períodos prolongados, en los pacientes. Ambas comparten diversas características epidemiológicas, inmunológicas y clínicas, donde en 5-10 % de los casos resultan indistinguibles desde el punto de vista diagnóstico, por lo que se reserva el término indeterminada para la colitis en la que no se pueden reunir criterios que permitan una diferenciación clara entre CU y EC.1
La CU afecta exclusivamente la mucosa del colon en extensión variable, continua, pero de predominio distal.2,3 Se atribuye a Areteo de Capadocia una fascinante y detallada descripción de la enfermedad semejante a la CU, hecha alrededor del año 300 de nuestra era, en un gran número de diferentes tipos de diarrea, sobre todo no contagiosa, de un olor fétido, encontrada principalmente en adultos, más común en mujeres.4
La incidencia de CU en el mundo ha aumentado en áreas (previamente) de baja incidencia como Europa del Este, Asia y países en desarrollo. En países desarrollados, en los últimos 20 años, las tasas de incidencia por EC en general han sido superiores a las de CU. En países en vías de desarrollo en los que está emergiendo la EII, la CU es más común.5,6 El pico de incidencia por EC se observa en la tercera década de la vida con una disminución progresiva en la medida que aumenta la edad, sin embargo, las tasas de incidencia por CU se mantienen estables entre la tercera y séptima décadas de la vida.6
Aun no se conoce la causa de la CU y el mecanismo por el cual se produce el daño hístico parece ser sumamente complejo, aunque actualmente existen suficientes evidencias para suponer que ocurre como resultado de una respuesta inmune exagerada contra las bacterias de la flora intestinal ante factores ambientales, en una persona predispuesta genéticamente. Por lo que se consideran tres aspectos fundamentales en la patogenia: genético, ambiental e inmunológico.7-9 Hay factores genéticos y ambientales, como la modificación de las bacterias luminales y el aumento de la permeabilidad mucosal, que desempeñan un importante papel en la mala regulación de la inmunidad intestinal, lo que lleva a lesión mucosal y a manifestaciones clínicas propias de la enfermedad.9 Dentro de los factores ambientales ha habido una búsqueda de agentes microbiológicos: bacterias, hongos, virus. Sin embargo, si bien no ha sido identificado todavía un agente bacteriano patógeno, hay fuerte evidencia de que la flora intestinal parece tener un rol importante en la génesis o en la perpetuación de la enfermedad.10
La intensa y sistemática búsqueda de factores ambientales que ayuden a explicar el inicio o persistencia de esta enfermedad, ha sido hasta este momento negativa, con la excepción del efecto de fumar el cual es, hasta este momento, el único factor ambiental de riesgo conocido, con un efecto protector en la severidad de la CU, pues disminuye la hospitalización y la necesidad de esteroides orales.9
Entre las alteraciones en el sistema inmune se describen alteraciones las de la inmunidad celular y la humoral y altos títulos de anticuerpos anticolonocitos, autoanticuerpos específicos como los anticuerpos anticitoplasma de neutrófilo (ANCA), que se encuentran en 60 % de la CU.7
El diagnóstico de CU requiere un examen físico completo y un interrogatorio exhaustivo. Con la ayuda de exámenes de laboratorio, de heces, radiológicos, endoscópicos e histológicos, podemos excluir otras causas y confirmar el diagnóstico.6 Tanto en la CU como en la EC se pueden encontrar síntomas digestivos y manifestaciones o complicaciones extraintestinales, que son comunes, sobre todo cuando la EC se limita al colon.1,11 Durante las recurrencias de la enfermedad, la severidad de los síntomas varía de leve a severa y durante las remisiones, muchos de estos síntomas pueden disminuir o desaparecer.12
La CU tiene un curso crónico que puede evolucionar por brotes y no existe un tratamiento médico curativo. Los aminosalicilatos, corticoides, inmunosupresores y, más reciente, diversos agentes biológicos constituyen el arsenal terapéutico para controlar la inflamación, por lo que las estrategias de tratamiento tienen como objetivo modificar o actuar sobre tres tipos de moléculas diana: las citoquinas, antigenos linfocitarios o moléculas de adherencia.13 La cirugía (proctocolectomía total) “cura” la CU. En cambio, la resección quirúrgica indicada para el tratamiento de determinadas complicaciones locales de la enfermedad, no es tan curativa.14 Por lo tanto, los objetivos del tratamiento en la CU son:6,15 mejorar y mantener el bienestar general del paciente (optimizar la calidad de vida, visto desde la perspectiva del paciente), tratar la enfermedad aguda, eliminando los síntomas y minimizando los efectos adversos a largo plazo, reducir la inflamación y, si es posible, hacer cicatrizar la mucosa, mantener las remisiones libres de corticoides (disminuir la frecuencia y severidad de recurrencias y dependencia de corticoides), evitar hospitalizaciones y cirugías por complicaciones y mantener un buen estado nutricional.
En aras de favorecer los aspectos antes expuestos, en el presente estudio nos propusimos caracterizar a pacientes con colitis ulcerosa.
MÉTODOS
Se realizó un estudio descriptivo de corte transversal, en el Instituto de Gastroenterología, en el período comprendido entre enero de 2011 y diciembre de 2012. El universo de estudio estuvo constituido por todos los pacientes mayores de 19 años de edad, con diagnóstico confirmado de CU que se atienden en la consulta especializada de colon e intestino o están ingresados en salas de hospitalización de adultos en esta institución. Se estudiaron 176 pacientes con CU que reunieron los criterios de inclusión y aceptaron participar en el estudio.
Las variables estudiadas fueron: edad de diagnóstico, sexo, color de la piel, provincia y lugar (urbano o rural) de procedencia, hábito de fumar, localización de la enfermedad, manifestaciones clínicas, complicaciones colónicas y extracolónicas, medicamentos utilizados, causas de tratamiento quirúrgico y causas de muerte.
Toda la información se obtuvo de historias clínicas de ingreso o ambulatorias, donde los datos fueron recogidos en un cuaderno de recolección. Para el procesamiento estadístico se confeccionó una base de datos en Excel y la información fue procesada utilizando el paquete estadístico SPSS versión 15.0. Para el análisis descriptivo de los datos se utilizaron medidas de frecuencias absolutas y relativas, para variables cualitativas.
RESULTADOS
Se estudiaron, durante el período de investigación, 176 pacientes con CU. El rango de edad del diagnóstico fue de 12 a 76 años, con una media de 41,1 ± 14,5 años.
Se observó mayor proporción del sexo femenino y predominio de la piel blanca seguida de la mestiza (tabla 1).
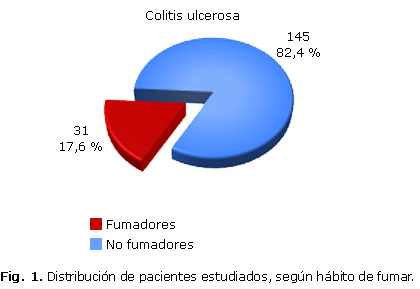
En la figura 1 se muestra la distribución de los pacientes según el hábito de fumar. Se observa predomino de los pacientes no fumadores.
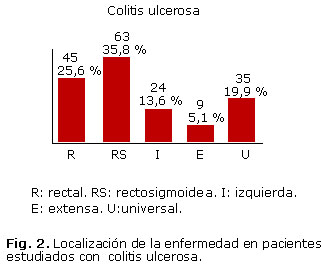
Como se observa en la figura 2, predominó la localización rectosigmoidea con 63 pacientes, seguida de la rectal (más distal) con 45.
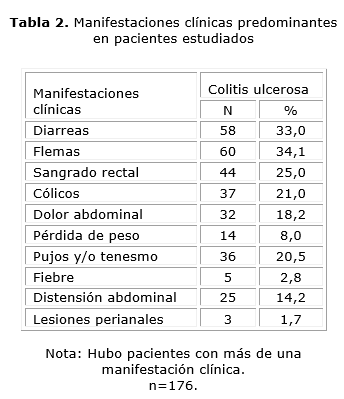
Las manifestaciones clínicas más frecuentes fueron la diarrea, la expulsión de flemas y el sangrado rectal (tabla 2).
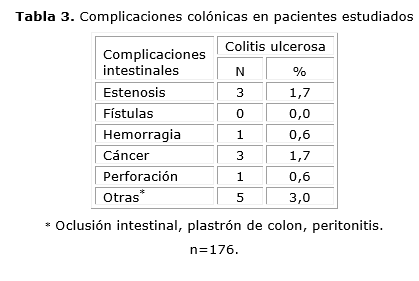
Como se observa en la tabla 3, las complicaciones colónicas fueron poco frecuentes; la estenosis y el cáncer colorrectal fueron los predominantes.
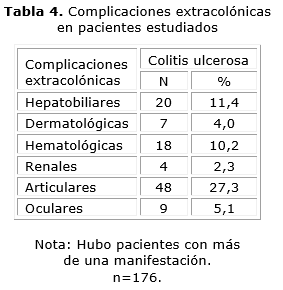
Las complicaciones extracolónicas más frecuentes fueron las articulares, seguidas de las hepatobiliares (tabla 4).
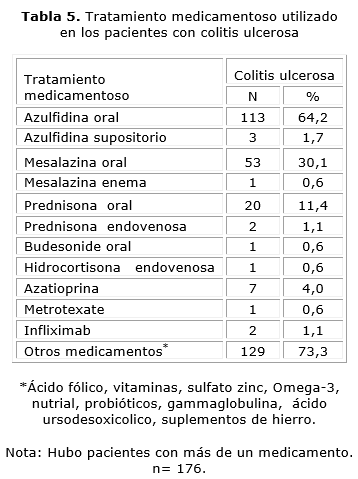
En relación con el tratamiento medicamentoso recibido, la administración oral de azulfidina, mesalazina y prednisona fueron los más utilizados. Como tratamiento coadyuvante, los medicamentos más utilizados fueron el ácido fólico, vitaminas, sulfato de zinc, probióticos, suplementos de hierro y nutricionales (tabla 5).
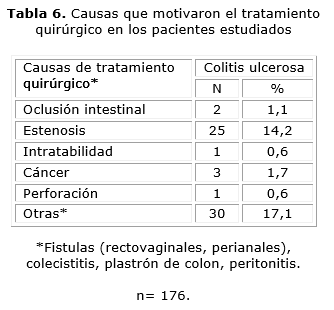
Como se expone en la tabla 6, las causas más frecuentes que motivaron el tratamiento quirúrgico fueron la estenosis y el cáncer colorrectal. Otras causas fueron, en orden de frecuencia: las fístulas (rectovaginales, perianales), las colecistitis, el plastrón de colon y la peritonitis.
Las causas de mortalidad para la CU fueron el cáncer colorrectal (3 pacientes) y el colangiocarcinoma (2 pacientes).
DISCUSIÓN
La EC y la CU son enfermedades de la sociedad moderna y su frecuencia en los países desarrollados ha ido en aumento desde mediados del siglo XX, donde estas afectan al 2 % de la población mundial y a más de 2,2 millones de personas en Europa y 7 por 100 000 en EEUU.16
Al analizar la edad media de diagnóstico de la CU se pudo encontrar, en los trabajos revisados, ubicada en un rango de edad entre 30 y 40 años, la tasa disminuye con la edad y es bastante estable entre la tercera y séptima décadas de la vida. En el presente estudio, la media de la edad de diagnóstico fue similar a lo reportado en la literatura.17,18
En cuanto al sexo, se encontraron resultados variados, algunos estudios, como los realizados en España, Dinamarca y Croacia y el Líbano, plantean que existe la misma proporción de pacientes para ambos sexos,19-21 otros informan mayor frecuencia para el sexo masculino, principalmente en áreas de alta incidencia.22 En el presente estudio hubo predominio del sexo femenino, en concordancia con los resultados de los trabajos realizados por Cosnes y otros,17 Thukkani y Sonnemberg.23 Pérez,24 en Cuba, realizó un estudio, en 1997, donde predominó el sexo masculino en CU. En cuanto al color de la piel blanca, en el presente estudio se obtuvieron datos similares a los reportados en trabajos internacionales.17,22,23
El predominio en la zona urbana obtenido coincide con la mayoría de la literatura revisada.6,22,23 Similares resultados encontró el Dr. Frank Pérez.24 El estilo de vida del medio urbano, el hábito de fumar, la dieta rica en grasa y azúcar, el estrés, y otros cambios causados por la industrialización (contaminación de aire, agua, etc.), así como las condiciones socioeconómicas altas, son sugeridos por muchos autores como factores que aumentan el riesgo de la CU, de ahí la importancia del factor ambiental en la patogenia de esta enfermedad.24,25
En cuanto a la relación entre el hábito de fumar y la CU, lo encontrado en este estudio se corresponde con lo reportado tanto en la literatura internacional como en la nacional pues hubo predominio de los no fumadores. Sin embargo, hay autores como Roth y otros26 y Bastida 27 que reportan resultados diferentes.
Según la extensión de la CU, la localización más distal (recto y sigmoide) fue predominante en este estudio, lo cual se corresponde con lo revisado en varios estudios.28,29 Aunque en otros trabajos se informa como afectación limitada al colon izquierdo.30
En la CU, los síntomas están determinados por la extensión y gravedad de las lesiones.11 Los resultados del presente estudio son similares a los de la literatura revisada, donde los síntomas característicos son diarreas con sangrado rectal y expulsión de flemas. 28 Las fistulas perianales en la CU son muy raras, pero puede ocurrir en las rectitis y rectosigmoiditis.29 En este estudio los resultados se asemejan a lo planteado en varios artículos publicados.11,28,29
En relación con las complicaciones colónicas, se estima que el riesgo de cáncer colorrectal en la EII es de 4 a 20 veces mayor que en la población general, principalmente en la CU. En este estudio, el cáncer colorrectal fue el más frecuente, aunque menor que lo reportado por la literatura internacional.6,20,31
La aparición de complicaciones extracolónicas es un hecho bien conocido, su incidencia oscila entre 25 % y 36 %.11,12 Los órganos afectados con mayor frecuencia son: articulaciones, piel, ojos y hepatobiliar.12,32 Los resultados de este trabajo coinciden con lo planteado en la literatura, pues la manifestación articular fue la predominante.33 Las manifestaciones hematológicas pueden presentarse con anemia, la más frecuente de este grupo de manifestaciones casi siempre es la mixta, según su origen.12 Es frecuente que en pacientes con EII se observen cambios analíticos o clínicos que indican la existencia de una enfermedad hepatobiliar; la frecuencia de estos hallazgos oscila entre 11 % y 49 % en CU. En algunos casos, estas alteraciones se observan desde el primer momento en que se estudian los pacientes, otras surgen en el curso de la enfermedad.11,12 Los resultados encontrados en este estudio son similares a los que se hallan en la literatura internacional y en la nacional, como es el caso del artículo de la Dra. Hano, en el que se encontraron, con mayor frecuencia, las manifestaciones hepatobiliares (colangitis esclerosante primaria y hepatitis autoinmune).34
El tratamiento médico en la CU no tiene fines curativos hasta la actualidad, sino inducir y mantener la remisión de la enfermedad; prevenir y tratar las complicaciones, por lo que para tal fin se deben tener en cuenta el grado de actividad y la extensión de la enfermedad. Los aminosalicilatos, ya sean de primera generación (azulfidina) o de segunda (mesalazina, olzalasina), sin gran diferencia de eficacia entre ambas, constituyen la primera línea de terapia en la CU.35 Otros medicamentos como esteroides intravenosos, inmunomoduladores (6-mecaptopurina, azatioprina, ciclosporina y metrotexate), la terapia biológica (anti factores de necrosis tumoral), se reservan para enfermedades severas y extensas, cuando fallan los de primera línea.36 Los medicamentos tópicos rectales (enemas, supositorios, espuma, gel) se utilizan en la localización distal, sin embargo la terapia combinada con vía oral y tópica parece ser más efectiva.6,37 Al analizar el tratamiento medicamentoso utilizado en este trabajo, coincide con lo planteado en la mayoría de los artículos revisados, donde los aminosalicilatos fueron los más utilizados, en orden de frecuencia, azulfidina y mesalazina, seguidos de esteroides orales.6,33,37 Resultados similares fueron encontrados en un estudio realizado en China central por Jiang y otros,38 En Cuba, Frank Pérez24 encontró que la azulfidina y el esteroide oral fueron las drogas más usadas, pero no se debe olvidar que la disponibilidad de medicamentos en el momento de realizado tales estudios eran escasas.
Con la terapia médica actual, la mayoría de los pacientes son capaces de cumplir con sus proyectos familiares, sociales y profesionales. El papel de la cirugía en el tratamiento está cada vez mejor delimitado. En general, las principales indicaciones del tratamiento quirúrgico en la CU, son: fracaso de tratamiento médico, complicaciones específicas no resueltas con tratamiento médico y para tratar o prevenir un cáncer o una displasia de alto grado.6,28
En esta investigación, la causa más frecuente de cirugía fue la estenosis, seguida por el cáncer colorrectal; resultado que no se encuentra acorde con lo esperado, ya que la mayoría de las literaturas revisadas, entre ellas guías y consensos, plantean a la intratabilidad como la causa más frecuente de tratamiento quirúrgico y, además, debe sospecharse que estas estenosis colónicas sean malignas hasta probar lo contrario.6,31 El cáncer o displasia de alto grado constituyen aproximadamente el 10 % de las cirugías en la CU.14,31,39 En esta investigación, la frecuencia de cáncer fue inferior a lo reportado en los trabajos revisados.31,39
En relación con las causas de mortalidad, los resultados encontrados en esta investigación coinciden con lo reportado en un trabajo realizado en el Instituto de Gastroenterología por García Menocal40 sobre EII y cáncer de colon, al igual que en varias literaturas revisadas donde la malignidad (cáncer colorrectal y colangiocarcinoma) fue la causa de mortalidad para CU.22,41
Se concluye que la CU no es tan infrecuente en Cuba y que debe ser sospechada desde el punto de vista clínico con el fn de realizar un diagnóstico precoz, mejor seguimiento por un equipo multidisciplinario, con especial atención a la familia, y mayor conocimiento con respecto a la enfermedad, sus complicaciones y el tratamiento adecuado, ya que incluso mucho de estos pacientes lleva un tratamiento muy personalizado.
REFERENCIAS BIBLIOGRÁFICAS
1. Panes J. Enfermedad inflamatoria intestinal. Farreras R. Medicina Interna. 14a ed. Vol. 1. Madrid: Harcourt Copyright; 2000.
2. Bousoño García C, Ramos Polo E, Departamento de Pediatría de Hospital Universitario Central de Asturia, Cantabria, Castilla y León. Protocolos Digestivos: Enfermedad Inflamatoria Intestinal. Bol Pediatr. 2006;46:91-9.
3. Departamento de Medicina del Hospital Clínico, Universidad de Chile. Enfermedad inflamatoria: Fisiopatología, Epidemiología y Diagnóstico. Medwave. Oct. 2005;5(8).
4. Kornbluth A, Sachar DB. Ulcerative colitis practice guidelines (update): AmericanCollege of Gastroenterology, Practice Parameters Committee. Am J Gastroenterol. 2004;99:1371-85.
5. Sicilia B, Vicente R, Gomollón F. Enfermedad de Crohn y colitis ulcerosa: discusión de la epidemiología clásica. Revisión. Acta Gastroenterol Latinoam. 2009;39:135-45.
6. García Betanzos R. Enfermedad inflamatoria intestinal. Guías Clínicas. 2007 [citado Ene 2013];7(27):24-40. Disponible en: http://www.fistera.com/salud/index.asp
7. Figueroa C, Quera PR. Papel del sistema inmune en el desarrollo de las EII. Gastroenterol Latinoam. 2005;16(3):229-42.
8. Abraham C, Cho JH. Mechanisms of Disease Inflammatory Bowel Disease. N Engl J Med. 2009;361:2066-78.
9. Editora Médica Digital. Patogenia y tratamiento de la inflamación del aparato digestivo. Dig Dis. 2009;27(4):455-64.
10. Fava F, Danese S. Intestinal microbiota in inflammatory bowel disease: Friend of foe? World J Gastroenterol. 2011 Feb. 7;17(5):557-66.
11. Blumberg RS. Inflammatory bowel disease: medical considerations. En: Greenberger NJ, Burakoff R. Current diagnosis & treatment gastroenterology, hepatology, & endoscopy. Boston: The McGraw-Hill Companies; 2009. p. 11-38.
12. Cabré Gelada E. Manifestaciones y complicaciones extraintestinales de la enfermedad inflamatoria intestinal. Barcelona: Faes Farma Claversal; 2007. p. 5-51.
13. Hanauer SB, Kornbluth AA, Messick J, Rubin DT, Sandborn WJ, Sands BE. Clinical scenarios in IBD: Optimizing the use of conventional and biologic agents. Inflammatory Bowel Diseases. 2010 [citado Ene 2013];16(S1). Disponible en: http://dx.doi.org/10.1002/ibd.21529
14. Baumgart DC. The diagnosis and treatment of Crohn disease and ulcerative colitis. Dtsch Arztebl Int. 2009;106(8):123-33.
15. Jiménez Mesa G. Criterios actuales en el tratamiento de las enfermedades inflamatorias crónicas del intestino. En: Revista Actualidades en Gastroenterología. La Habana: Editorial Ciencias Médicas; 1998. p. 55-65.
16. Danese S, Fiocchi C. Ulcerative colitis. N Engl J Med. 2011;365:1713-25.
17. Cosnes J, Gower–Rousseau C, Seksik P, Cortot A. Epidemiology and natural history of inflammatory bowel diseases. Gastroenterol. 2011;140:1785-94.
18. Studd CR, Connell W, Desmond PV. Establishing a pilot population based inflammatory bowel disease registry in Australia. Journal of Gastroenterology and Hepatology. 2011;26(Suppl. 4).
19. Molodecky NA, Soon IS, Rabi DM, Ghali WA, Ferris M, Chernoff G, et al. Increasing incidence and prevalence of the inflammatory bowel diseases with time, systematic review. Gastroenterology. 2012 Jan;142(1):46-54.
20. Jacobsen BA, Fallingborg J, Rasmussen HH. Increase in incidence and prevalence of inflammatory bowel disease in northern Denmark: a population-based study 1978–2002. Eur J Gastroenterol Hepatol. 2006;8:601-06.
21. Mijandrusic-Sincic B, Vucelic B, Persic M. The incidence of inflammatory bowel diseases in Primorska-goranska County, Croatia, 2000–2004: a prospective population-based study. Scand J Gastroenterol. 2006;41:437–41.
22. Loftus CG, Loftus Jr EV, Harmsen WS, Sandborn WJ. Update on the incidence and prevalence of Crohn’s disease and ulcerative colitis in Olmsted County, Minnesota, 1940-2000. Inflamm Bowel Dis. 2007;13:254-61.
23. Thukkani N, Sonnemberg A. Epidemiologic characteristics of patients with inflammatory bowel disease undergoing colonoscopy. Inflamm Bowel Dis. 2011 Jun;17(6):1333-7.
24. Pérez F. Comportamiento de la E.I.C.I. en pacientes ingresados en el Instituto de Gastroenterología durante quince años (1980-1995). Tesis para optar por el título de Especialista en Gastroenterología. La Habana: Instituto de Gastroenterología; 1997.
25. Molodecky NA, Panaccione R, Ghosh S, Barkema HW, Kaplan G, Environmental determinants of IBD. Clinical Review. Inflamm Bowel Dis. Aug 2011;17(8):1992-8.
26. Roth LS, Chande N, Ponich T, Roth ML, Gregor J. Predictors of disease severity in ulcerative colitis patients from South western Ontario. World J Gastroenterol. 2010;16:232-6.
27. Bastida G. Smoking status in ulcerative colitis. World J Gastroent. 2011;17(22):2740-7.
28. Sean K. Ulcerative colitis. A patient’s Journey. BMJ. 2012;344:2947.
29. Regueiro M, Rodemann J, Kevin E, Saul M, Swoger J, Baidoo L, et al. Physician assessment of ulcerative colitis activity correlates poorly with endoscopic disease activity. Inflamm Bowel Dis. 2011;17:1008-14.
30. Haghighi DB, Lashner BA. Left-sided ulcerative colitis. Gastroenterol Clin N Am. 2004;33:271–84.
31. Bosque-Padilla F, Sánchez-Bernal G, Ramos-Duran O, González-Contreras HQ. Guías clínicas de diagnóstico y tratamiento de colitis ulcerativa crónica idiopática. Tratamiento de colitis grave y conducta de seguimiento para evaluar riesgo de cáncer. Rev Gastroenterol Mex. 2007;73(3).
32. Chiyu G, Judge TA, Lichsteintein GR. Extraintestinal manifestations of inflamatory bowel disease. Gastrenterol Clin North Am. 2002;31:307-27.
33. Brakenhoff L, Heijde DMV, Homes DW. IBD and arthropathies: a practical approach to its diagnosis and management. Netherland. Gut. 2011;60:1426-35.
34. Hano García OM, Ojeda Abizaid YT, González Fabián L, Sánchez Rodríguez YA. Manifestaciones hepatobiliares en pacientes con enfermedad inflamatoria crónica intestinal. Revista Cubana Investigaciones Biomédicas. 2012;31(4).
35. American College of Gastroenterology. An Evidence-Based Systematic Review on Medical Therapies for Inflammatory Bowel Disease. Am J Gastroenterol. 2011;106:S2-S25.
36. Rogler G, Bernstein CN, Sood A, Goh KL, Yamamoto-Furusho JK, Abbas Z, et al. Role of biological therapy for inflammatory bowel disease in developing countries. Gut. 2012;61:706-12.
37. Pithadia AB, Jain S. Treatment of inflammatory bowel disease. Pharmacological Reports. India. 2011;63:629-42.
38. Jiang L, Xia B, Li J, Ye M, Yan W, Deng C, et al. Retrospective survey of 452 patients with inflammatory bowel disease in Wuhan city, central China. Inflamm Bowel Dis. 2006;12:212-7.
39. Rungo C, Jess T. Important changes in the pattern of colorectal cancer in patients with inflammatory bowel disease. Colorect. Cancer. 2013 [citado Ene 2013];2(1):5-7. Disponible en: www.futuremedicine.com/doi/pdf/10.2217/crc.12.78
40. García Menocal JL. Enfermedad Inflamatoria intestinal crónica y cáncer de colon. Instituto de Gastroenterología. Tesis para optar por el título de Especialista en Gastroenterología. La Habana: Instituto de Gastroenterología; 1997.
41. Manninen P, Karvonen AL, Huhtala H. Mortality in ulcerative colitis and Crohn´s disease. A population based study in Finland. J Crohns Colitis. 2012;6:524-8.
Recibido: 9 de octubre de 2015.
Aprobado: 26 de enero de 2016.
Olga Marina Hano García. Instituto de Gastroenterología. 25 No. 503 entre H e I, El Vedado. La Habana, Cuba. olga.hano@infomed.sld.cu