Introducción
El infarto agudo del miocardio (IMA, por sus siglas en inglés) según la cuarta definición universal,1 es la muerte de células cardíacas debida a un estímulo isquémico prolongado. Para su diagnóstico se utilizan biomarcadores cardiacos que permiten precisar conductas y estrategias terapéuticas, así como determinar el pronóstico de cada paciente en el contexto de evidencia clínica de isquemia miocárdica aguda.2
En Cuba las enfermedades del corazón constituyen la primera causa de muerte desde hace más de 20 años. Entre ellas el IMA ocupa uno de los primeros lugares en cuanto a mortalidad, con una tasa de 65,3 por cada 100 000 habitantes en el año 2018.3
El infarto del miocardio agudo con elevación del segmento ST (IMACEST) constituye el síndrome coronario agudo de peor pronóstico y evolución, así como una de las causas más frecuentes de ingresos en unidades de cuidados coronarios intensivos o unidades de terapia intensiva en cualquier institución de salud cubana.4
La hiperglucemia al momento del ingreso ha sido reconocida como factor de riesgo de mortalidad intrahospitalaria y complicaciones tanto en diabéticos como no diabéticos en estudios nacionales e internacionales.5,6
Recientemente se ha demostrado en pacientes con IMACEST no diabéticos que la hiperglucemia y el aumento de la hemoglobina glucosilada (HbA1c) se asocian a un peor pronóstico por mecanismos diferentes, y la hiperglucemia es la que mejor predice el pronóstico a corto plazo en los infartos de gran tamaño, mientras que la elevación de la HbA1c se asocia a efectos clínicos a largo plazo debido a un aumento del riesgo basal.7
En este sentido podría analizarse si la HbA1c posee capacidad predictiva para mortalidad y complicaciones cardíacas mayores en pacientes con IMACEST, ya que pudiera convertirse en una herramienta en la estratificación inicial de estos pacientes según el balance metabólico previo al síndrome coronario agudo.
Por lo antes expuesto el objetivo del presente estudio fue determinar el valor pronóstico de la HbA1c para muerte y complicaciones cardíacas mayores en el período intrahospitalario en pacientes con diagnóstico de infarto agudo del miocardio con elevación del segmento ST.
Métodos
Se realizó un estudio observacional analítico de cohorte prospectivo en pacientes admitidos en el Hospital Universitario “Arnaldo Milián Castro” atendidos en la unidad de cuidados intensivos coronarios de la sala de Cardiología en el período comprendido entre noviembre de 2018 y abril de 2019.
El universo estuvo constituido por los 73 pacientes diagnosticados de infarto agudo del miocardio con elevación del segmento ST en el período de estudio.
Como criterios de exclusión se tuvieron en cuenta los pacientes fallecidos antes de la extracción de sangre para realización de exámenes complementarios. Por lo que la muestra la integraron los 62 pacientes que no cumplieron con el criterio de exclusión.
Métodos de recolección de la información
Se solicitó al laboratorio una muestra de 80 reactivos de hemoglobina glucosilada para la realización de la investigación, previo aval del comité de ética de la institución. Se indicaron diariamente, en horas de la mañana, el complementario a los pacientes ingresados con diagnóstico o sospecha de IMACEST el día o la noche anterior, este se realizaba con la misma muestra de sangre extraída para los demás complementarios de rutina y su resultado era entregado personalmente a los autores del presente estudio. Al completar la muestra se solicitaron en el archivo de dicho hospital las historias clínicas de los pacientes a los cuales se les indicó la Hemoglobina glucosilada durante los seis meses que tomó el estudio. Los datos de las historias clínicas fueron recolectados mediante un modelo de recolección de datos creado por los autores.
Variables
Se utilizaron variables epidemiológicas y antecedentes patológicos personales, variables clínicas hemodinámicas al ingreso, exámenes complementarios de laboratorio, así como las relacionadas al tratamiento y las variables dependientes.
Variables epidemiológicas y antecedentes patológicos personales: Edad, sexo, hábito de fumar, hipertensión arterial, Diabetes mellitus (tipos I o II), dislipidemia (se tuvieron en cuenta tanto las primarias como las secundarias, dadas por el diagnóstico previo de hipercolesterolemia, hipertrigliceridemia o hiperlipoproteinemia) e IMA previo.
Variables clínicas hemodinámicas al ingreso: Tensión arterial sistólica, tensión arterial diastólica, frecuencia cardíaca, topografía, ocurrencia de paro cardiorrespiratorio al ingreso, clasificación clínica-hemodinámica de Killip y Kimball,2 fracción de eyección del ventrículo izquierdo (FEVI).
Exámenes complementarios de laboratorio: Hemoglobina glucosilada (%), Glucemia (μmol/L), Índice leucoglucémico (ILG=(glucemia [mg/dL] * leucocitos [106/l])/1,000),8 Índice neutrolinfocitario (INL=neutrófilos/linfocitos),9 Creatinina (mg/dL), Ácido úrico (μmol/L), Colesterol (μmol/L) y Triglicéridos (μmol/L).
Variables relacionadas al tratamiento: Trombolisis y estadía hospitalaria.
Variables dependientes: Estado al egreso (vivo o fallecido) y complicaciones cardíacas mayores (CCM) intrahospitalarias (fallo de bomba con clase Killip-Kimball ≥ II; arritmias ventriculares o supraventriculares; paro cardiorrespiratorio recuperado, reinfarto y complicaciones mecánicas).
Procesamiento y análisis de la información
Se realizó mediante el software estadístico SPSS versión 21.0 un análisis de conglomerados de K-medias con la variable cuantitativa hemoglobina glucosilada como variable dependiente, solicitando la creación de tres cluster o grupos de casos homogéneos en cuanto a los valores de HbA1c (Cluster 1: Constituido por 22 pacientes con los mayores valores de HbA1c, con una mediana de 12,90; Cluster 2: Constituido por 16 pacientes con valores medios de HbA1c, con una mediana de 8,30; Cluster 3: Constituido por 24 pacientes con los valores inferiores de HbA1c, con una mediana de 4,00). Se compararon sus medianas mediante ANOVA. Se compararon las variables cualitativas mediante Chi-cuadrado y las cuantitativas mediante los test de ANOVA o Kruskal-Wallis según se distribuyeran normalmente o no. Se determinó la capacidad predictiva mediante el área bajo la curva ROC y se introdujeron las variables que demostraron relación estadísticamente significativa en un modelo de regresión logística binaria. Se trabajó con una confiablidad de 95 % y se establecieron los resultados como estadísticamente significativos cuando p ≤ 0,05.
Aspectos éticos
La investigación se realizó previa autorización del comité de ética de la institución rectora. La información se utilizó con fines científicos. No se utilizó el consentimiento informado porque se determinaron los niveles de hemoglobina glucosilada con la misma muestra de sangre obtenida para realizar los demás complementarios de rutina. Se cumplieron los principios éticos.
Resultados
La tabla 1 muestra que existió relación estadística en cuanto al estado al egreso, la ocurrencia de CCM y los diferentes cluster. El valor de la V de Cramer mostró que el estado al egreso resultó la variable que con más fuerza se relacionó con los conglomerados.
Tabla 1- Distribución de pacientes según cluster, estado al egreso y ocurrencia de complicaciones intrahospitalarias

Fuente: procesamiento estadístico.
La tabla 2 demuestra que existió relación estadística entre los cluster de hemoglobina glucosilada y el antecedente de diabetes mellitus y dislipidemia. Dentro de la valoración clínica se observó la mayor relación con el Killip-Kimball mayor o igual que II, y entre los complementarios al ingreso las variables que mejor se relacionaron con los valores de HbA1c resultaron ser los triglicéridos, el colesterol y la creatinina.
Tabla 2- Distribución de pacientes según antecedentes, características clínicas y complementarios al ingreso
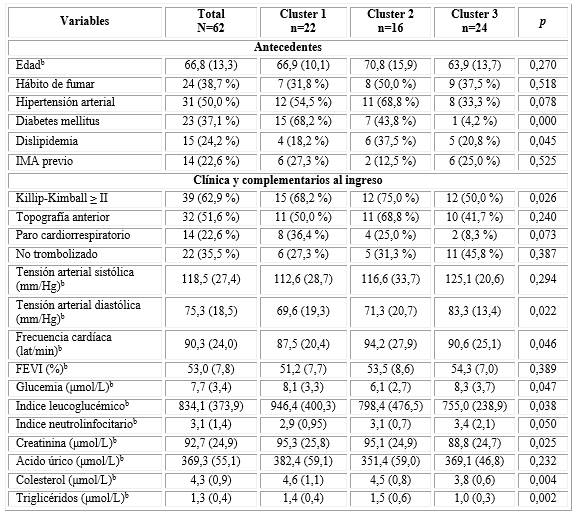
bResultado expresado como Media + DE.
Fuente: procesamiento estadístico
La hemoglobina glucosilada demostró una buena capacidad para predecir la muerte en diabéticos (C=0,810; IC: 0,631-0,988; p=0,014); superando la capacidad predictiva del índice leucoglucémico (C=0,651; IC: 0,426-0,876; p=0,231) y el índice neutrolinfocitario (C=0,786; IC: 0,571-1,000; p=0,023). En cuanto a los pacientes no diabéticos, la hemoglobina glucosilada también se calificó como el mejor predictor (C=0,817; IC: 0,687-0,946; p=0,006). Estos resultados validan a la hemoglobina glucosilada como un buen predictor de mortalidad intrahospitalaria tanto en pacientes diabéticos como en no diabéticos (Fig. 1).
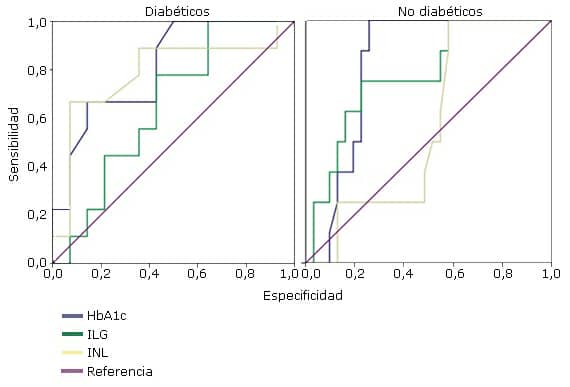
Fig. 1- Curvas ROC de hemoglobina glucosilada, ILG e INL para la determinación pronóstica de mortalidad según antecedentes de diabetes mellitus.
La hemoglobina glucosilada también resultó ser el mejor predictor en diabéticos (C=0,799; IC: 0,611-0,988; p=0,015), no siendo así en los no diabéticos (C=0,683; IC: 0,508-0,857; p=0,052), donde el índice leucoglucémico demostró una mejor capacidad predictiva (C=0,796; IC: 0,654-0,939; p=0,002). Estos resultados también validan a la hemoglobina glucosilada como un buen predictor de complicaciones cardíacas mayores intrahospitalarias en pacientes diabéticos y no diabéticos (Fig. 2).

Fig. 2- Curvas ROC de hemoglobina glucosilada, ILG e INL para la determinación pronóstica de complicaciones cardíacas mayores según antecedentes de diabetes mellitus.
En la figura 3 se observan los puntos de corte que delimitan el valor predictivo de mortalidad y complicaciones cardíacas mayores intrahospitalarias de la hemoglobina glucosilada mediante las líneas correspondientes a los valores de sensibilidad y 1- especificidad, haciendo dicotómico su resultado de la siguiente manera: Resultado positivo si el valor de la hemoglobina glucosilada ≥ 7,8. (Pronóstico de mortalidad). Resultado negativo si el valor de la hemoglobina glucosilada < 7,8. (Pronóstico de supervivencia).
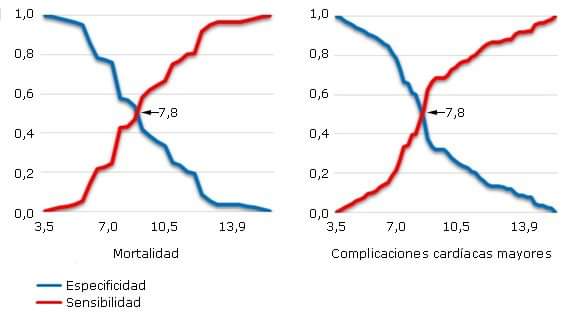
Fig. 3- Puntos de corte óptimo para la predicción de mortalidad intrahospitalaria y complicaciones cardíacas mayores según valores de Hemoglobina glucosilada.
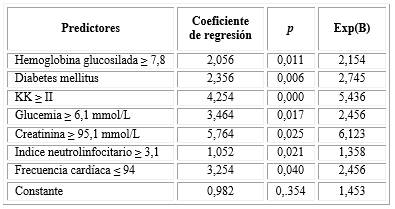
La hemoglobina glucosilada ≥ 7,8 resultó ser un predictor independiente de mortalidad por IMACEST [B: 3,369; p=0,022; Exp(B): 2,456], junto con otros factores pronósticos (tabla 3).
Tabla 3- Variables predictoras de mortalidad en pacientes con IMACEST. Análisis de regresión logística binaria

Fuente: procesamiento estadístico.
El segundo análisis de regresión logística binaria mostró como la hemoglobina glucosilada ≥ 7,8 también resultó ser un predictor independiente de CCM en pacientes con IMACEST, conjuntamente con otros factores pronósticos (tabla 4).
Discusión
El síndrome coronario agudo trae consigo un incremento en el número de leucocitos como mecanismo inflamatorio de respuesta a la necrosis, pero recién en este milenio se ha destacado la relación directa entre el número de leucocitos y su morbilidad y mortalidad. También se conoce desde hace unos años que la hiperglucemia es un importante factor de riesgo independiente para la mortalidad por IMACEST, y que las cifras de glucemia se elevan en el IMA y en otras situaciones de estrés.8
La utilidad del índice leucoglucémico en el pronóstico del IMACEST a corto, largo o mediano plazo ha sido demostrada por varios autores,10,11 pero aún no se ha generalizado su uso en las unidades de cuidados intensivos coronarios de todo el país.
Martínez Saldaña A y otros12 obtuvo que el índice leucoglucémico no se asoció a complicaciones mayores en pacientes con síndrome coronario agudo, por lo que no recomienda su uso en la estratificación de estos pacientes. Sin embargo, Díaz Benítez RE y otros13 en un estudio realizado en Villa Clara en el año 2016, obtuvo que el índice leucoglucémico y la hemoglobina glucosilada resultaron ser buenos predictores de complicaciones a corto plazo en pacientes con infarto agudo del miocardio.
Los resultados del presente estudio coinciden con los de Hirschson Prado A y otros,14 quien describe que en pacientes con diagnóstico de IMACEST, un valor patológico del índice leucoglucémico dentro de las primeras 24 h es un predictor independiente de muerte o complicaciones graves en el período intrahospitalario.
En cuanto al índice neutrolinfocitario, no resultó predecir la mortalidad ni las complicaciones cardíacas mayores mejor que la hemoglobina glucosilada. No existen estudios publicados en la literatura nacional que comparen estas variables en el pronóstico del IMACEST, aunque internacionalmente sí existen investigaciones que validan al INL como predictor en pacientes infartados.9,10,11,12,13,14,15
Los autores del presente estudio consideran que en esencia la hemoglobina glucosilada, al ser un biomarcador independiente que no precisa para su determinación de otros complementarios, constituye la variable más potencialmente útil en la estratificación de pacientes infartados. Su valor patológico significa un descontrol metabólico previo a la ocurrencia del evento cardíaco isquémico y por tanto, una mayor probabilidad de evolución desfavorable. Los valores de hemoglobina glucosilada no se ven afectados por la hiperglucemia resultante del proceso de inflamación al que trae consigo la necrosis parcial del músculo cardíaco, y es por esto que, al entender de los autores, constituye un factor de mayor valor predictor que el índice leucoglicémico.
Los resultados del presente estudio son diferentes a los descritos por Díaz Benítez RE y otros,13 quien al comparar la capacidad predictiva de complicaciones mayores en pacientes con síndrome coronario agudo obtuvo que el índice leucoglicémico demostró una mejor capacidad predictiva que la hemoglobina glucosilada.
Los resultados también coinciden con los de Figueroa CL y otros,16 quien obtuvo que los valores de hemoglobina glucosilada superiores a 9 % se relacionan con una mayor mortalidad intrahospitalaria.
Se ha demostrado que los mayores valores de hemoglobina glucosilada en pacientes no diabéticos con angina inestable están asociados con la aterosclerosis severa que puede ayudar a predecir el incremento del riesgo de la enfermedad arterial coronaria.17,18
Algunos autores19,20 afirman que la presencia de niveles de hemoglobina glucosilada elevados puede servir como marcador temprano de riesgo cardiovascular también en pacientes que no se conocen como diabéticos. Los autores del presente estudio consideran que la gran proporción de pacientes diabéticos no diagnosticados en la muestra estudiada puede haber condicionado que los valores medios de hemoglobina glucosilada resultaran altos, así como el punto de corte para la predicción de mortalidad y complicaciones cardíacas mayores.
La mejor capacidad de predicción de mortalidad en pacientes no diabéticos puede ser el resultado del peor control de la glucemia en aquellos pacientes que no fueron estratificados como diabéticos por no presentar el diagnóstico previo de esta enfermedad, ya que se ha demostrado que la hemoglobina glucosilada también predice el riesgo cardiovascular en pacientes sin diabetes.20
En el presente estudio se determinó que la hemoglobina glucosilada posee capacidad para predecir mortalidad y complicaciones cardíacas mayores en el período intrahospitalario, tanto en pacientes diabéticos como no diabéticos con infarto agudo del miocardio con elevación del segmento ST. Su valor por encima del punto de corte constituyó un predictor independiente de mortalidad y complicaciones cardíacas mayores. Este complementario puede ser considerado como una herramienta útil, que mediante la evaluación del control metabólico precedente permita la estratificación de estos pacientes según el riesgo que tienen de evolucionar de manera desfavorable.