Introducción
La peritonitis fúngica en diálisis peritoneal es una complicación infrecuente. Su incidencia es similar en la diálisis peritoneal automatizada y la diálisis peritoneal continua ambulatoria, aunque el menor número de conexiones puede reducir los episodios en la técnica automatizada. Los hongos penetran en la cavidad peritoneal por vía intraluminal o periluminal, atravesando la mucosa intestinal, y por vía hematógena, a partir de una infección fúngica a distancia.1
La etiología bacteriana es responsable de aproximadamente 80 % de los episodios de peritonitis asociada con diálisis peritoneal. La infección fúngica es una complicación infrecuente, por lo general ocurre en pacientes que llevan un período prolongado en programa de diálisis peritoneal y no suele iniciarse como primer episodio. La excepcionalidad de la peritonitis fúngica ha dificultado el establecimiento de unos criterios de actuación generalizados, ya que los autores describen usualmente en sus series un número limitado de episodios que no permiten extrapolar los resultados.2
Aunque la infección fúngica supone alrededor de 4-10 % de las peritonitis en niños y de 1-23 % en adultos, según las series, lo que supone un promedio de 4-6 % de los episodios de peritonitis, presenta peor pronóstico que la de etiología bacteriana, pues la infección fúngica favorece la obstrucción del catéter, la formación de abscesos y el desarrollo de peritonitis esclerosante. Se ha comunicado una mortalidad de 5-53 % en los pacientes que la presentan y 40,5 % de fallos de la técnica, los cuales obligan a suspender el programa de diálisis peritoneal y transferir a los pacientes a hemodiálisis.3,4
Fusarium es un género de hongos de distribución universal, ubicuos y con gran importancia económica ya que son habituales fitopatógenos. Sin embargo, cada vez se describen más infecciones graves en los pacientes inmunodeprimidos, de ahí que su importancia haya crecido exponencialmente.1,5
Su amplia distribución se atribuye a su capacidad para crecer en gran número de substratos y a su eficaz mecanismo de dispersión; el viento y la lluvia tienen una función importante en su diseminación. Se ha demostrado que el aire puede llevar las esporas hasta 400 km de distancia.
En 1973 se describe la primera infección diseminada en un paciente con leucemia aguda. Desde entonces se han descrito muchos casos, especialmente en pacientes con alteraciones de la respuesta inmune, diabéticos, quemados, con heridas abiertas y contaminadas con tierra, con trastornos inmunológicos o con tratamiento inmunosupresor. Al igual que ocurre con el género aspergillus, es probable que este contacto se produzca por inhalación de las esporas, que se encuentran de forma habitual en el aire.
El objetivo de esta investigación fue describir un caso de peritonitis fúngica en un paciente en diálisis peritoneal continua ambulatoria (DPCA).
Presentación del caso
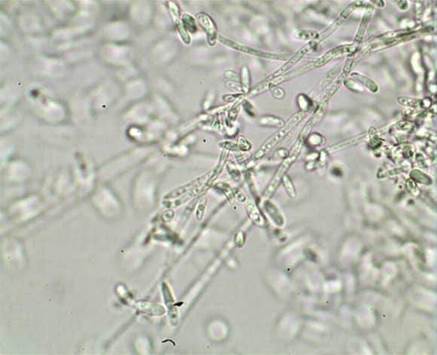
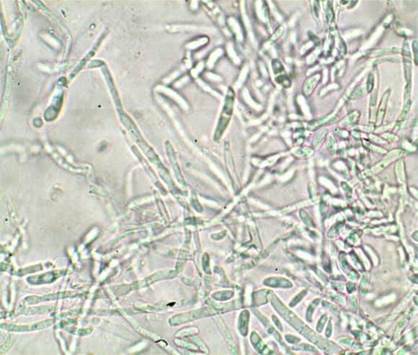
Se presenta un paciente masculino de 53 años de edad con antecedentes de hipertensión arterial, 9 años en diálisis peritoneal continua ambulatoria, con una desnutrición proteico energética moderada. Durante su evolución presentó varios episodios de peritonitis bacterianas, infecciones del orificio de salida y una recolocación de catéter peritoneal con cuff extruido. Acude al Instituto de Nefrología con dolor abdominal y líquidos peritoneales turbios, se inicia antibioticoterapia empírica y se toma muestra para cultivo. Al no mejorar se indica nuevos cultivos del líquido peritoneal incluyendo técnicas para hongos, se interroga al paciente y a la familia e informan que en la habitación donde se realizaba la diálisis había signos de humedad en la pared. Se reciben resultados del segundo cultivo el que informa crecimiento de un hongo filamentoso identificado como fusarium sp. Se inicia tratamiento con itraconazol y posteriormente se retira el catéter peritoneal, se inicia tratamiento con hemodiálisis. Este hongo fue aislado en el medio de cultivo Sabouraud enriquecido con cloranfenicol y cicloheximida, en el líquido peritoneal, catéter peritoneal y pared del domicilio. Su estado toxicoinfeccioso fue empeorando y lamentablemente el paciente fallece 20 días después.6,7,8,9,10,11,12
Discusión
Los enfermos en tratamiento con diálisis tienen una baja incidencia de infección fúngica; así, una revisión de más de 300 000 enfermos del United States Renal Data System (USRDS), de 1992 a 1997, demostró que los pacientes en diálisis tenían una incidencia de infecciones fúngicas, ajustada a la edad de 9,8 comparada a la de la población normal. En pacientes con enfermedad renal crónica estadio 5 (filtrado glomerular _15/mL/min/1,73 m2), la mayoría de las infecciones fúngicas se relacionan con la diálisis peritoneal (DP). Otros factores de riesgo de infecciones fúngicas son los catéteres para el acceso a diálisis, la realización de procedimientos diagnósticos y/o terapéuticos invasivos, la terapia con desferrioxamina, la inmunosupresión requerida para el trasplante renal, el contacto con animales domésticos, así como la presencia de otras enfermedades como la diabetes mellitus y las enfermedades autoinmunes.13
También tienen una alta tasa de morbilidad, se han publicado complicaciones que incluyen peritonitis esclerosantes a veces de presentación aguda, adhesiones generadoras de estenosis u obstrucciones intestinales, invasión de la pared intestinal y formación de abscesos. Sin embargo, la siembra extraperitoneal de la infección fúngica no es habitual.
Los hongos pueden ser unicelulares o pluricelulares. Los primeros están formados por células aisladas redondas u ovaladas, denominadas: levaduras (yeasts en la terminología anglosajona). Los pluricelulares están constituidos por células alargadas que crecen por extensión de sus extremos, tabicándose de un modo más o menos completo, formando largos filamentos denominados: hifas, que con frecuencia se ramifican. Estos hongos, también denominados: mohos (molds), al crecer forman matas de filamentos entrelazados, como puede apreciarse en los alimentos enmohecidos.14
Una larga serie mostró que la peritonitis fúngica es una causa rara de peritonitis en DP, pero que se asocia con alta morbilidad y mortalidad. Todo ello justifica las medidas profilácticas y todos los esfuerzos para un diagnóstico y terapia precoz. Los factores descritos que predicen mortalidad son dolor abdominal con o sin fiebre, el hecho de no retirar el catéter peritoneal 28 y las complicaciones asociadas 29. También se ha comprobado que el descenso de la función renal residual 30 son importantes factores asociados a muerte. Otro aspecto importante a señalar es el fallo de la técnica. Se sabe que, tras un episodio de peritonitis fúngica, no más de 35 % de los enfermos podrán seguir haciendo DP. Entre los predictores clínicos de fallo de la técnica tenemos el dolor abdominal, la obstrucción intestinal, el uso de antibióticos en los 3 meses previos, el retraso en la retirada del catéter peritoneal y el uso de un mayor número de líquidos con alta concentración de glucosa. En Cuba la incidencia de peritonitis fúngica derivada de la diálisis peritoneal es poco frecuente, y las que han aparecido es por cándida, se presentó un único caso con peritonitis por fusarium aislado en la habitación donde el paciente se realizaba los recambios, lamentablemente está descrito que tiene una evolución y un pronóstico desfavorable15 (fig, 1 y 2).