Introducción
El estrés crónico es un estado de activación fisiológica de baja intensidad que se prolonga más de 6 meses como respuesta a demandas externas que sobrepasan los propios recursos del individuo. Afecta el equilibrio emocional y los mecanismos neurofisiológicos relacionados con la salud. Tiene efecto inmunosupresor sobre la respuesta innata y adquirida.1,2
El estrés laboral crónico como respuesta al desgaste profesional impacta negativamente en la salud mental y predispone a enfermedades crónicas e infecciones.1,3,4 Entre el personal de salud resultan más afectadas las enfermeras que trabajan con pacientes críticos.3,4 La interrelación psiconeuroinmunendocrina garantiza la homeostasis en cada individuo y su conocimiento permite tener una visión más integral del paciente y un manejo clínico-terapéutico interdisciplinario a partir de la evidencia clínica observada.1,5
Por ello, el objetivo de esta investigación fue describir las consecuencias clínicas e inmunológicas del estrés laboral crónico en una enfermera intensivista.
Caso clínico
Mujer de 39 años con antecedentes de gastritis crónica que acude al médico internista por lesiones cutáneas vesiculares, dolorosas, pruriginosas en región intercostal derecha, asociadas a ardor diagnosticándose una infección por herpes zoster. Se le indicó aciclovir, vitaminoterapia, antihistamínico y analgésico y al mes de recuperada comienza con tos húmeda, fiebre elevada y falta de aire confirmándose radiológicamente neumonía de base derecha, con buena respuesta a antibióticos orales. Dos meses después, reaparecen las lesiones cutáneas en la misma región, se corrobora segunda infección por herpes zoster.
Posteriormente presentó ardor a la micción, fiebre elevada y dolor lumbar intenso. El urocultivo arrojó más de 100 000 colonias de Echerichia Coli y el cultivo del exudado uretral Estafilococo coagulasa positiva cepa MARSA. Al mes siguiente se le diagnostica la tercera infección por virus zoster y se interconsulta con Inmunología por posible inmunodeficiencia. Al profundizarse en el interrogatorio destaca que todas las infecciones aparecieron durante el último año y que se desempeña como enfermera intensivista desde hace 13 años y en los últimos 8 ocupó cargo de jefatura.
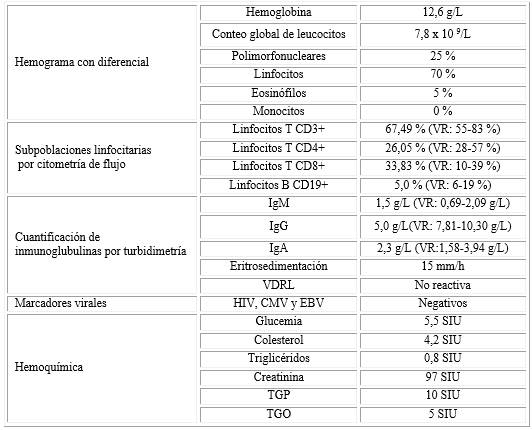
La sobrecarga asistencial y administrativa le generó insomnio, ansiedad, depresión, irritabilidad y dificultad para concentrarse. Afectó la calidad de la atención prestada a los pacientes percibida como inseguridad e insatisfacción dificultando la ejecución de sus actividades diarias. Se interconsultó con psiquiatría que corroboró estado depresivo severo, demandó tratamiento farmacológico por 2 meses y separación temporal del trabajo. Al examen físico se constataron forúnculos en la axila izquierda que fueron Estafilococo coagulasa positiva cepa MARSA, por lo que se encontraba con antibióticos. Una semana antes había terminado tratamiento antimicótico para candidiasis vaginal. Los exámenes complementarios confirmaron la inmunodeficiencia celular y humoral secundaria al estrés laboral crónico y depresión (tabla).
Discusión
Los resultados de investigaciones sobre el nivel de estrés intermedio en enfermeras de cuidados intensivos han demostrado que este es mayor que los que laboran en unidades quirúrgicas (49 % y 30 % respectivamente).3 En ello influyen las largas jornadas de trabajo en ambiente cerrado, altamente instrumentalizado, en estrecho contacto con pacientes críticos muy demandantes y con elevada morbimortalidad. Las consecuencias psicológicas y neurológicas incluyen insomnio, ansiedad, depresión, irritabilidad y dificultad para concentrarse y coinciden con lo manifestado por la paciente, estrechamente relacionadas con el síndrome de Burnout.1,2,3,4
Las inmunodeficiencias secundarias se producen por una afectación extrínseca al sistema inmune de uno o más componentes de la respuesta inmune. Se pueden clasificar en tres grandes grupos: las relacionadas con el ciclo vital, las asociadas a acciones terapéuticas y las vinculadas a patologías infecciosas o no. En este último subgrupo se incluyen las enfermedades crónicas como la depresión y el estrés crónico, ambas presentes en la paciente. La recurrencia de infección por varicela zoster y la evolución favorable clínica y terapéutica de las infecciones bacterianas, virales y micóticas sin complicaciones en un breve periodo, orientó el diagnóstico hacia una inmunodeficiencia secundaria.
Uno de los componentes de la inmunidad innata afectado fueron los monocitos, precursores de los macrófagos. Tienen importante papel secretor de citocinas, pero menor función fagocítica. Este hallazgo coincide con lo reportado por Benegas C. y otros.6 Los neutrófilos representan la población de leucocitos circulantes más abundantes, fagocitan microbios y median las primeras fases de las reacciones inflamatorias. La marcada neutropenia reportada en el caso contrasta con los resultados en ese mismo estudio donde encontró valores normales en la mayoría de los individuos.6 Estas diferencias pueden deberse por una mayor exposición e intensidad al estrés crónico en la paciente.
En personas inmunodeprimidas son frecuentes las infecciones virales por citomegalovirus o Epstein-Barr. El virus varicela zoster (VZV) forma parte de la familia de los herpes virus y se caracteriza por evadir la respuesta inmune mediante diferentes estrategias: desregula la expresión de moléculas MHC-I e inhibe su transporte, infecta células que no expresan MHC-II, induce la apoptosis de monocitos y linfocitos T y B.7 La disminución de la respuesta antiviral mediada por linfocitos asesinos naturales (NK, del inglés natural killer) y T citotóxicos CD8+ como consecuencia del estrés prolongado ha sido demostrada.1,7 Sin embargo, en la eliminación eficiente del VZV también participan citocinas antivirales como los interferones producidos por leucocitos y macrófagos. La linfopenia T cooperadores CD4+ pudiera contribuir a la recurrencia de la infección por VZV en esta paciente al afectar la activación de los macrófagos y la diferenciación de los linfocitos B.2
Los linfocitos B CD19+, se diferencian en células plasmáticas productoras de anticuerpos por lo que su disminución explica la hipogammaglobulinemia. La IgG es la más abundante en el plasma, participa en la citotoxicidad celular dependiente de anticuerpos, activación clásica del sistema del complemento, neutralización y opsonización de microbios. Nuestros resultados difieren a los de Benegas C. que encontró niveles normales de IgG en el 71 % de los ancianos con estrés crónico y son similares en cuanto a las otras inmunoglobulinas.2
El factor de transferencia (Hebertrans) subcutáneo semanal y las vitaminas por 3 ciclos de 8 semanas cada uno, elevaron su estado inmunológico y su calidad de vida permitiendo su reincorporación laboral y social. A modo resumen, en trabajadores de la salud inmunocompetentes expuestos a altos niveles de estrés, la presencia de infecciones recurrentes por varicela zoster o múltiples de etiología variada y depresión puede estar asociada a inmunodeficiencia celular y humoral, potencialmente reversible de controlarse o eliminar la causa con inmunoterapia.