Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Pediatría
versión On-line ISSN 1561-3119
Rev Cubana Pediatr v.69 n.3 Ciudad de la Habana sep.-dic. 1997
Protocolo de atención del recién nacido febril sin signos de focalización
Dr. Manuel Díaz Álvarez,1 Dra. María Teresa Fernández de la Paz2 y Dr. Olimpo Moreno Vázquez3- Especialista de II Grado en Pediatría. Asistente de Pediatría del ISCMH. Facultad Finlay-Albarrán.
- Especialista de I Grado en Neonatología. Instructora de Pediatría del ISCMH. Facultad Finlay-Albarrán. Jefa del Servicio de Neonatología. Hospital Pediátrico Docente "Juan Manuel Márquez".
- Especialista de II Grado en Pediatría. Profesor Titular de Pediatría del ISCMH. Facultad Finlay-Albarrán.
RESUMEN
El lactante pequeño y en particular el recién nacido febril sin signos de focalización inicialmente, ha sido siempre un problema de diagnóstico y manejo. Sobre este tema se hacen algunas reseñas aparecidas en la literatura médica en los últimos años y se señalan algunos resultados de estudios realizados en nuestro Servicio de Neonatología del Hospital Pediátrico Docente "Juan Manuel Márquez", acerca de la presencia de la infección bacteriana severa en el niño recién nacido febril sin signos de focalización y de criterios de bajo riesgo de infección bacteriana severa. Se plantea un protocolo de atención para estos pacientes en el período del primer mes de vida para el manejo práctico en los servicios de atención pediátrica al nivel de la comunidad y del hospital.Descriptores DeCS: FIEBRE/etiología; FIEBRE/terapia; INFECCIONES BACTERIANAS/diagnóstico; EVALUACION; RECIEN NACIDO; RIESGO.
Las infecciones continúan siendo un problema de morbilidad y mortalidad en Cuba y en el mundo, a pesar de los progresos alcanzados en la prevención y la existencia de nuevos y efectivos antibióticos.1-3 Uno de los signos que se presentan comúnmente en un estado mórbido-infeccioso es la fiebre, la cual puede ser el único signo de expresión de la infección, o puede acompañarse de otros signos clínicos que permiten al médico identificar el origen del fenómeno febril. En nuestra práctica clínica hemos comprobado que un motivo de consulta frecuente en los servicios de emergencia es la fiebre, y es quizás, el motivo que impulsa con más premura a la madre, para llevar a su hijo a los centros de atención médica.
Las infecciones tienen un amplio rango de severidad y pueden evolucionar de manera benigna espontáneamente o con tratamiento antibiótico apropiado, y pueden ser virales, bacterianas o de otras causas menos frecuentes; pero en ocasiones pueden ser amenazantes para la vida, especialmente en las de origen bacteriano. Un concepto introducido en los últimos años es el de infección bacteriana severa (IBS), que incluye entre otras a la meningitis, bacteriemia y sepsis urinaria y se agrupan en un solo término, pues todas ellas comparten el hecho de que denotan consecuencias potencialmente severas y su presencia no siempre es aparente al momento de la evaluación inicial y necesitan, además, de tratamiento antibiótico parenteral para su resolución.4,5
Desde las primeras publicaciones que abordan al lactante y recién nacido (RN) febril, se ha resaltado la estrecha relación entre fiebre y probabilidad de IBS, especialmente cuando se trata de un lactante menor de 3 meses.6-9 En este grupo de niños es donde el médico enfrenta los mayores problemas en el momento de la evaluación inicial, dado que los hallazgos al examen físico son con frecuencia mínimos o poco evidentes y los resultados de los exámenes complementarios pueden ser despistantes. Por todo ello Bonadio ha señalado que el lactante febril menor de 3 meses y muy en particular el RN febril, "se puede considerar como una entidad clínica única y a la vez constituye un reto para el médico consultante, pues requiere de consideraciones de diagnóstico y manejo específico diferentes cuando se compara con niños febriles mayores".4
Los estudios iniciales realizados en lactantes y niños febriles estuvieron dirigidos fundamentalmente a conocer la frecuencia con que se presentaban las IBSs, así como cuáles eran los datos clínicos y de laboratorio que se relacionaban con la presencia de éstas. Los datos clínicos que se han reportado asociados con mayor frecuencia a las IBSs son: aspecto tóxico-infeccioso, edad menor de 1 mes, fiebre $ 39 EC, persistencia o recurrencia de la fiebre, antecedentes de riesgo de infección y sexo masculino.4,8,10-13 El dato de niño tóxico-infeccioso puede ser un criterio subjetivo, dado por la apreciación de un médico experimentado, o también puede ser la conclusión de una evaluación clínica basada en una serie de pruebas como el Yale Observation Scale (YOS) de Mc Carthy14 o el Young Infant Observation Scale (YIOS) de Bonadio.15 De cualquier modo, ninguno de los datos clínicos por sí solos son capaces de tener un valor predictivo positivo (VPP) elevado como para ser suficiente en la evaluación inicial del RN y lactante febril. Se ha comprobado que algunos datos de laboratorio también se asocian con mayor probabilidad de IBS6,11,16 y que la evaluación tomando tanto elementos clínicos como de laboratorio combinados es mucho mejor.
No obstante a estas consideraciones y aún ejecutando una evaluación inicial con elementos clínicos y de laboratorio combinados, ha resultado en varias investigaciones que el VPP sigue sien- do bajo y por tanto no satisfactorio para proceder en esa dirección. Dagan et al17,18 enfocaron el asunto de otro modo, al aplicar una serie de criterios clínicos y de laboratorio combinados
y atender a su elevado valor predictivo negativo (VPN) y alta sensibilidad, se pudo identificar un grupo de niños de bajo riesgo de IBS. Desde entonces este modo de proceder ha sido el más aceptado para el diagnóstico y manejo de lactantes febriles menores de 3 meses, incluyendo algunos autores también al RN. De todo esto han surgido las tácticas de manejo ambulatorio de un grupo seleccionado de lactantes febriles y la utilización o no de tratamiento antibiótico en estos casos.5,16,19,20.
En nuestro Servicio de Neonatología hemos desarrollado algunas investigaciones que abordan el problema de RN febril21,22 (otro en prensa), y en las cuales hemos obtenido resultados que avalan la realización del presente protocolo. Algunos resultados interesantes son los siguientes:
- De 211 RNs febriles sin signos de focalización en la evaluación inicial, el 60 % fue manejado sin necesidad de tratamiento antibiótico y no hubo fallecidos al llevar esta política racional de antibioticoterapia.
- La incidencia de IBS entre RNs febriles sin signos de focalización inicial fue de 17,5 %, con predominio de la sepsis urinaria (22/211 = 10,4 %), bacteriemia (6/211 = 2,8 %) y meningitis bacteriana (5/211 = 2,3 %).
- Los datos clínicos que se encontraron relacionados significativamente con la presencia de IBS en el grupo de RNs sin signos de focalización inicial fueron: fiebre $ 39 EC, fiebre recurrente o persistente, aspecto tóxico-infeccioso, antecedentes patológicos perinatales positivos y sexo masculino; mientras que los datos de laboratorio fueron: conteo global de leucocitos sanguíneos < 5 000 y $ 20 000/mm3, eritrosedimentación $ 20 mm/h y citu-ria con > 10 000 leucocitos/mL.
- Con los resultados de nuestras investigaciones y los de otras publicaciones se confeccionó una estrategia de evaluación con distintos datos clínicos y de laboratorio combinados que resultó tener el 98,9 % de VPN; igualmente tales criterios de evaluación demostraron ser eficaces para distinguir un grupo de RNs con bajo riesgo de IBS, e incluso, con éstos se obtuvo un saldo superior que con los clásicos criterios de evaluación de Rochester al aplicarlos a la misma población de estudio.23
Con esta fundamentación se realizó el presente escrito que plantea un protocolo de atención del RN febril con vistas a unificar criterios, tanto en el nivel primario como secundario de nuestro sistema de salud.
Este protocolo de atención se conformó en forma de un flujograma, que consta de una secuencia de fases (figura).
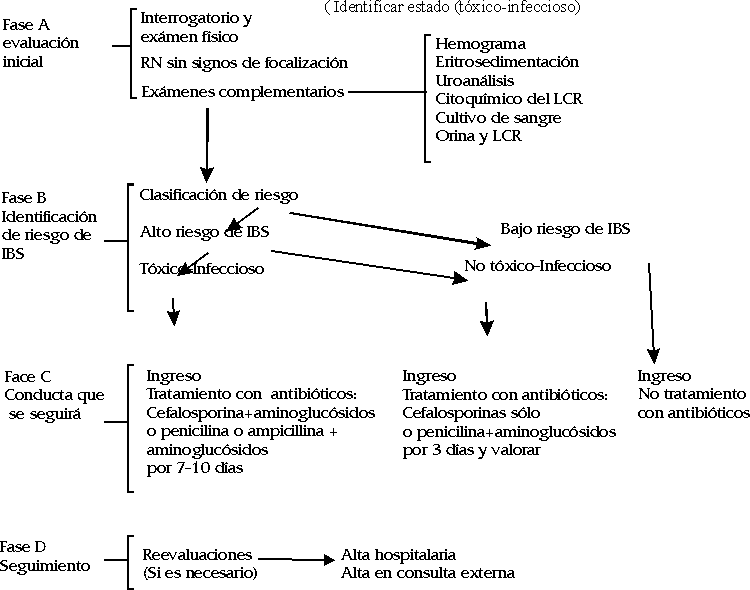
Fase A. Evaluación inicial
El enfrentamiento del médico ante un RN febril establece la realización de una evaluación inicial.Como un RN febril puede exhibir signos de focalización, o sea, otros signos que orientan hacia el origen probable del cuadro febril (por ejemplo, manifestaciones respiratorias altas o bajas, signos de inflamación de tejidos blandos, enfermedad diarreica aguda); o no tener, el primer paso sería identificar la presencia de estos signos. Para ello es determinante el interrogatorio a la madre o acompañante y el examen físico minucioso que se realiza al RN. Los aspectos que se abordarían son:
- Antecedentes mórbidos del embarazo, parto y posparto.
- Otros signos o síntomas acompañantes.
- Contacto con familiares u otras personas con infecciones agudas intercurrentes.
- Considerar genio epidémico existente.
- Indagar sobre causas de hipertermia de origen no infeccioso.
- Explorar el estado tóxico-infeccioso.
Con el interrogatorio y examen físico se pueden obtener pistas del origen de la fiebre como son:
Infecciosa:
- Color pálido, livedo.
- Rechazo al alimento.
- Hipoactivo, hipotónico.
- Disociación de temperatura tronco-extremidades.
- Antecedentes de factores de riesgo para infección en periparto o familiares con infecciones.
- Íctero sucio, deposiciones diarreicas.
- No disminución de hipertermia con administración de líquidos.
No infecciosa:
- Color rubicundo.
- Avidez por los líquidos.
- Hiperactivo, irritable.
- No disociación de temperatura tronco-extremidades.
- Antecedentes de bajo ingreso de líquidos, sobrearropamiento, inyección vacunal.
- Íctero por amamantamiento, pocas deposiciones.
- Desaparición de hipertermia con administración de líquidos.
Si es muy evidente que el origen de la fiebre es de causa no infecciosa, no es
imprescindible continuar con la evaluación y se deben hacer las medidas de corrección para eliminar la causa de hipertermia y dar los consejos necesarios. Si hay dudas será mejor continuar con la evaluación.
Ya con el interrogatorio y el examen físico, que nos permite identificar la presencia de signos de focalización o no, se continuará en esta evaluación inicial con la indicación de exámenes complementarios orientados a obtener pistas sobre el origen infeccioso del evento febril, o también a delimitar con mayor precisión qué aparato o sistema es el afectado. Para los niños con signos de focalización (por ejemplo: infecciones respiratorias) existen habitualmente reglas o criterios que se manejan comúnmente por médicos pediatras y neonatólogos y por tanto, no es necesario abordar en este protocolo. Cuando se trata de niños febriles sin signos de focalización, la diversidad de conductas de manejo se ha demostrado en estudios previos. Estos niños deben ser estudiados mediante la realización de un pesquisaje de sepsis amplio que incluya: leucograma completo para conteo global y diferencial de leucocitos sanguíneos, eritrosedimentación o proteína reactiva (PCR), uroanálisis preferentemente por la técnica de punción vesical, y la ejecución de punción lumbar para examen citoquímico del líquido cefalorraquídeo (LCR). Es recomendable que al hacer la toma de las distintas muestras de estos exámenes, se aproveche para obtener cultivos bacteriológicos de sangre, orina y LCR, lo cual nos permitirá más adelante poder hacer el diagnóstico de certeza de IBS y haber ganado tiempo en el manejo posterior de estos pacientes.
Fase B. Identificación de riesgo de IBS
Esta otra fase tiene como objetivo poder hacer una clasificación de los pacientes en grupo de alto o bajo riesgo de IBS, a partir de los resultados de los distintos datos clínicos y de laboratorio (obtenidos en la fase A) y a partir de lo cual se toman las decisiones de manejo de la siguiente fase.De acuerdo con la experiencia obtenida en investigaciones previas y a la nuestra en particular, los datos clínicos y de laboratorio que deben estar presentes para poder hacer la clasificación de bajo riesgo de IBS son:
- Previamente sano, o sea, no tener antecedentes perinatales ni posnatales de riesgo de infección, ni ser prematuro o bajo peso.
- No haber apariencia tóxica dado por los criterios que se señalan en este trabajo.
- Fiebre < 39 EC.
- Fiebre no persistente o recurrente.
- Conteo global de leucocitos sanguíneos > 5 000/mm3 y < 20 000/mm3.
- Eritrosedimentación < 20 mm/h.
- Uroanálisis normal, o sea, no mostrar leucocituria ni bacteriuria.
De lo anterior tienen más valor los signos clínicos y desempeña un papel primordial la habilidad y experiencia del médico (ojo clínico), para poder identificar el RN con aspecto tóxico-infeccioso e interpretar los distintos datos recogidos.
Reuniendo todos y cada uno de los datos clínicos y de laboratorio anteriores el RN se califica de "bajo riesgo de IBS". En caso de no cumplir con uno o más de estos datos, entonces se califica al RN de "alto riesgo de IBS".
Face C. Conducta que se debe seguir
A todo RN febril se le debe ingresar independientemente de la calificación de riesgo de IBS que se le asignó. Una alternativa que se ha planteado en algunos estudios, pero que aún no forma parte de nuestra política, es la del manejo ambulatorio, a un RN calificado de "bajo riesgo de IBS" que tenga condiciones favorables para un buen seguimiento y que son:- Consentimiento de los familiares con tal conducta.
- Nivel adecuado de responsabilidad de los padres para garantizar buena observación del niño y seguimiento en consulta.
- Vivir cerca o facilidades de transportación rápida por cualquier eventualidad.
- Tener teléfono para poder establecer comunicación hospital-hogar.
- Posibilidad de contar con la cooperación del médico de la familia.
El otro aspecto que se inscribe en esta fase es la del empleo de antibióticos para lo cual deben tenerse en cuenta:
- Estado clínico del niño.
- Resultados de exámenes de laboratorio en la evaluación inicial.
- Posibilidad de vigilancia médica y de enfermería permanente.
- Resultados de los estudios bacteriológicos.
Si al RN se le calificó como de "bajo riesgo de IBS" y puesto que todos son ingresados, lo cual permite mantener una vigilancia médica y de enfermería todo el tiempo, entonces no se emplearán inicialmente antibióticos mientras no experimente cambios clínicos adversos en su evolución y en espera de los resultados de los exámenes bacteriológicos.
Cuando se trata de un RN calificado de "alto riesgo de IBS" y en el cual se aprecia un estado tóxico-infecioso, es indispensable comenzar el tratamiento antibiótico de inmediato, con cefalosporinas de 3ra generación más aminoglucósidos, o penicilina o ampicillina más aminoglucósidos, según las características del paciente y juicio del médico. Por otro lado, si el RN de "alto riesgo de IBS" no tiene estado tóxico-infeccioso se debe considerar generalmente la utilización inicial de la antibioticoterapia, para lo que se indica una cefalosporina de 3ra generación solamente, o en su defecto penicilina más aminoglucósidos; aunque el juicio médico en cada caso en particular será el que determine esta conducta.
Fase D. Seguimiento
La conducta de ingreso para todo RN febril implica que el seguimiento del paciente sea realizado bajo una supervisión permanente del médico y enfermera. Este seguimiento está sujeto a las normas propias de cada Servicio de Neonatología, como parte del trabajo asistencial habitual donde se encuentra ingresado el niño.Premisas importantes en esta fase serían:
- Detectar cualquier cambio desfavorable en la evolución clínica del paciente.
- Intercambio estrecho entre los médicos a cargo de la asistencia del niño y el personal del Laboratorio de Microbiología, para conocer resultados de los cultivos bacteriológicos sin tardanza.
- Concluir con un diagnóstico causal del proceso febril.
- Manejo racional del tratamiento antibiótico.
Los ajustes del tratamiento deben ser individualizados y en dependencia de la evolución clínica y de los resultados de los cultivos bacteriológicos realizados.
Los RNs calificados de "bajo riesgo de IBS" y que hayan tenido una evolución clínica favorable, deben ser egresados tan pronto se conozca que los resultados de los cultivos bacteriológicos son negativos. Si la evolución clínica no es favorable, o si no se comporta de acuerdo con el diagnóstico inicial establecido, se estará obligado a realizar reevaluaciones, lo que se entiende como tal a hacer nuevas consideraciones en una forma similar a como se estableció para la evaluación inicial. Si se reciben resultados de exámenes bacteriológicos positivos se actuará en consecuencia con éstos.
En los RNs de "alto riesgo de IBS" con estado tóxico-infeccioso se debe completar un curso de tratamiento antibiótico hasta tanto se alcance un buen estado clínico y tenga una evolución continuadamente favorable. Se recomienda que se mantenga al paciente al menos un día ingresado después de suprimido el tratamiento antibiótico antes de egresarlo. Los casos de "alto riesgo de IBS" no tóxicos manejados con tratamiento antibiótico, en los cuales no se ha encontrado la causa del proceso febril y que evolucionan de manera favorable, se le puede suprimir éste tan pronto se conozca que los resultados de los cultivos bacteriológicos son negativos. Si se puede identificar algún tipo de IBS, el tratamiento antibiótico estará en dependencia de lo establecido para cada una de ellas.
El alta hospitalaria es una consideración del equipo de asistencia y siempre deberá estar sujeta a una citación de seguimiento por consulta externa donde se da el alta definitiva.
CATEGORÍAS
Fiebre: Temperatura axilar referida o constatada $ 37,5 EC.Fiebre sin signos de focalización: Fiebre no explicable después de una historia y examen físico cuidadoso.
Fiebre persistente o recurrente: Cuando ocurre más de un fenómeno febril posterior a las primeras 12 horas del inicio de la fiebre de manera continuada o intermitente, al estar el paciente con buena hidratación y sin exposición a fuentes de calor o sobrearropamiento.
RN con aspecto tóxico-infeccioso: Cuando se presentan manifestaciones clínicas correspondientes con el síndrome de sepsis dado por letargia, coloración terrosa, signos de pobre perfusión o marcada hiperventilación, hipoventilación o cianosis.
RN previamente sano: Niño nacido a término y buen peso al nacer, sin ningún antecedente patológico materno o del período del periparto, con evolución posnatal sin complicaciones o fenómenos patológicos, sin antecedentes de mostrar inmunodeficiencia o enfermedad crónica, no uso de antibioticoterapia ni ingreso hospitalario previo a la evaluación.
IBS: Conjunto de infecciones graves que necesitan de tratamiento antibiótico parenteral para su resolución y que incluyen meningitis, bacteriemia, sepsis urinaria y artritis osteomielitis, en donde se aísla una bacteria patógena conocida en LCR, sangre, orina o aspirado de articulación o hueso, también a la celulitis con aislamiento o sin él de bacterias y a la bronconeumonía, cuando se encuentran infiltrados inflamatorios en la radiografía de tórax junto con aislamiento de bacterias patógenas en la sangre o el aspirado pulmonar. Algunos incluyen en esta categoría a la enteritis por Salmonella.
CRITERIOS DE BAJO RIESGO DE IBS EN RNs FEBRILES SIN SIGNOS DE FOCALIZACIÓN (HOSPITAL PEDIÁTRICO DOCENTE "JUAN MANUEL MÁRQUEZ").
- No impresión médica de niño tóxico-infeccioso.
- Historia de ser previamente sano.
- Fiebre < 39 EC y no persistente o recurrente.
- Conteo de leucocitos sanguíneos > 5 000/mm3 y < 20 000/mm3.
- Eritrosedimentación < 20 mm/h.
- Uroanálisis normal (no leucocituria ni bacteriuria).
AGRADECIMIENTOS
Al licenciado Humberto Martínez Ca-nalejo por su asesoría estadística en las investigaciones previas, a los doctores Julián Pérez Amarillo, Margarita Valdés-Dapena Vivanco, Libertad Rivera Ales, Rubén Piloto Sendín y Rodolgo Pérez Córdova y a los técnicos del Departamento de Microbiología, a las enfermeras de nuestro Servicio de Neonatología y a los técnicos del laboratorio de urgencias de la Sala UTI. Todos ellos contribuyeron con su trabajo al logro de los resultados alcanzados.SUMMARY
Febrile young infants, and particularly febrile newborn infants initially not presenting with focalization signs, have always been a very serious problem regarding diagnosis and management. Certain reviews available in the medical literature during the last few years are made on this subject and some of the results obtained from studies performed in our service of Neonatology at "Juan Manuel Márquez" teaching pediatric hospital are reported focusing on the presence of serious bacterial infection in febrile newborn infants without focalization signs, and also without criteria of low risk for severe bacterial infection. A protocol of medical care for these patients within the first month of life is presented for the practical management in the services of pediatric care at community and hospital levels.Subject headings: FEVER/etiology; FEVER/therapy; BACTERIAL INFECTIONS/diagnosis; EVALUATION; INFANT; NEWBORN; RISK.
REFERENCIAS BIBLIOGRÁFICAS
- Gladstone IG, Ehrenkranz RA, Edberg SC, Baltimore RS. A ten--year review of neonatal sepsis and comparison with the previous fifty-year experience. Pediatr Infect Dis J 1990; 9:819-25.
- Spritzer R, Kamp HJ, Dzoljic G, Sauer PJJ. Five years of cefotaxime use in a neonatal intensive care unit. Pediatr Infect Dis J 1990;9:92-6.
- Heusser MF. Emergence of resistence to multiple betalactams in enterobacter cloacas during treatment for neonatal meningitis Pediatr Infect Dis J 1990;9:509-12.
- Bonadio WA. Evaluation and management of serious bacterial infections in febrile young infant. Pediatr Infect Dis J 1990; 9:905-12.
- Baraff LJ, Bass JW, Fleisher GR, Klein JO, McCracken GH, Powell KR, et al. Practice guideline for the management of infants and children 0 to 36 months of age with fever without source. Pediatrics 1993;92:1-11.
- McCarthy PL, Jekel JF, Dolan TF. Temperature greater than o equal to 40 EC in children less than 24 months of age: a prospective study. Pediatrics 1977;59:663-8.
- Krober MS, Bass JW, Powell JM, Smith FR, Seto DSY. Bacterial and viral pathogens causing fever in infants less than 3 months old. Am J Dis Child 1985;139:889-92.
- Bonadio WA. Hegenbarth M, Zachariason M. Correlating reported fever in young infants with subsequent temperature patterns and rate of serious bacterial infections. Pediatr Infect Dis J 1990;9:158-60.
- Baskin MN. The prevalence of serious bacterial infections by age in febrile infants during the first 3 months of life. Pediatr Ann 1993;22:462-6.
- Wasserman GM, White CB. Evaluation of the necessity for hospitalization of febrile infant less than three months of age. Pediatr Infec Dis J 1990;9:163-9.
- Broner CW, Polk SA, Sherman JM. Febrile infants less than eight weeks old. Predictors of infection. Clin Pediatr (Phila) 1990;29:438-43.
- McCarthy PL, Dolan TF. The serious implications of high fever in infants during their first three months. Clin Pediatr 1976;15:794-6.
- Bonadio WA, Romine K, Gyuro J. Relationship of fever magnitude to rate of serious bacterial infections in neonates. J Pediatr 1990;116:735-7.
- McCarthy PL, Sharpe ML, Spiezal SZ. Definition of valid and reliable observation scales to identify serious illness in febrile children. Pediatrics 1982;70:802-9.
- Bonadio WA, Hennes H, Smith D, Ruffing R, Melzer-Lange M, Lye P, et al. Reliability of observation variables in distinguishing infectious outcome of febrile young infants. Pediatr Infect Dis J 1993;12:111-4.
- Baskin MN, O'Rourke EJ, Fleisher GR. Outpatient treatment of febrile infants 28 to 89 days of age with intramuscular administration of Ceftriaxone. J Pediatr 1992;120:22-7.
- Dagan R, Powell KR, Hall CB, Menegus MA. Identification of infants unlike to have serious bacterial infection although hospitalized for suspected sepsis. J Pediatr 1985;107:855-60.
- Anbar RD, Richardson-de Corral V, O'Malley PJ. Difficulties in universal application of criteria identifying infants at low risk for serious bacterial infection. J Pediatr 1986;109: 483-5.
- McCarthy CA, Powell KT. Jaskiewicz JA, Carbrey CL, Hylton JN, Monroe DJ, et al. Outpatient management of selected infants younger than two months of age evaluated for possible sepsis. Pediatr Infect Dis J 1990;9:385-9.
- Baker MD, Bell LM, Avner JR. Outpatient management without antibiotics of fever in selected infants. N Engl J MEd 1993;329:1437-41.
- Díaz Álvarez M, Fernández de la Paz MT, Moreno Vázquez O, Piloto Sendín R, Arango MA, Díaz Álvarez J. Infección bacteriana severa en recién nacidos febriles sin signos de focalización. Rev Cubana Pediatr 1995;67:79-87.
- Díaz Álvarez M, Fernández de la Paz MT, Moreno Vázquez O. Pino A, Rivera L, Pérez R. Resultados en la evaluación inicial y antibioticoterapia en el recién nacido febril. Rev Cubana 1995;67:85-96.
- Díaz Álvarez M, Moreno Vázquez O, Fernández de la Paz MT, Martínez Canalejo H. Nuevos criterios de bajo riesgo de infección bacteriana severa en recién nacidos febriles. Rev Cubana Pediatr 1996;68:77-84.
Dr. Manuel Díaz Álvarez. Edificio Focsa, 17 y M, apartamento 8-M, El Vedado, municipio Plaza de la Revolución, Ciudad de La Habana, CP 10400, Cuba.














