INTRODUCCIÓN
Los esquemas de tratamiento aplicados a niños con enfermedades oncológicas y hematológicas malignas han conseguido tasas de curación en muchos pacientes que son superiores a 80 %.1,2,3 El aumento de las expectativas de curación y la supervivencia libre de enfermedad, incrementa la necesidad de disminuir las secuelas relacionadas con el tratamiento, para no limitar la calidad de vida de los supervivientes.
La cardiotoxicidad es un efecto adverso conocido de la quimioterapia y la radioterapia.2,3,4,5,6,7,8,9,10,11) Este efecto puede manifestarse de diversas maneras que van desde una elevación transitoria de la tensión arterial, bradicardia, hipotensión o arritmias, hasta una insufiencia cardíaca no reversible. Existen diferentes factores de riesgo asociados a las complicaciones cardiovasculares; entre ellos: la dosis acumulada de algunos de los hipostáticos empleados y el total de la dosis administrada en un ciclo o en un día y la velocidad de administración, la edad, el sexo, antecedentes de irradiación mediastinal, combinación con otros fármacos cardiotóxicos y desórdenes de electrolitos. En cuanto a la radioterapia es importante tener en cuenta la edad en que se irradia al paciente, los campos radiantes aplicados, el tipo y equipo de radioterapia empleado, la planificación (3D o intensidad modulada, o guiada por imágenes), la dosis total y por cada sesión recibida y el volumen del corazón irradiado. El monitoreo de los eventos cardíacos debe ser cercano y deben utilizarse los diferentes métodos diseñados y aceptados para ello (ecocardiograma, ventriculografía radioisotópica y biomarcadores cardíacos). El manejo es principalmente sintomático, sin embargo, la piedra angular en el tratamiento sigue siendo la prevención a través de la creación de nuevas moléculas con acciones similares, pero con menor depósito en el miocito, modificaciones en el esquema de administración y la introducción de fármacos que interfieran directamente con la acción cardiotóxica de los medicamentos empleados en la quimioterapia.
En Cuba el cáncer en las edades pediátricas (0-18 años) constituye la 2da. causa en incidencia. de enfermedades y la 2da causa de muerte.12,13
En un estudio prospectivo de corte transversal con 1 853 adultos sobrevivientes de cáncer en la infancia14 se encuentra un aumento de la prevalencia de afecciones cardiacas en 3-24 % en los sobrevivientes de 30-39 años y 10-37 % en los mayores de 40 años.
Ante esta realidad se hace necesario la elaboración de nuevas estrategias en el manejo y control del cáncer y establecer un trabajo coordinado entre el oncólogo-pediatra, el cardiólogo, el hematólogo, el radioterapeuta, entre otros, con la finalidad de propiciar una mayor eficacia del tratamiento sin incrementar el riesgo de morbilidad cardiovascular.
El objetivo de este trabajo es determinar las manifestaciones de cardiotoxicidad en pacientes pediátricos.
MÉTODOS
Se realizó un estudio descriptivo, retrospectivo, de corte transversal, no aleatorizado en el que se incluyeron:
Pacientes enviados al Departamento de Radioterapia del Instituto Nacional de Oncología y Radiobiología (INOR), en la Habana desde enero 2008 a diciembre 2014, con edades entre 4 y 18 años, con los diagnósticos de Linfoma de Hodgkin, irradiados con aceleradores lineales con dosis de 2 400 centigray (cGy), en las áreas inicialmente afectadas por la enfermedad. Eran 54 pacientes, en 23 de ellos el mediastino recibió la radioterapia por estar afectado. Todos habían recibido varios ciclos de poliquimioterapia con combinaciones que incluían la ciclofosfamida, doxorrubicina, vincristina, vimblastina, prednisona, etopoxido y metrotexate;15) aproximadamente 30 % del volumen cardiaco recibió entre 1 600 y 2 400 cGy, especialmente en aurículas, válvulas y parcialmente el ventrículo izquierdo.
Pacientes con tumores del sistema nervioso central. Eran 25:19 meduloblastomas y 6 tumores neuroectodérmicos primitivos supratentoriales, con edades entre 3 y 14 años. Recibieron tratamiento radiante con aceleradores lineales con campos posteriores que incluían la región cervico-espinal, con dosis de 2 340 cGy.16) En estos pacientes una franja estrecha del volumen cardiaco recibió dosis de aproximadamente 800 cGy, y luego les fue aplicada quimioterapia como parte del plan terapéutico.
Los pacientes recibidos en el INOR provinieron del Servicio de Oncologia del Hospital Pediátrico Universitario "William Soler", otros del Hospital Pediátrico Universitario "Juan Manual Márquez", todos para recibir la radioterapia y ser seguidos por los especialistas de INOR; otros se inscribieron directamente en el Instituto.
Todos los pacientes remitidos con los diagnósticos anteriores se sometieron a tratamiento radiante como parte del plan terapéutico. Había pacientes con enfermedad de Hodgkin y pacientes con tumores del sistema nervioso central; en ambos casos como parte de la irradiacion recibieron radioterapia en mediastino, y en los tumores del sistema nervioso central (meduloblastomas) como parte de la irradiación se irradió la medula espinal, y por tanto llega irradiacion al area cardiaca. En todos se obtuvo el consentimiento informado por los padres.
Las funciones de supervivencia se estimaron por el método de Kaplan Meier y contrastadas con el test de long range. Para el procesamiento y análisis de los datos se empleó el software profesional SPSS 20.0.
RESULTADOS
En los 54 pacientes con diagnóstico de linfoma de Hodgking, en 23 existía toma mediastinal y por tanto recibieron irradiación en el tórax-mediastino; todos ellos recibieron de 4 a 8 ciclos de quimioterapia previa a las radiaciones, en diversas combinaciones. La supervivencia global esperada por el método Kaplan Meier fue de 96,0 % a 5 años y de 91,4 % a 8 años, no hubo diferencia significativa entre la supervivencia de los pacientes con toma mediastinal y la de los pacientes con mediastino libre (Fig.). No encontramos complicaciones cardiovasculares tempranas o tardías en este grupo de pacientes.
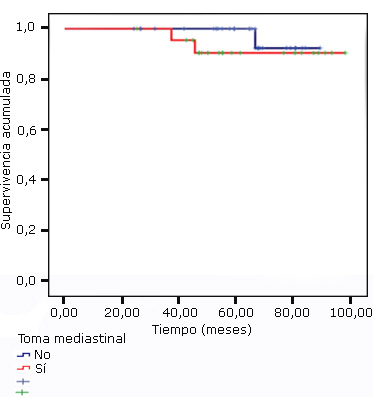
Fig. - Funciones de supervivencia global según compromiso mediastinal. Enfermedad de Hodgkin en niños y adolescentes (serie de casos 2008-2014).
Todos los pacientes con tumores del sistema nervioso central recibieron irradiación cervico-espinal con una dosis total de 2 340 cGy, sin presentar complicaciones cardiovasculares.
No existió diferencias en las toxicidades en los grupos de tumores estudiados La progresión tumoral fue la causa del deceso en 12 pacientes fallecidos en este grupo que tenían a la vez enfermedad de Hodgkin y tumores del sistema nervioso central.
DISCUSIÓN
Los efectos adversos a nivel cardiovascular por la quimioterapia en los últimos años han tenido un marcado incremento en frecuencia, sobre todo por la aparición de nuevos fármacos antineoplásicos. El clásico daño del miocardio por la quimioterapia se conoce desde hace medio siglo, cuando en 1967 se informaron los primeros casos de insuficiencia cardiaca en niños con leucemia que recibían altas dosis de antraciclínicas; a esto se añade la irradiación del mediastino en pacientes con linfomas o algunos tumores del sistema nervioso central.
Si bien la tecnología médica para detectar el daño cardiaco avanza (strain bidimensional, ecocardiografía tridimensional con contraste) y permite evaluaciones muy minuciosas, aún el electrocardiograma y la ecocardiografía siguen siendo métodos no invasivos, de bajo costo y de gran utilidad en el control, manejo y seguimiento de los pacientes con cáncer que reciben fármacos o radioterapia que pueden afectar al miocardio.(17 La determinación de la fracción de eyección del ventrículo izquierdo por la ecocardiografía antes, durante y después de la quimioterapia es el método más accesible y económico. También puede brindar la ecocardiografía una serie de informaciones sobre la función diastólica del ventrículo izquierdo, el tamaño de las cámaras ventriculares, el grosor de las paredes, así como el estado del aparato valvular y subvalvular. De tal forma, que esta herramienta seguirá teniendo vigencia en los protocolos de diagnóstico y seguimiento de la cardiotoxicidad.
El daño producido por la irradiación sobre el área cardiaca dependerá de la dosis total aplicada, el fraccionamento de estas, el plan de irradiación teniendo en cuenta la distribución de la dosis sobre el principal órgano de riesgo (el corazón). Esta cardiotoxicidad puede afectar el pericardio, el miocardio, el endocardio, las válvulas, el sistema de conducción y las arterias coronarias. El daño puede aparecer tempranamente (en los primeros 2 o 3 meses de efectuada la irradiación) o tardíamente, varios años después de dichas irradiaciones.10,14,18,19
Los criterios de cardiotoxicidad son los siguientes:
Cardiomiopatías con disminución de la fracción de eyección.
Presencia de síntomas de falla cardiaca.
Con dosis de irradiación por debajo de los 2 000 cGy el riesgo de cardiotoxicidad es muy bajo, ha sido señalado que apenas aparece en el 3 % de los pacientes.
Estas complicaciones cardiovasculares pueden aparecer en pacientes que reciben irradiación en el volumen cardiaco, como en los casos de enfermedad de Hogkin con toma mediastinal,
20,21) o en los que la reciben en el volumen cardioespinal, como en los pacientes con el diagnóstico de meduloblastoma o de tumores primarios neuroendocrinos de localización supratentorial.16
En nuestra serie de pacientes con enfermedad de Hodgkin con toma mediastinal no encontramos signos de cardiotoxicidad con la dosis de irradiación de 2 400 Cgy, además del tratamiento con poliquimioterapia previo a la irradiación. La dosis de irradiación ha disminuido en intensidad tras la combinación con los citostáticos previos a la radioterapia y el volumen cardiaco irradiado es apenas de 30 o 35 %, lo que explicaría la aparentemente inexistencia de complicaciones cardiacas tempranas o durante el tiempo de seguimiento.20 En los pacientes con irradiación cardioespinal, en los que la entrada del campo es posterior, las dosis al corazón son aun menores, y no aparecen complicaciones cardiovasculares; lo que podría evitarse con la irradiación con protones.5
Teniendo en cuenta que algunas de estas complicaciones podrían aparecer en un tiempo prolongado, es importante mantener un seguimiento de estos pacientes para descartar dichas complicaciones.
Es una necesidad actual contar con guías de consenso para el diagnóstico, prevención y tratamiento de la cardiotoxicidad por oncoterapia médica y favorecer que los tratamientos con quimioterapia y radioterapia fueran más seguros, alcancen alta eficacia y amplíen la sobrevida del paciente oncológico. Fomentar la constitución de equipos o unidades de cardio-oncología para el manejo del cáncer en forma multidisciplinaria, integrando al oncólogo clínico, pediatra-oncólogo, radioterapeuta, hematólogo, cardiólogo y especialistas afines, con el fin de establecer el riesgo cardiovascular, plantear de acuerdo a ello la terapia más adecuada y realizar una vigilancia estrecha del tratamiento del cáncer sobre el aparato cardiovascular, ya que algunas de estas complicaciones pueden aparecer en un tiempo largo de supervivencia.
Concluímos que en nuestra serie de pacientes la irradiación del área cardiaca aparentemente es bien tolerada, sin aparición temprana de cardiotoxicidad, ni en periodos de seguimiento de hasta 9 años. Aparecieron naúseas y leucopenias transitorias en algunos casos. No existió diferencias en las toxicidades en los grupos de tumores estudiados Es necesario mantener un seguimiento estrecho para descartar la aparición de cardiotoxicidad en años siguientes.
Se recomienda continuar con estudios a largo plazo en los pacientes irradiados.














