Introducción
El enigmático mundo de las enfermedades transmisibles constituye un reto para los profesionales de hoy en día, pues son las principales causas de morbilidad y mortalidad a nivel mundial. La nueva amenaza del terrorismo biológico y las enfermedades infecciosas emergentes y reemergentes se han convertido en un trascendental asunto de seguridad para todas las naciones.1
Las enfermedades transmisibles matan a más de 14 millones de personas cada año, sobre todo en los países en vías de desarrollo. Cerca dl 50 % de las defunciones se producen por estas causas; de ellas, el 90 % puede atribuirse a infecciones diarreicas y respiratorias agudas,1) y dentro de estas últimas, la influenza y la neumonía ocupan una posición cimera como causa de morbilidad y mortalidad en Cuba.2
Los coronavirus son viejos conocidos de la humanidad, estos patógenos se caracterizan por atacar principalmente al sistema respiratorio humano; se conocían seis tipos de coronavirus con la capacidad de infectar a los humanos, de ellos, cuatro ocasionan un resfriado común y casos graves en inmunocomprometidos, los otros dos causan el síndrome respiratorio agudo (SARS) y el síndrome de Medio Oriente (MERS), los cuales causaron preocupación mundial.3
A finales del año 2002, la aparición de un nuevo proceso infeccioso causante del síndrome respiratorio agudo severo (SRAS) se extendió a muchas regiones a nivel global. Dicho proceso estuvo causado por un virus de la familia Coronaviridæ.4) En aquel entonces la Organización Mundial de la Salud (OMS) declaró que el SRAS resultaba ser una enfermedad altamente contagiosa y recomendó una serie de medidas de prevención para contener la epidemia dentro de los medios intrahospitalarios y entre la población general.5
A solo 17 años de este evento, el 31 de diciembre de 2019, autoridades sanitarias de la ciudad de Wuhan en la provincia de Hubei (China), notificaron que un grupo de 27 personas vinculadas a un mercado de productos marinos presentaba síntomas respiratorios y neumonía de causa desconocida, de los cuales siete se encontraban en estado grave.
El 7 de enero de 2020, las autoridades chinas informaron que había sido identificado como el posible agente causal un nuevo coronavirus (2019-nCoV),6,7) pues al realizar otras pruebas se descartó la presencia del SARS-CoV, el MERS-CoV, los virus de la influenza y la influenza aviar, los adenovirus, así como otras infecciones respiratorias virales o bacterianas comunes,8,9,10,11) cuya designación taxonómica, el 11 de febrero de 2020, fue síndrome respiratorio agudo por coronavirus 2 (SARS-CoV-2). Pocas horas después la enfermedad fue nombrada: COVID-19 (acrónimo a partir de sus siglas en inglés COronaVIrus Disease 2019),6,7 la cual se expandió rápidamente por toda China y progresivamente se expandió a países de Europa Continental como Italia, España, Francia y Alemania y seguidamente en la región de las Américas, donde la enfermedad ha producido situaciones alarmantes en países como los Estados Unidos, Ecuador y Brasil.6,12,13,14)
Por su rápida diseminación y alcance territorial, el 30 de enero de 2020 la OMS declaró un estado de emergencia de salud internacional por este brote y el 11 de marzo de 2020 la declaró como una pandemia, y hasta el 17 de mayo de 2020 se había detectado en 185 países, con un total de 4 597 894 casos confirmados y 311 588 fallecidos para una letalidad de 6,78 %.15,16,17,18,19
A pesar de las múltiples medidas de contención (cuarentenas y aislamientos sociales) aplicadas en la mayoría de los países para limitar los contagios, la pandemia no ha podido ser debidamente controlada y la humanidad enfrenta una situación pandémica grave, posiblemente la mayor en los últimos 100 años.17
Dicha dispersión es traducción de la situación actual de la humanidad planetaria caracterizada por la globalidad, debido a la conectividad, la facilidad y rapidez de la migración en cualquiera de sus dimensiones y la relatividad de las llamadas fronteras que muestran su carácter borroso y difuso, entre otros aspectos, así como la situación diferente a escala local, en la cual la relación agente infeccioso, vía de trasmisión y huésped-ambiente mantienen, de lo universal, su propiedad esencial y fundamental, pero que debido a la novedad del agente, la doble vía de trasmisión y las características del huésped (todos susceptibles pero con elementos diferenciadores dependientes de variables determinantes del estado inicial, evolutivo y de desenlace final), se traducen en lo conocido como emergencia, que manifiesta propiedades de un sistema complejo, dinámico y abierto.20
La pandemia por la COVID-19 presenta un desafío sin precedentes dado la cantidad de personas infectadas rápidamente por el SARS-CoV-2, que actualmente no existe un tratamiento específico que haya demostrado altas tasas de efectividad y que ha supuesto el comienzo de la mayor de las campañas de prevención de infección contra virus desarrollada en la historia de la humanidad. Ante esta problemática de salud a nivel global, la OMS y la Organización Panamericana de la Salud (OPS) han recomendado la difusión de información actualizada a la población y a los sistemas de salud para detener la progresión de esta enfermedad. En consecuencia, el objetivo del presente artículo es examinar describir algunas estrategias preventivas en los componentes de la triada ecológica ante la COVID-19.
Métodos
Se realizó revisión bibliográfica de artículos científicos en inglés y español, en formato electrónico, disponibles en las bases de datos PubMed, Scopus, Medline, SciELO, y en el motor de búsqueda Google Académico, además se exploró en páginas web de los ministerios de salud, OMS, OPS, Infomed y páginas web nacionales e internacionales. Se analizó la calidad, fiabilidad y validez de los artículos seleccionados para realizar una adecuada revisión.
Para la recopilación de información, se aplicó una estrategia de búsqueda utilizando palabras clave de ciencias de la salud y conectores, estas fueron: “coronavirus”, “COVID-19”, “COVID-19 y prevención” y “COVID-19 e intervención”.
Se consideró como criterios de selección aquella literatura publicada más reciente en relación con el área temática estudiada. Esto permitió el estudio de 71 artículos, de los cuales 53 fueron referenciados.
Resultados
La prevención de enfermedades son un conjunto complejo y multifacético de acciones que desarrolla, fundamentalmente, el Ministerio de Salud Pública (Minsap) de Cuba, en los distintos niveles de sus unidades preventivas, curativas, docentes e investigativas para mantener y elevar el estado de salud de la población.21
El Sistema Nacional de Salud (SNS) en Cuba posee una dotación de recursos humanos y materiales en cada nivel de atención, con características excepcionales en cantidad y calidad, comparado con otros países. El énfasis en la etapa actual del desarrollo está vinculado con la atención primaria, en especial, en el médico de familia, principal guardián de la salud y básico promotor de las acciones preventivas en la comunidad, quien tiene el necesario apoyo de todas las instituciones del Sistema, y de otras esferas económicas y sociales.21
La verdadera medicina, sentenció nuestro Héroe Nacional, en el siglo xix, no es la que cura, sino la que precave, la higiene es la verdadera medicina, y apuntaba que más que recomponer los huesos desechos del que cae rebotando por un despeñadero, vale la manera de indicar cómo apartarse de él, sin embargo, a pesar de la vigencia de los principios que muestran estos brillantes pensamientos, todavía hay autores que cuestionan el valor de la prevención.21
Si consideramos la salud y la enfermedad como etapas de un proceso continuo, resulta muy difícil separar al hombre sano del enfermo; la pregunta no sería ¿tiene síntomas de la enfermedad?, sino ¿cuánto tiene de enfermo?; vistas, así las cosas, ¿dónde debe empezar la prevención y hasta dónde extenderla? (21
Medidas de control
El resultado exitoso de los programas contra enfermedades y daños a la salud en las últimas tres décadas, demuestra la efectividad de las medidas de control, en especial, las que se aplican en las enfermedades transmisibles. Estas medidas de control son el conjunto de actividades dirigidas a detener la propagación de una enfermedad o daño y que se desarrollan con el objetivo de buscar soluciones a los problemas de salud que afectan a grupos humanos.21
En la población sana, las acciones están dirigidas a evitar la aparición de la enfermedad, mediante la elevación del nivel de salud de las personas que se alcanza con las medidas de promoción y las específicas contra algunas enfermedades en particular, es decir, mediante la prevención (protección específica).21
Las medidas de control, en el caso de las enfermedades transmisibles, pueden clasificarse en dos grandes grupos: inmediatas frente a un foco de infección y permanentes.21
Medidas inmediatas frente a un foco de infección
Se define como foco de infección el sitio o lugar donde se localizan los reservorios, así como las fuentes de infección de una enfermedad transmisible cualquiera y el territorio geográfico circundante. El foco se extiende hasta aquellos límites en los cuales, dadas las características epidemiológicas de la enfermedad de que se trate, sea posible la difusión de los agentes biológicos, según los microorganismos existentes.21
Cada enfermedad o grupo de estas, acorde con su mecanismo principal de transmisión, se controla mediante determinadas medidas dirigidas a los elementos de la tríada ecológica: eliminación del reservorio, interrupción de la vía de transmisión y protección al organismo susceptible.21
El coronavirus SARS-CoV-2 se transmite a través de las gotitas generadas cuando las personas tosen, estornudan o hablan, y las personas susceptibles pueden infectarse después de la inhalación de las gotitas, modo principal de transmisión de contacto directo. También este virus puede transmitirse a través de contactos indirectos con una persona infectada. Las gotas que contienen el virus se depositan en la superficie del objeto, que se puede tocar con la mano, la que, una vez contaminada con el virus, puede pasar a la mucosa de la cavidad oral, la nariz y los ojos de la persona y provocar una infección. El nuevo coronavirus se ha detectado en heces de pacientes confirmados, lo que sugiere la posibilidad de transmisión fecal-oral. Presenta un período de incubación de uno a 14 días y un período de transmisibilidad de hasta 14 días después de la desaparición de los síntomas.22
Teniendo en cuenta los mecanismos de transmisión de la COVID-19, las medidas de control fundamentales en los elementos de la tríada ecológica son:
Sobre el enfermo (agente y reservorio)
El reservorio, sustrato donde el agente causal se desarrolla, requiere su identificación y caracterización previas. La identificación del reservorio y las acciones a realizar una vez reconocido este, exigen el cumplimiento de varias medidas importantes:21,23
Comprobación de certeza del diagnóstico clínico y epidemiológico.
Notificación oficial de todos los casos.
Aislamiento de enfermos (casos positivos), sospechosos y contactos.
Tratamiento específico.
Confección de la historia epidemiológica.
Educación para la salud.
Alta epidemiológica.
Comprobación de certeza del diagnóstico clínico
El diagnóstico se realiza teniendo en cuenta los aspectos clínicos, epidemiológicos y de laboratorio, lo que tiene vital importancia en salud pública ya que con el diagnóstico se inicia un proceso que origina medidas de control dirigidas tanto al individuo como a la comunidad.21,23) El diagnóstico de COVID-19 se hace cuando el paciente resulte positivo al estudio virológico para la COVID-19, con o sin sintomatología.22
Notificación oficial de todos los casos.
Es la comunicación oficial a la autoridad sanitaria correspondiente, de la existencia de un reservorio de una enfermedad transmisible, enfermo o portador. Para que la notificación sea útil y cumpla sus objetivos, tiene que ser completa, oportuna y continua; es decir, debe incluir todos los casos que se presentan, en el momento en que ocurren y mantenerse durante todo el tiempo. Se efectúa dentro de las 24 horas siguientes al momento en que se conozca el caso.21,23)
Para ello se utilizan teléfono, telex, radio, sistema de información directa (SID) o sistema computarizado que utiliza la unidad de análisis y tendencias en salud (UATS). Aunque se utilicen vías rápidas, es necesario enviar siempre la tarjeta de notificación de la enfermedad, según las directrices establecidas.21
Se considera contacto cercano a aquellas personas que tienen contacto con un paciente confirmado o sospechoso de infección de COVID-19, incluidas las siguientes situaciones:22
Aquellos que viven, estudian, trabajan o tienen otras formas de contacto cercano con un paciente.
Personal médico, miembros de la familia u otras personas que hayan tenido contacto cercano con un paciente sin tomar medidas de protección efectivas durante el diagnóstico, tratamiento, enfermería y visitas.
Otros pacientes y sus acompañantes que comparten la misma sala con un paciente infectado.
Aquellos que compartieron el mismo transporte o elevador con el paciente.
Aquellos que son considerados como tales a través de investigaciones sobre el terreno.
El caso sospechoso es aquel paciente que clasifica en uno de los siguientes grupos de criterios:22
Paciente que presenta manifestaciones clínicas respiratorias con historia de ser un viajero o haber estado en contacto con personas procedente del área de trasmisión de la enfermedad o de alguno de los países definidos por las autoridades del Minsap en los últimos 14 días.
Paciente que presenta manifestaciones clínicas respiratorias con historia de ser contacto de un caso confirmado en los últimos 14 días.
Fallecido por una infección respiratoria aguda (IRA) grave sin causa aparente y que cumpla además al menos una de las siguientes condiciones: contacto con personas que hayan padecido la enfermedad o antecedentes de haber viajado en los últimos 14 días a alguno de los países que han notificado casos confirmados.
Los casos sospechosos se clasifican a su vez en dos grupos que se han estratificado de la siguiente manera: paciente de bajo riesgo cuando tienen menos de 50 años sin comorbilidades y paciente de alto riesgo cuando tienen 50 años o más, con o sin comorbilidades y paciente de menos de 50 años con comorbilidades.22
El caso confirmado es aquel paciente que resulta positivo al estudio virológico para la COVID-19, con o sin sintomatología.22
Aislamiento del enfermo (caso positivo), sospechoso y contactos
Es la separación de personas o animales infectados o enfermos de otros durante todo el período de transmisión de la enfermedad para evitar su propagación. Se utilizan lugares especialmente acondicionados, que impidan la difusión de gérmenes por vía directa o indirecta a otros individuos susceptibles.21,23,24
La importancia y la técnica del aislamiento no es la misma en todos los casos. Su valor es máximo en afecciones altamente transmisibles, como en las enfermedades de transmisión respiratoria (como es el caso de la COVID-19) y cuya fuente de infección fundamental son los enfermos clínicos.21
Se aplican dos formas de aislamiento:
Domiciliario. Está indicado en las enfermedades con determinada importancia epidemiológica y el enfermo puede ser observado por el equipo de salud del consultorio, por ejemplo: casos de enfermedad respiratoria aguda.(21, 23) Aquí se realiza el seguimiento a los contactos y a las altas clínicas de los casos confirmados.22
Hospitalario. Se efectúa en salas de infecciosos con determinadas normas específicas para estos servicios.21,23) En esta unidad se atenderán los casos confirmados de la COVID-19, las urgencias, embarazadas con gestación mayor de 26 semanas y embarazadas con comorbilidad asociada (asma bronquial, diabetes mellitus, hipertensión arterial, obesidad, nefropatías, cardiopatías, enfermedades hematológicas, enfermedades del colágeno). independientemente de la edad gestacional.22
Con el objetivo de cortar la cadena de trasmisión y ofrecer el tratamiento oportuno, las personas identificadas como contactos o sospechosas se remiten a instituciones habilitadas para el aislamiento, vigilancia y atención (centros de aislamiento), donde permanecen el tiempo establecido según protocolo. Igual procedimiento se sigue con los viajeros procedentes de otros países.25
El aislamiento institucional es considerado clave dentro de las medidas adoptadas en la organización del sistema de salud, y se acompaña de acciones de sensibilización y persuasión personalizadas, que se difunden a través de los diferentes medios.25
En el nivel primario de atención, se realiza además el tratamiento a los grupos vulnerables y el seguimiento a los casos de alta clínica hasta el alta epidemiológica, transcurridos como mínimo 14 días y una vez obtenida por segunda vez una prueba de reacción en cadena de la polimerasa (PCR, por sus siglas en inglés) negativa.25
El sistema de regionalización permite que todo paciente que lo requiera transite hacia las instituciones especializadas correspondientes, las que se han organizado de manera que la prioridad al enfrentamiento a la pandemia no afecte la atención a otras enfermedades y problemas de salud; de ahí que se seleccionaron hospitales para la atención a los pacientes confirmados, y estos han sido reforzados con profesionales, técnicos y personal de apoyo a los servicios, así como con equipos, insumos y medicamentos requeridos para garantizar la mejor atención. Según las orientaciones de los organismos sanitarios internacionales, están establecidos los protocolos de actuación, y se controlan con rigor.22
Tratamiento específico
Está dirigido a lograr la curación del individuo, evitar las secuelas y a acortar lo más rápidamente posible el período de transmisión, mediante la eliminación de los agentes infecciosos. Desde el punto de vista epidemiológico, el tratamiento no debe terminar con la curación clínica del enfermo, sino con la negativización de todos los vehículos de salida de los agentes biológicos del reservorio.21,23)
Actualmente no existe un tratamiento específico para la COVID-19 que haya demostrado altas tasas de efectividad; sin embargo, según la fisiopatogenia descrita hasta la fecha de este virus y experiencias anteriores en los brotes de SARS-COV y MERS-COV, se pueden utilizar medicamentos que intervengan directamente sobre las fases de replicación viral; de ahí que, todos los países han creado sus propios protocolos de tratamiento y actuación ante esta enfermedad.26 En Cuba, en el mes de enero de 2020, aún antes de la declaración de la pandemia, las autoridades nacionales elaboraron el Plan Nacional de Prevención y Control para el enfrentamiento a la COVID-19,26,27 que se encuentra en constante actualización e involucra la participación de todos los organismos de la administración central del estado, el sector empresarial, el no estatal y la población en general. Para entonces, ya estaban disponibles informes y recomendaciones emitidos por la OMS/OPS y por países afectados, especialmente China.
Derivados del Plan Nacional en todos los ministerios, organismos e instituciones nacionales y territoriales elaboraron sus planes respectivos, que son orientados y controlados por el Grupo Nacional Temporal de Trabajo para el enfrentamiento a la COVID-19, el cual es dirigido por el Presidente de la República y el Primer Ministro del Gobierno. Las autoridades sanitarias incorporadas al grupo nacional coordinan y orientan las acciones de carácter técnico desde el Ministerio de Salud Pública (Minsap).28,29
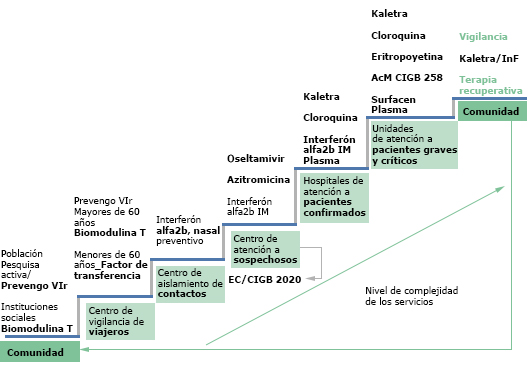
El protocolo de actuación se estratifica en un escenario preventivo y uno de atención a pacientes en sus diferentes estadios, cuya representación gráfica se muestra en la figura. Cuenta con acciones que se inician en la comunidad, en el nivel primario de atención y continúan en aquellos centros destinados al aislamiento de contactos o personas provenientes de zonas de riesgo. También contiene las acciones sobre el personal de salud y auxiliar que necesariamente tiene que laborar frente a casos contactos, sospechosos, confirmados e incluye al asintomático. Las acciones comienzan en la comunidad de forma preventiva y terminan en la misma, con las acciones de vigilancia y acompañamiento a la recuperación de los afectados.22
De igual forma, hasta la fecha no se conoce un tratamiento nutricional específico frente a la COVID-19; de ahí que, las principales orientaciones durante la enfermedad van encaminadas al mantenimiento de una dieta saludable acorde con las guías alimentarias para niñas y niños hasta los dos años de edad30) y para la población cubana mayor de dos años de edad,31 las cuales orientan, mediante mensajes claves para la población, la importancia de las dietas adecuadas para reforzar la inmunidad, elementos clave que se debe seguir en la actual pandemia de la COVID-19 para ayudar a desarrollar una mayor resiliencia en las comunidades.
Confección de la historia epidemiológica
Es un documento operativo que está destinado a lograr que, una vez conocida la existencia de un caso por la notificación, el director del área realice actividades destinadas a evitar la diseminación del proceso patológico y el control del foco. Por ser un documento de trabajo, debe quedar archivado en el área de salud donde se realice. El epidemiólogo del municipio evaluará de forma cuantitativa y cualitativa la confección de dicho documento.21,23)
La historia epidemiológica debe ser completa, recoger datos confiables y precisos, buscar los antecedentes epidemiológicos en el tiempo y en el espacio, y establecer relaciones del hombre (enfermo) con el medio donde este trabaja, estudia o vive.21,23
La historia epidemiológica, como elemento que usamos para definir un problema al cual le estamos aplicando el método epidemiológico, tiene como finalidad, la continua aplicación de medidas preventivas a la comunidad, lo cual exige el empleo de métodos de análisis y control que permitan realizar actividades dirigidas a eliminar los más variados elementos del medio capaces de producir enfermedad en el hombre. Este documento será utilizado como guía de trabajo y se incluirán los resultados de las investigaciones, la evolución y otros detalles, hasta su cierre.21
Este modelo consta de ocho aspectos (Cuadro).21,23
Cuadro- Aspectos que contiene el modelo de historia epidemiológica
| Identidad del paciente. | Nombre y apellidos, edad, sexo, ocupación, dirección particular, estado civil, si el paciente ha estado fuera de Cuba y la fecha de su último regreso |
| Datos de la enfermedad. | Fecha de notificación, fecha de los primeros síntomas, fecha de consulta al médico, atenciones médicas, síntomas y signos fundamentales, antecedente de casos similares en su familia, escuela, centro de trabajo o entre vecinos (con el objetivo de identificar posible fuente de infección), fecha del diagnóstico, fecha de aislamiento, exámenes realizados, vacunas aplicadas. |
| Estudio del foco. | Hacinamiento en la vivienda, hacinamiento en el trabajo. |
| Contactos y convivientes. | Nombres y apellidos de los contactos y convivientes del enfermo, la edad, el sexo, así como su relación filial. Se precisará si se enfermaron o no y las medidas tomadas sobre estos susceptibles (quimioprofilaxis, vigilancia personal, vacunación y educación para la salud), si se les realizaron exámenes complementarios (PCR, test rápido) y sus resultados. |
| Medidas tomadas. | Se plasmarán las medidas de control aplicadas y dirigidas al ambiente. |
| Evolución del enfermo. | Se consignarán la fecha y el resultado final del proceso de la enfermedad, si el paciente evolucionó favorablemente y si se curó, si falleció o si se quedó con la condición de portador. |
| Conclusiones. | Es uno de los aspectos más importantes de la historia epidemiológica, pues aquí se expondrán los resultados de la investigación epidemiológica del foco. Se precisará la fuente de infección, la vía de transmisión, la fecha más probable del contagio, así como otras consideraciones epidemiológicas (cuidado del caso y problemas con la atención médica, entre otros). |
| Recomendaciones. |
Educación para la salud
Una herramienta fundamental en la prevención es la “educación” que se debe realizar en forma individual así como en forma grupal, pero el control del paciente no solo es exitoso por la aplicación de medidas específicas, sino también por haber sensibilizado a los enfermos lo útil del tratamiento a través de un proceso educativo,32 lo que coadyuva a que estos aprendan a promover, proteger o restaurar su salud. Para lograrlo, es necesario que, mediante las técnicas y los métodos adecuados se inculque a cada miembro de la comunidad la responsabilidad individual y colectiva de preservar la salud.23
En caso de que una madre sea un caso sospechoso o confirmado de COVID-19, se debe mantener la lactancia y tomar todas las medidas de bioseguridad para la COVID-19 para evitar la transmisión del virus a su bebé.33,34,35,36,37 Entre estas medidas que deben tomar las madres se encuentran:
Lavarse siempre las manos con agua y jabón durante 20 segundos antes y después de tocar al bebé. Esto se debe a la interacción de la estructura química del jabón con el virus y su eliminación con el agua del lavado de manos. El jabón presenta dos cadenas: una cadena tiene carga, es hidrofílica y, por tanto, interactúa con el agua, mientras que la otra cadena no tiene carga y es afín a terminales anfipáticas de otras estructuras; de ahí que, en presencia del jabón, la cabeza alifática del jabón interactúa con la cápside lipídica (anfipática), y la otra cabeza se orienta hacia el agua, lo que hace que los lípidos se dispersen fácilmente en el agua, ya que está cubierta por las cabezas con cargas o aniones carboxilato del jabón. De esta manera, en el proceso de lavado con un jabón, la bicapa lipídica se elimina con el agua de lavado y el virus se desintegra al perder la capa que lo protege.
Usar el nasobuco mientras alimenta o cuida al bebé.
Limpiar y desinfectar sistemáticamente todas las superficies que haya tocado.
Mantener un distanciamiento físico con respecto a otras personas (de por lo menos 1 metro).
Evitar tocarse los ojos, la nariz y la boca.
El Royal College of Obstetricians and Gynecologist,38 y según criterios de diversas instituciones y organizaciones39,40,41) recomiendan continuar amamantando ya que los beneficios demostrados de la lactancia materna son superiores a cualquier riesgo potencial de transmisión del virus a través de la leche materna.
Alta epidemiológica
La emite el epidemiólogo, cuando el enfermo deja de ser infectante para la colectividad. El alta clínica, que se establece por mejoría de los síntomas y signos del paciente (mejoría clínica y radiológica del paciente), difiere del alta epidemiológica en que esta última se basa en un criterio clínico-virológico, y se emite a partir de la comprobación de que el contagiado ya no expulsa al exterior los agentes infecciosos (estudio virológico de COVID-19 negativo) y deja de constituir un riesgo como reservorio o fuente de infección en la propagación de la enfermedad.21
Medidas de control sobre el ambiente (vía de transmisión)
Estas medidas crean barreras entre el reservorio y el huésped susceptible. Los procedimientos utilizables comprenden: desinfección (concurrente y terminal) y control higiénico del medio ambiente.21) Estas medidas deben ser aplicadas en los diferentes niveles de aplicación: domiciliario (viviendas) y extradomiciliario como: locales de trabajo, vehículos (transportes públicos, para trabajadores, administrativos y de carga) y vía pública.42
Desinfección
Es una medida de control dirigida a destruir los agentes infecciosos de objetos inanimados (que se encuentran fuera del organismo), mediante la aplicación de medios físicos o químicos. Entre los medios físicos empleados para efectuar la desinfección, se considera el calor húmedo (ebullición o autoclave), la pasteurización, el chorro de agua y la radiación ultravioleta y los medios químicos más utilizados para la desinfección son: halógenos y compuestos halogenados como el cloro (por ejemplo: hipoclorito de sodio), alcoholes (como el etílico) y detergentes (jabones y compuestos de amonio cuaternario).21,42
Los coronavirus son virus ARN monocatenario (ácido ribonucleico) que disponen de una característica “corona” de proteínas alrededor de su envoltura lipídica. Esta envoltura a base de lípidos hace que sean relativamente sensibles a la desecación, al calor, a los detergentes alcohólicos y a los desinfectantes, como la lejía, que disuelven esos lípidos e inactivan al virus.42
El COVID-19 es sensible a los rayos ultravioleta y al calor. El calor sostenido a 56 °C durante 30 minutos, el éter, alcohol a 75 %, los desinfectantes que contienen cloro, el ácido peracético, el cloroformo y otros solventes lipídicos pueden inactivar eficazmente el virus. La clorhexidina (también conocida como gluconato de clorhexidina) inactiva eficazmente el virus.43
Hipoclorito de sodio
Ha sido utilizado como desinfectante desde hace más de 70 años y ha sido reconocido como agente efectivo contra un amplio espectro de microrganismos patógenos: grampositivos, gramnegativos, hongos, esporas y virus incluyendo los coronavirus;44) en este último el hipoclorito de sodio deshidrata y solubiliza las proteínas presentes en la capa de envoltura del virus y provoca la desintegración del virus. Se usa a 0,1 % para el lavado de las manos y al 0,5 % para la limpieza de las superficies.45
Desinfectantes a base de alcohol
El alcohol ataca y destruye la cápside vírica que rodea a algunos virus, entre los que se encuentra el coronavirus, su mecanismo de acción consiste en la desnaturalización de las proteínas plasmáticas del virus.45
Importante tener en cuenta que para que un desinfectante de manos acabe con gran parte de los virus debe estar compuesto por al menos 60 % de alcohol, y aunque ayuda a romper las membranas germinales y es bastante efectivo para desactivar el virus, no se eliminan sus residuos de las manos, y es necesario por tanto, lavárselas. Con el uso de agua y jabón este paso está implícito. Además, en el caso de una alta contaminación se requerirá una gran cantidad de alcohol para la desinfección. En estos casos el agua y jabón es más recomendable.45
Detergentes
Dado que los detergentes han resultado ser tan útiles por emulsionar grasas con mayor eficiencia que los jabones, su uso se ha popularizado, y son también efectivos para la descontaminación ante la COVID-19. Con todo, muchos de ellos son bastante irritantes, y un lavado sucesivo de las manos puede afectar la piel; de ahí que, el uso de agua y jabón es más recomendable para el lavado de las manos y los detergentes se recomiendan para la limpieza de ropas, entre otros.45
Los detergentes compuestos de amonio cuaternario no son recomendables para la protección ante la COVID-19 pues contienen un compuesto llamado catión de amonio cuaternario (normalmente cloruro de benzalconio) en sustitución del alcohol, lo que hace que estos compuestos puedan disminuir la acción de los microbios, pero son menos efectivos que el alcohol.45
De acuerdo con el momento en que se realice, la desinfección puede clasificarse en concurrente y terminal.21
Desinfección concurrente
Consiste en la aplicación inmediata de desinfectantes. Se realiza con el enfermo presente, después de la expulsión de materias infecciosas del reservorio o cuando algunos objetos se han contaminado. Es necesario impedir el contacto de las personas con tales materias u otros objetos, antes de higienizar. También se realiza sobre todas las secreciones que puedan constituir vehículos de salida de agentes infecciosos, así como sobre objetos que pudieran contaminarse con estas.21) Por ejemplo, en la COVID-19, la desinfección concurrente se aplica sobre ropa en contacto con el enfermo, utensilios de comida y bebida, instrumental médico y otros, los que se esterilizan mediante procedimientos físicos o químicos específicos.
Desinfección terminal
Se realiza después de haber trasladado al paciente por defunción, egreso hospitalario, traslado al concluir aislamiento o alta epidemiológica, es decir, cuando ya el enfermo (reservorio) ha dejado de constituir una fuente de infección. En la práctica diaria, este tipo de desinfección tiene indicaciones precisas. Se practica en enfermedades transmitidas por contacto indirecto, y dentro de ellas, en la COVID-19. Debe realizarse en salones de operaciones, servicios de enfermedades infecciosas, unidades de prematuros, consultas en cuerpo de guardia y otras áreas donde haya permanecido el enfermo. Se efectúa una limpieza terminal, además de ventilar las habitaciones, y exponer al sol los muebles, la ropa de cama y los demás objetos que hayan estado en contacto con el paciente.21)
La desinfección de la superficie de equipos, utensilios de trabajo (mesas, sillas, escritorios, baños, teléfonos, picaportes de puertas, barandas, pasamanos), se realiza de adentro hacia afuera, en forma de abanico, cubriendo todos los espacios, con un paño impregnado en la solución de hipoclorito de sodio, diluido a 0,5 %. En superficies extensas (paredes, pisos), aplicar con mochilas pulverizadoras, que tengan boquilla de alto caudal, para lograr una óptima homogeneidad en el rociado de la superficie, dejando actuar, al menos, 30 minutos en cualquiera de las dos variantes y lavar con agua corriente.42
Control higiénico del medio ambiente
En la dinámica del proceso infeccioso, el medio ambiente desempeña una función fundamental. En el caso de la COVID-19, las disposiciones sanitarias están dirigidas, en especial, al control de los alimentos, los riesgos biológicos, laborales y el aire acondicionado, así como otras de saneamiento básico. Para ello se deberán cumplir las siguientes medidas:21,42,46)
Mejorar la ventilación en hogares y locales de reunión, mediante el mantenimiento de una ventilación natural adecuada. En caso de ser empleada la ventilación artificial por medio de aires acondicionados, garantizar la limpieza de los filtros de polvo.
Intensificar la higiene y limpieza en áreas interior y exteriores de viviendas y locales.
Reducir la contaminación del aire en las viviendas.
Control de las gotitas de Pflügge mediante el uso del nasobuco o empleo de mascarillas de diseño especial.
Ubicación de los enfermos en cubículos individuales o a distancias convenientes.
Impedir la entrada de trabajadores con síntomas.
Mantenerse alejado de las personas que aparentan tener infección respiratoria aguda.
Aplicación de la desinfección concurrente y terminal.
Desinfección química de utensilios de cocina, comedor y servicios sanitarios.
Garantizar la solución con hipoclorito de sodio para la desinfección de superficies y pisos (mesas, sillas, escritorios, pisos, baños, teléfonos, picaportes de puertas, barandas y pasamanos) en todos los centros de trabajo.
Aplicar medidas de contención, como uso del nasobuco, agua jabonosa y solución con hipoclorito de sodio a 0,1 % para la desinfección de las manos antes de abordar el medio de transporte y al llegar a su destino, así como a la entrada de los centros de trabajo.
Desinfección frecuente de las manos con agua y jabón y aplicar solución con hipoclorito de sodio, diluido a 0,1 %. En el lavado de manos intervienen medios mecánicos y químicos, los cuales destruyen al virus causante de la COVID-19 y evita así la aparición de dicha enfermedad.
Garantizar la higiene de los servicios sanitarios, suficiente agua y jabón, así como desinfectantes y toallas de papel desechables para facilitar el frecuente lavado de las manos de los trabajadores.
Los moradores de las viviendas deben realizar la limpieza y desinfección de todas las superficies con una frecuencia, como mínimo dos veces al día y cada vez que sea necesario, con hipoclorito de sodio, diluido a 0,5 %.
Al terminar la jornada laboral, realizar limpieza general del transporte, que incluye los neumáticos, con hipoclorito de sodio a 0,5 %. Se utilizará una mochila pulverizadora, que tenga boquilla de alto caudal, para lograr una óptima homogeneidad al rociar la superficie de los neumáticos, dejando actuar, al menos, 30 minutos y lavar con agua corriente.
Es importante tener en cuenta que durante los procedimientos de desinfección deben utilizarse medios de protección (guantes domésticos, nasobuco, calzado adecuado), así como en el caso de las viviendas de pacientes con sintomatología respiratoria, debe ser realizada por los propios moradores, para evitar cualquier contagio. El personal de limpieza debe utilizar guantes desechables de látex o poliuretano o polietileno para la realización de la limpieza con las sustancias desinfectantes.42
- Evitar el hacinamiento mediante el cumplimiento de las medidas de aislamiento domiciliario de la población y evitar la aglomeración de personas42 o distanciamiento social, que consiste en dejar espacio entre tú y otras personas que no viven en tu casa, para prevenir que se propague la enfermedad.24
El distanciamiento social es una estrategia clave para la prevención y control de la pandemia. Se promueven en la población permanentes alertas para quedarse en casa, sobre todo las personas más vulnerables, motivo por el cual, en Cuba se adoptaron una serie de reajustes en los ministerios y organismos de diferentes sectores para apoyar el cumplimiento de esta medida. Entre estos reajustes se encuentran:25
Entrega mensual de la canasta de alimentos básicos a toda la población en las bodegas de barrio. El aporte nutricional de la canasta satisface totalmente las recomendaciones nutricionales de los niños hasta 6 años47 y parcialmente la de otros grupos de población.
Adopción de la modalidad de servicio a domicilio por los establecimientos gastronómicos.
Ampliación del Sistema de Atención a la Familia (SAF), conformado por una red de comedores comunitarios para asistir a las personas más vulnerables mediante un servicio diario de alimentación a precios subsidiados.
Realización por personas voluntarias de entrega a domicilio de alimentos, medicamentos y apoyo de cualquier gestión impostergable que implicara a personas vulnerables a salir del hogar.
Renovación del sistema electrónico para el pago de servicios en línea, y prórroga de la fecha de pago de servicios sin recargo a las personas que no disponen de acceso a estas plataformas.
Facilidad del trabajo a distancia, incluida la modalidad de teletrabajo.
Recibimiento de 100 % del salario básico durante el primer mes y 60 % a partir del segundo mes a las personas vulnerables, que por su condición de riesgo interrumpieran su actividad laboral, sin necesidad de presentar certificación médica, así como a las madres o tutores que permanecieran en casa, luego de la suspensión de las clases y a aquellas personas que decidieran no llevar a sus hijos a los círculos infantiles.
Reubicación laboral en otros sectores con necesidad de fuerza de trabajo en aquellos trabajadores cuyos centros laborales recesaron como parte del control de la pandemia.
Medidas de control sobre la población sana (huésped susceptible)
Tienen como objetivo promover, proteger o incrementar la resistencia del individuo contra las enfermedades. Pueden ser: generales para promover salud y específicas para proteger al individuo susceptible.21
Medidas generales
Son medidas de promoción de salud, sobre todo de tipo educativa, dirigidas a mantener o mejorar la salud del individuo e incrementar la resistencia específica del individuo. Entre estas tenemos:21,23)
Mantener la lactancia materna en las circunstancias actuales de epidemia causada por el SARS-CoV-2 a partir de la experiencia mundial que se ha obtenido en el tiempo de estudio de la enfermedad. La leche humana es el alimento óptimo para la nutrición de los lactantes y niños pequeños para la salud del binomio madre-hijo, especialmente en situaciones de emergencia, es por ello que en los hijos de madres con casos sospechoso, probable o confirmado de COVID-19, se recomienda el inicio de la lactancia durante la primera hora de vida y continuar por lo menos hasta los 2 años y aplicar las medidas de bioseguridad para la enfermedad COVID-19 necesarias para prevenir el contagio madre-hijo. La leche materna contiene anticuerpos que combaten infecciones y estimulan el sistema inmune del bebé. La leche materna es el alimento más seguro en una emergencia, contiene las vitaminas y minerales apropiados para un crecimiento saludable.33,48
La OMS exhorta los cuidados inmediatos y continuados piel con piel, y en particular la técnica de la “madre canguro”. Ambos procedimientos mejoran la regulación de la temperatura en los neonatos y se asocia a una mayor supervivencia neonatal. Además, colocar al recién nacido junto a la madre permite una iniciación temprana de la lactancia materna, lo que también reduce la mortalidad.49
Hábitos de vida saludables.
Higiene personal.
Hábitos de vida colectiva (vivienda higiénica, condiciones de trabajo satisfactorias).
Atención médica precoz.
Prevención de complicaciones.
Pesquisa activa
Las medidas generales son el inicio de las acciones de vigilancia epidemiológica y se realiza en el nivel local mediante los equipos básicos de salud en las familias que tienen a su cargo, con prioridad en los grupos vulnerables, para identificar personas afectadas por infecciones respiratorias agudas, contactos y sospechosos. Esto permite la detección temprana de personas con la COVID-19 y contribuye a controlar la expansión de la enfermedad. Para apoyar a los equipos básicos de salud en esa importante actividad, se sumaron estudiantes de las carreras profesionales y técnicas de ciencias de la salud. Además, se incluye una novedosa modalidad de autopesquisa, mediante una pesquisador virtual en línea, herramienta que recaba información sobre el estado de salud de la población. Disponible en: http://autopesquisa.sld.cu
Medidas específicas
Comprenden las inmunizaciones, la quimioprofilaxis y la cuarentena.
Inmunizaciones
Es una de las medidas más efectivas para controlar las enfermedades transmisibles. La inmunización consiste en estimular los mecanismos de defensa del organismo susceptible, mediante la introducción de microorganismos vivos atenuados, muertos o sus productos; y cuyo propósito fundamental es desarrollar una resistencia específica en los individuos susceptibles, como medida de control de primer orden en este importante eslabón de la cadena epidemiológica de las enfermedades transmisibles. Puede efectuarse en forma permanente con un programa de vacunación o de manera selectiva, según la exposición o posible exposición al riesgo.21 Lamentablemente, aún no existen vacunas efectivas contra la enfermedad,50 aunque los científicos del mundo trabajan de manera acelerada en la búsqueda de una vacuna que libre a la humanidad de tan terrible enfermedad,51 por lo que se están desarrollando varios ensayos clínicos en diversas partes del mundo, pero su concreción no parecer ser tan inminente. En Cuba, los científicos trabajan en el desarrollo de cuatro candidatos vacunales contra la COVID-19: la Soberana 01 y Soberana 02, desarrolladas por el Instituto Finlay de Vacunas; y las otras dos son conocidas como Mambisa y Abdala, producidas por el Centro de Ingeniería Genética y Biotecnología (CIGB). De estos candidatos vacunales, el más avanzado es Soberana 02 que debe comenzar los ensayos de fase III en marzo con 150 000 voluntarios.52,53
Quimioprofilaxis
Consiste en la administración de una sustancia química o antibiótica, para prevenir el desarrollo de una infección o su evolución hacia la forma activa y manifiesta de la enfermedad. La quimioprofilaxis con medicamentos antigripales se puede emplear en contactos con riesgo, sobre todo en ancianos.21,23) Lamentablemente, hasta la actualidad, aún no existen antivirales efectivos contra la enfermedad.50)
Cuarentena
Es una medida de prevención especial aplicable a personas susceptibles que, por sus antecedentes epidemiológicos, se encuentran en el período de incubación de una enfermedad transmisible, o sea, es la restricción de las actividades de personas sanas que han estado expuestas a un individuo con enfermedad transmisible (contactos). La duración de la cuarentena dependerá de la longitud del período de incubación de la enfermedad de que se trate; de ahí que, en el caso de la COVID-19, sea de 14 días. Según el tipo de restricción de movimientos que se establezca, la cuarentena puede ser: absoluta o completa, modificada, vigilancia personal o segregación. Esta última implica la separación, el cuidado y la observación especial de un grupo de personas para evitar que se propague una enfermedad transmisible. Son ejemplos de segregación los siguientes: el traslado de niños susceptibles a casa de personas inmunes y el establecimiento de cordones sanitarios para proteger a individuos del contacto con grupos infectados.21
Consideraciones finales
El conocimiento profundo de las relaciones entre el huésped, el patógeno y el medio ambiente junto con su ecología es crucial para contrarrestar los patógenos infecciosos, donde la prevención juega un papel fundamental y primordial. La aplicación del enfoque preventivo en la COVID-19 favorece el mantenimiento de la salud y el establecimiento de barreras a los factores que determinan o favorecen la ocurrencia de esta enfermedad, para la que hasta esta fecha, existe el desarrollo de cuatro candidatos vacunales, de los cuales uno de ellos (Soberana 02) entrará en marzo de 2021 en la fase III del ensayo clínico; no obstante, el cumplimiento de las medidas de control en cada uno de los eslabones de la triada ecológica es de vital importancia para evitar la diseminación de esta enfermedad.