Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Obstetricia y Ginecología
versión On-line ISSN 1561-3062
Rev Cubana Obstet Ginecol v.35 n.4 Ciudad de la Habana oct.-dic. 2009
Inserción inmediata posaborto de dispositivos intrauterinos
Postabortal immediate insertion of intrauterine devices
Juan Antonio Suárez GonzálezI; Mario Gutiérrez MachadoII; José Antonio Marrero MartínezI; María Elena Benavides CasalIII; María Rosa Cabrera DelgadoIII ; Hilda Elena Rodríguez MantillaIII
IEspecialista de I y II Grados en Obstetricia y Ginecología. Máster en Atención integral a la mujer. Profesor Auxiliar. Hospital Universitario Ginecoobstétrico Mariana Grajales, Santa Clara. Villa Clara, Cuba.
IIEspecialista de II Grado en Obstetricia y Ginecología. Instructor. Máster en Urgencias y emergencias médicas. Hospital Universitario Ginecoobstétrico Mariana Grajales, Santa Clara. Villa Clara, Cuba.
IIIEspecialista de I Grado en Obstetricia y Ginecología. Instructor. Hospital Universitario Ginecoobstétrico Mariana Grajales, Santa Clara. Villa Clara, Cuba.
RESUMEN
OBJETIVOS: determinar las tasas de inserción inmediata de dispositivos intrauterinos posabortos provocados en 1 672 mujeres que acuden al servicio de legrado, así como las causas de las negativas para aceptar este método anticonceptivo.
MÉTODOS: se realizó un estudio descriptivo transversal en el Servicio de Legrados del Hospital Universitario Ginecoobstétrico «Mariana Grajales» de Santa Clara, en el período comprendido entre enero y junio de 2008.
RESULTADOS: se aceptó utilizar un DIU posaborto en un 38,15 % del total de pacientes sometidas a interrupción de embarazo en el período de estudio, mientras un 19,13 % refiere que no va a utilizar ningún método anticonceptivo posaborto; las principales edades están en relación con el grupo de 20 a 35 años, coincidiendo con el grupo de edad reproductiva de la mujer, con una media de 23,4 + 2,3 además que en este período se comenzó a instaurar el tratamiento con misoprostrol en la totalidad de las adolescentes, por eso los datos no son constantes en cada mes; las principales causas de rechazo del DIU están en relación con el desconocimiento sobre la efectividad del método, la falta de información, el temor al dolor y otros síntomas asociados al mismo y la referencia de rechazo de los DIU.
CONCLUSIONES: la inserción posaborto debe considerarse como una posibilidad para las mujeres cuyo método anticonceptivo haya fallado y deban someterse a un aborto pero que desean utilizar un método anticonceptivo a largo plazo.
Palabras clave: Dispositivos intrauterinos, aborto, método anticonceptivo.
ABSTRACT
OBJECTIVES: to determine the immediate insertion rate of intrauterine devices (IUD) after induced abortions in 1 672 women seen in curettage service, as well as the negative causes to accept this contraceptive method.
METHODS: a cross-sectional and descriptive study was conducted in Curettage services of Mariana Grajales Gynecology and Obstetrics University Hospital of Santa Clara province during January and June, 2008.
RESULTS: a post-abortion IUD was used in 38,15% of the patients underwent pregnancy termination during study period whereas a 19,13% denies the use of post-abortion contraceptive method; main ages are related to group aged 20-35 coinciding with the women reproductive age, with a mean of 23,4 ± 2,3, as well as that in this period the t Misoprostol treatment was started in all adolescents, thus, the data are not constant each month; the main causes of IUD rejection are related to a lack of knowledge on effectiveness of this method, the lack of information, for fear to pain, and other symptoms associated with it and the rejection reference of IUDs.
CONCLUSIONS: Post-abortion insertion must to be considered as a possibility for women whose contraceptive method be failed and must to underwent a abortion but that it is necessary the use of a long-term contraceptive method.
Key words: Intrauterine devices, abortion, contraceptive method.
INTRODUCCIÓN
La inserción inmediata posaborto de un dispositivo intrauterino en países donde la inducción del aborto es una práctica común y la prevalencia de anticonceptivos es baja, debido en parte a falta de atención a las necesidades de planificación familiar, continúa siendo un tema importante.
A menudo, un número alto de abortos refleja una necesidad no satisfecha de servicios de planificación familiar. Un obstáculo que a menudo dificulta acceder a estos servicios es la infraestructura inapropiada (por ejemplo, un sistema de transporte deficiente, instalaciones inadecuadas), junto con la falta de información acerca de la anticoncepción. Las condiciones de vida que limitan la movilidad de las mujeres también justificarían la falta de uso de los servicios. Datos sin publicar de Viet Nam muestran que solo un cuarto de las mujeres que se sometieron a un aborto inducido regresan para solicitar un método anticonceptivo. En consecuencia, podría resultar beneficioso ofrecerles un método inmediatamente después del procedimiento de aborto.
Los estudios realizados en países en vías de desarrollo como por ejemplo, Viet Nam y Túnez, muestran que aproximadamente el 50 % de las mujeres que se someten a un aborto tienen antecedentes de abortos inducidos.1 Por lo tanto, la inserción inmediata posaborto de un dispositivo intrauterino podría contribuir a cerrar la brecha entre el servicio de aborto y la planificación familiar y, en consecuencia, mejorar la calidad de la atención y reducir la repetición de la práctica.
Cuando se considera incluir la inserción posaborto de un dispositivo intrauterino en un servicio de aborto, debería destacarse la importancia de la orientación previa y posterior al procedimiento, para fomentar de esta forma la aceptación del método y permitir a las mujeres tomar decisiones informadas. Realizar la inserción en el momento del aborto parece ser una solución efectiva y aceptable al problema de la repetición de los abortos inducidos.2
La inserción posaborto debe considerarse como una posibilidad para las adolescentes y mujeres cuyo método anticonceptivo haya fallado y deban someterse a un aborto pero que desean utilizar un método anticonceptivo a largo plazo.3
Insertar un dispositivo intrauterino luego de un aborto espontáneo o inducido durante el primer trimestre es un procedimiento seguro, sin embargo, es fundamental antes, descartar la infección actual del tracto genital o el riesgo de infección o de hemorragia y lesión.4
El aborto quirúrgico hasta los 63 días, mediante el sistema aspirativo o la dilatación y posterior legrado ha sido el método de elección desde la década del sesenta. El aborto médico se convirtió en un método alternativo para la interrupción del embarazo en el primer trimestre con la disponibilidad de prostaglandinas a comienzos de la década del setenta y de antiprogesteronas en la década del ochenta. Los fármacos más investigados son las prostaglandinas (PG) solas, mifepristona sola, metotrexato solo, mifepristona con prostaglandinas y metotrexato con prostaglandinas.5,6
La inserción de los dispositivos intrauterinos puede realizarse indistintamente en otros momentos; durante la menstruación e inmediata postparto, resulta atractiva porque la mujer no está embarazada, puede estar altamente motivada para utilizar métodos anticonceptivos, y el escenario puede ser conveniente tanto para ella como para el prestador. No obstante, el riesgo de expulsión espontánea puede ser inaceptablemente alto.7
La inserción inmediata postparto del DIU parece ser segura y eficaz, a pesar de la ausencia de comparaciones con otros momentos de inserción. Sin embargo, las tasas de expulsión parecen ser más altas que con la inserción después de un intervalo de espera. La popularidad de la inserción inmediata postparto del DIU en países tan diversos como China, México y Egipto, respaldan la viabilidad de este método. El seguimiento inmediato puede ser importante para identificar la expulsión espontánea del dispositivo.8-10
En este estudio se pretende determinar las tasas de inserción de DIU posabortos en el Hospital Universitario Ginecoobstétrico Mariana Grajales de Santa Clara, Villa Clara en el período de estudio así como los factores asociados a la negativa de las pacientes a la inserción de DIU en relación con la planificación familiar.
MÉTODOS
Se realizó un estudio descriptivo transversal en el Servicio de Legrados del Hospital Universitario Ginecoobstétrico Mariana Grajales de Santa Clara, en el período comprendido entre enero y junio de 2008 para determinar las tasas de inserción inmediata de dispositivos intrauterinos posabortos provocados, en mujeres que acuden al servicio de legrado, así como las causas de las negativas a aceptar este método anticonceptivo.
Para la recolección del dato primario se confeccionó un instrumento en forma de formulario aplicado que contiene variables generales y específicas que permiten identificar los factores asociados a la motivación de las pacientes a la inserción de DIU o selección de otro método anticonceptivo, respetando su criterio.
La muestra estuvo conformada por un total de 1 672 mujeres en edad fértil que en este período de estudio se realizaron abortos provocados en el servicio de legrados de la Maternidad Provincial y a las cuales previo consentimiento informado, se les convocó a participar en esta investigación.
La información recogida se incorporó al paquete estadístico SPSS versión 11 para Windows para el procesamiento estadístico.
RESULTADOS
En el período de estudio en la Maternidad provincial se realizaron un total de 2 118 interrupciones de la gestación incluyendo 446 pacientes en que se utilizó el método del misoprostol, por lo que se realizaron 1 672 interrupciones de la gestación.
En la tabla 1 se describe el comportamiento de estas mujeres según la edad observándose que el mayor grupo de ellas corresponde con las edades reproductivas de la mujer entre los 20 y 35 años 703 mujeres 42,04 %; seguido por el grupo de mujeres adolescentes 618, 36,96 %, a pesar de haberse instaurado como protocolo de trabajo que en las adolescentes se debe emplear el método del misoprostol para disminuir la manipulación en este grupo de riesgo.
La media de las pacientes que se realizaron interrupciones de embarazo en el período de estudio es de 23,4 + 2,3.
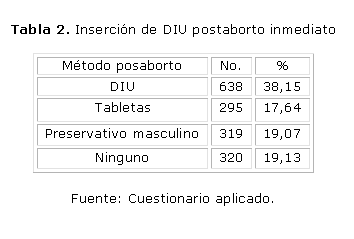
En la tabla 2 se representan los métodos anticonceptivos que eligieron las pacientes para utilizar posteriormente a la interrupción, se destaca que solo el 38,15 % en 618 pacientes se decidieron por la inserción de un DIU. Existe una negativa en este grupo de pacientes a la utilización inmediata de un método anticonceptivo e incluso un 19,13 % no desea utilizar ningún método. La propuesta de utilización de un DIU como método posaborto se realiza cuando las pacientes arriban al servicio de legrado donde se les realiza una breve encuesta donde se les informa sobre los elementos esenciales al respecto y se solicita su autorización para insertar un DIU o que responda cuál seria otro método a utilizar.
En este grupo de pacientes se describe (tabla 3) el antecedente de haber utilizado indistintamente diferentes métodos anticonceptivos como DIU: 721 pacientes (43,12 %) el preservativo masculino en 401 pacientes (23,98 %) y las tabletas anticonceptivas 302 pacientes (18,06 %). Existe un total de 511 pacientes (30,20 %) que refieren haber utilizado al menos un método en los últimos 3 años.
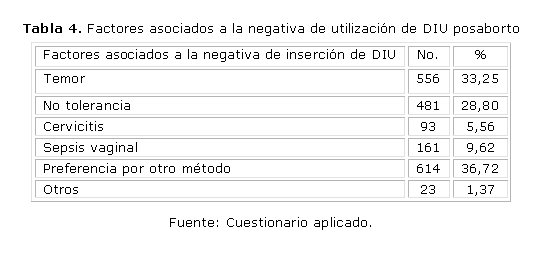
Entre los factores que se relacionan con la negativa de aceptar un DIU posaborto (tabla 4) las pacientes refieren la preferencia por otro método en 614 (36,72 %) lo que contradice los resultados anteriores; también 556 pacientes (33,25 %) refieren miedo como causa de esta negativa y 481 (28,80 %) refieren que no toleran los DIU de cobre, seguidos por otras causas menos frecuentes.
DISCUSIÓN
Siempre que el útero no esté infectado, el DIU puede insertarse de inmediato después del aborto (espontáneo o inducido) o durante los primeros 7 días después del aborto (o en cualquier momento en que usted pueda estar razonablemente seguro de que la mujer no está embarazada.11
Con la técnica apropiada, los DIU pueden ser insertados después del aborto (espontáneo o inducido), en forma segura. Las tasas de expulsión varían en gran medida según el tipo de DIU y proveedor. Para minimizar el riesgo de expulsión, los DIU deben ser insertados solo por proveedores con experiencia y capacitados en forma apropiada (de conformidad con los estándares nacionales o institucionales).12
El retorno a la fecundidad es casi inmediato después del aborto (espontáneo o inducido): dentro de las 2 sem para un aborto del primer trimestre y dentro de las 4 sem siguientes a un aborto del segundo trimestre. Dentro de las 6 sem siguientes al aborto, el 75 % de las mujeres ya han ovulado.13,14
Los DIU no deben insertarse en las siguientes situaciones:
- En caso de un diagnóstico confirmado o supuesto de infección (signos de un aborto inducido en condiciones de riesgo o hecho sin las medidas de limpieza/asepsia necesarias, o incapacidad de descartar la posibilidad de infección), no inserte el DIU hasta que el riesgo de infección haya sido descartado o hasta que la infección se haya resuelto por completo (aproximadamente 3 meses).
- En el caso de un traumatismo grave del tracto genital (perforación uterina, traumatismo vaginal o cervical grave, quemaduras químicas), no inserte el DIU hasta que se haya alcanzado la curación completa.
- Si hay hemorragia y una anemia severa, no se aconseja el uso de los DIU (inertes o de cobre) hasta que se haya resuelto la hemorragia o la anemia severa. Sin embargo, los DIU liberadores de progestágeno pueden usarse en los casos de una anemia severa (disminuyen la pérdida de sangre menstrual).
- La inserción posaborto de un DIU después de 16 sem de gestación requiere que el proveedor haya recibido una capacitación especial para la colocación correcta del dispositivo en el fondo uterino. Si esto no es posible, posponer la inserción por 6 sem.15
Después de 16 sem de gestación, la cavidad uterina estará demasiado agrandada para lograr la colocación posaborto del DIU por medio de las técnicas de rutina para la inserción del dispositivo. Solo los proveedores que hayan sido capacitados en la inserción posparto de los DIU deben hacer la inserción inmediata posaborto en el caso de las usuarias que hayan abortado después de una gestación de 16 sem.16,17
Las mujeres jóvenes estadísticamente corren un mayor riesgo de tener una EPI. En comparación con todos los demás métodos anticonceptivos modernos, el DIU aumenta el riesgo de EPI cuando una mujer es infectada con una ETS. La EPI es un factor principal de riesgo para la infertilidad tubárica y el embarazo ectópico. Debido a que las mujeres jóvenes pueden sostener patrones de actividad sexual que conduzcan al riesgo de contraer una ETS, el riesgo relativo de EPI en las usuarias jóvenes del DIU podría ser alto. Además, puede ser que las mujeres nulíparas que reciben el DIU corran mayor riesgo de expulsarlo.18
El grado hasta el cual una usuaria valora su futura fertilidad es un factor importante en la elección de un método anticonceptivo.3,7,13 En los estudios se ha demostrado que el riesgo de tener una EPI y una subsiguiente infertilidad por factor-tubárico es directamente proporcional al riesgo de exposición a las ETS. El DIU no protege a la mujer contra la EPI u otras ETS.6,15
Los DIU (incluida la inserción inmediata después del parto y después del aborto) pueden ser insertados en forma segura por enfermeras y parteras capacitadas apropiadamente y de conformidad con los estándares pertinentes nacionales o institucionales.9
Se ha demostrado que las enfermeras y las parteras tienen una competencia igual o superior a la de los médicos en la inserción del DIU.5,16
Todos los centros que proporcionen servicios para la inserción o la extracción de los DIU deben seguir las medidas básicas para la prevención de infecciones, incluso las siguientes:
- Realización de un exudado vaginal con cultivo previamente.
- Lavado apropiado de las manos y una preparación cuidadosa del cuello uterino.
- Equipo y DIU estériles (o sometidos a una desinfección de alto nivel).
- Descontaminación correcta de los instrumentos
- La eliminación segura y apropiada de los artículos desechables contaminados.
REFERENCIAS BIBLIOGRÁFICAS
1. Batya Elul, Selma Hajri, Nguyen thi Nhu Ngoc. Mifepristone-Misoprostone abortion: A simplified regimen of 200mg mifepristone and home administration of misoprostol in 2 developing countries. International family planning perspectives. Submitted. 2005;16:27-9.
2. Bitsch M, Jakobsen AB, Prien-Larsen JC, Frolund C, Sederberg-Olsen J. IUD (NovaT) insertion following induced abortion. Contraception. 2007;42:315-22.
3. Goldman JA , Dekel A, Reichman J. Immediate post-abortion intrauterine contraception in nulliparous adolescents. Israel journal of medical science. 2007;15:522-5.
4. Nitke S, Rabinerson D, Dekel A, Sheiner E, Kaplan B, Hackmond R. Lost levonorgestrel IUD: diagnosis and therapy. Contraception. 2004;69:289-93.
5. Disu S, Boret A. Asymptomatic ileal perforation of an intrauterine device: Case report. Arch Gynecol Obstet. 2004;269:230-1.
6. Ozdemir H, Mahmutyazicioglu K, Tanriverdi A, Gundogdu S, Savranlar A, Ozer T. Migration of an intrauterine contraceptive device to the ovary: Case report. J Clin Ultrasound. 2004;32(2):91-4.
7. Lähteenmaki P, Ylöstalo P, Sipinen S, Toivonen J, Ruusuvaara L, Pikkola P, et al. Return of ovulation after abortion and after discontinuation of oral contraceptives. Fertility and Sterility. 2005;34(3):246-9.
8. Maternal adaptation to pregnancy, en Pritchard JA, Macdonald PC, editores. Williams Obstetrics, 16ta ed. Nueva York: Appleton-Century-Crofts; 1980.
9. Leonard AH, Ladipo OA. Postabortion family planning; Factors in individual choice of contraceptive methods. Advances in Abortion Care. 2004;4(2)1-4.
10. Lara R. DIU post-placenta complicaciones. Compendio del XV Congreso Latino americano de Ginecoobstetricia. Bogotá; Oct. 2006.
11. Anzar R. Post-Placenta Insertion OR RJDS Contracepi. Deüío Sest. 2007. p. 143-8.
12. Lagos GA. Planificación familiar en el Postparto y Post aborto inmediato. The Population Council. Honduras; Junio 2007.
13. Cárdenas C, Hernández D. El DIU aplicado en el Post-Parto. Estrategias de un programa de planificación. Perspectivas Internacionales. Planificación Familiar;2007 (número especial).
14. The Copper T 380 A Manual for Frieldworkens. The population Council, Report
5, Marzo 2005. 8. DRJ un anticonceptivo apropiado para muchas mujeres. Population; 2005 Report Serie B 4 Nov.
15. Benson R. Diaqnóstico y Tratamiento ginecoobstétrico. 4ta ed. México D.F; 1992.
16. Sruinq S, Tatum H. Four years of expenence whíth TNE y TCU 380A. Intrautenne contraceptive Device reality y Sterility. 1985;36(2).
17. Sobreville Gómez L. Post Partum y Post Abortum, uso de TCU 220 C and Lippes
Loop: Comparative Study. AM J Ginecol Obstet. 1980;18:31-4.
18. Reynoso Alvarado L. El uso del DIU insertado en el período Post-Aborto Inmediato. Ginecoobstetricia. México. 1980; Vol 47.
Recibido: 2 de junio de 2009.
Aprobado: 23 de junio de 2009.
Dr. Juan Antonio Suárez González. Hospital Universitario Ginecoobstétrico Mariana Grajales Avenida 26 de Julio y Circunvalación, Santa Clara, Villa Clara. E-mail: jasuarez@capiro.vcl.sld.cu