Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Obstetricia y Ginecología
versión impresa ISSN 0138-600X
Rev Cubana Obstet Ginecol vol.40 no.2 Ciudad de la Habana abr.-jun. 2014
Rev Cubana Obstet Ginecol. 2014;40(2)
OBSTETRICIA
Perfil epidemiológico y perinatal de pacientes con preeclampsia
Epidemiological and perinatal profile of preeclampsia patients
MSc. Viviana de la Caridad Sáez Cantero, Dra. María Teresa Pérez Hernández
Hospital General Docente "Enrique Cabrera". La Habana, Cuba.
RESUMEN
Introducción: la preeclampsia es un problema obstétrico mayor que acarrea importante morbilidad y mortalidad materna y perinatal por los trastornos sistémicos asociados.
Objetivo: comparar los resultados maternos y perinatales en gestantes que cursaron con preeclampsia en sus diferentes presentaciones clínicas.
Métodos: estudio prospectivo, descriptivo, transversal, realizado en el hospital "Enrique Cabrera", desde el 1ro. de enero de 2010 al 31 diciembre de 2011. De las gestantes con trastornos hipertensivos (n = 293), se eligieron aquellas con preeclampsia (n = 89) y se dividieron en tres grupos: preeclampsia leve (n = 30), preeclampsia grave (n = 48) y preeclampsia sobreañadida (n = 11). Variables epidemiológicas, obstétricas y perinatales se procesaron por el sistema estadístico SPSS-11,5, utilizando estadística descriptiva, comparación de proporciones mediante la prueba de Chi cuadrado y estimado de medias de variables cuantitativas con ANOVA-Eta, considerando la diferencia estadísticamente significativa p £ 0,05.
Resultados: predominaron las adolescentes en la preeclampsia grave (25 %) y las ³ 35 años en la preeclampsia sobreañadida (p = 0,002), la obesidad también prevaleció en la preeclampsia sobreañadida (54,5 %, p = 0,01). La mayoría del grupo con preeclampsia leve (60 %) y preeclampsia grave (64,6 %) eran nulíparas, p = 0,009. Fue significativo el índice de prematuridad de la preeclampsia grave (43,8 %, p = 0,005) y el parto por cesárea señoreó en todos los grupos, fundamentalmente en la preeclampsia grave (93,8 %, p = 0,000). La media del peso al nacer fue significativamente inferior en la preeclampsia grave (2 451 g, p = 0,01).
Conclusiones: no hubo grandes diferencias en cuanto a los resultados perinatales entre las pacientes que cursaron con los distintos grados de severidad de la preeclampsia.
Palabras clave: preeclampsia, morbilidad y mortalidad maternas y perinatales.
ABSTRACT
Introduction: preeclampsia is a major obstetric problem that carries significant morbidity and maternal and perinatal mortality due to associated systemic disorders.
Objective: to compare maternal and perinatal outcomes in pregnant women who had preeclampsia in their different clinical presentations.
Methods: a prospective, descriptive, cross-sectional study was conducted at Enrique Cabrera hospital from January 1st, 2010 to December 31st 2011. Out of the pregnant women with hypertensive disorders (n = 293), those with preeclampsia (n = 89) were chosen; and they were divided into three groups, mild preeclampsia (n = 30), severe preeclampsia (n = 48) and superimposed preeclampsia (n = 11). Epidemiological, obstetric, and perinatal variables were processed by the SPSS-11, 5 statistical systems, using descriptive statistics, comparison of proportions by Chi-square test and the estimated mean of quantitative variables with ANOVA-Eta, considering the statistically significant difference p ? 0.05.
Results: the adolescents had more severe preeclampsia (25 %) and ³ 35 year old patients in the superimposed preeclampsia (p = 0.002), obesity also prevailed in the superimposed preeclampsia (54.5 %, p = 0.01). Most of the patients in the mild PE group (60 %) and severe preeclampsia (64.6 %) were nulliparous, p = 0.009. Prematurity index of severe preeclampsia (43.8 %, p = 0.005) was significant; cesarean delivery was high in all groups, mainly in severe preeclampsia (93.8 %, p = 0.000). The mean birth weight was significantly lower in severe preeclampsia (2 451 g, p = 0.01).
Conclusions: there were no major differences in perinatal outcomes among patients who were enrolled with various degrees of preeclampsia severity.
Keywords: preeclampsia, maternal and perinatal morbidity and mortality.
INTRODUCCIÓN
Las gestantes con hipertensión arterial están predispuestas al desarrollo de complicaciones que son especialmente serias en la preeclampsia/eclampsia, debido a los trastornos sistémicos asociados.1-5
La preeclampsia (PE) es un problema obstétrico mayor y de la salud pública mundial que acarrea una importante morbilidad y mortalidad, sobre todo en países en vías desarrollo. La Organización Mundial de la Salud (OMS) estima que la incidencia de preeclampsia, en estos últimos, es 7 veces mayor (2,8 % y 0,4 % de los nacidos vivos respectivamente).6
La preeclampsia es la razón más importante para prematuridad iatrogénica, el mayor contribuidor en la mortalidad perinatal, una causa sustancial de crecimiento intrauterino retardado, además de su asociación con mayor incidencia de sufrimiento fetal, de ingresos en unidades de cuidados intensivos neonatales y lesiones neurológicas en el futuro.7-11
Los resultados maternos y perinatales en las gestantes preeclámpticas dependen de factores tales como, la edad gestacional al debut de la enfermedad, severidad de esta, calidad del manejo y de la presencia o ausencia de trastornos médicos preexistentes. En general la morbilidad y la mortalidad se incrementan cuando el trastorno aparece antes de las 32 sem de gestación y cuando existen enfermedades crónicas asociadas.12-14
El espectro de la enfermedad, que puede manifestarse clínicamente, como un síndrome materno o como un síndrome fetal,5,12 va desde medición de elevaciones ligeras de la tensión arterial con mínima significación clínica, hasta hipertensión severa con disfunción multiorgánica.15
En diversos estudios nacionales e internacionales, se aborda la morbilidad materna y perinatal relacionada con la preeclampsia y las complicaciones graves que esta acarrea.1,3,16-20
El objetivo de este trabajo es comparar los resultados epidemiológicos y perinatales de las gestantes que cursaron con preeclampsia en sus diferentes presentaciones clínicas, en el Hospital General Docente "Enrique Cabrera", durante los años 2010 y 2011.
MÉTODOS
Clasificación de la investigación: estudio prospectivo, descriptivo, de corte transversal.
Lugar del estudio: servicio de Obstetricia del Hospital General Docente "Enrique Cabrera".
Periodo de estudio: del 1ro. de enero del 2010 al 31 de diciembre de 2011.
Criterios de inclusión:
- Toda gestante admitida en nuestro centro por hipertensión y que tuvo su parto en este centro, en la cual se diagnosticó un trastorno hipertensivo.
- Firma del consentimiento informado.
Universo de estudio: las 5 309 pacientes que tuvieron su parto en el periodo de estudio.
Muestra: se diagnosticaron un total de 293 trastornos hipertensivos, para una incidencia de 5,5 %. Para este estudio, se excluyeron a las pacientes con hipertensión transitoria y con hipertensión arterial crónica sin preeclampsia sobreañadida, quedando la muestra constituida por 89 gestantes con diagnóstico de preeclampsia (PE). Las pacientes se dividieron en tres grupos, preeclampsia leve (n = 30), preeclampsia grave (n= 48) y preeclampsia sobreañadida a hipertensión crónica (n = 11).
Definiciones: se definió la PE leve (PEL) como la tensión arterial ³ 140/90 y < 160/110 mm Hg en dos tomas separadas por 4 h después de las 20 sem de edad gestacional, asociada a proteinuria ³ 300 mg/L en orinas de 24 h. La PE grave (PEG) se consideró si tensión arterial ³ 160/110 mm Hg, proteinuria ³ 2 g/L en orinas de 24 h, síntomas y signos de daño multiorgánico, alteraciones de laboratorio: creatinina > 1,2 mg/dL, TGO > 70 UI, plaquetas < 100 × 109/L y/o afectación fetal dada por CIUR, oligoamnios o sufrimiento fetal. La preeclampsia sobreañadida (PES) se diagnosticó cuando en una paciente con hipertensión crónica, apareció proteinuria ³ 300 mg/L en 24 h, después de las 20 sem, aumento brusco de la proteinuria, si ya existía o elevación súbita de la tensión arterial.
Variables estudiadas: clasificación del trastorno hipertensivo, clasificación clínica de la preeclampsia, edad materna, apariencia racial, índice de masa corporal (IMC), paridad, edad gestacional al parto, modo de parto, peso y apgar del recién nacido, mortalidad fetal y neonatal, ingreso en cuidados intensivos neonatales.
Técnicas para la recogida y procesamiento de los datos: este trabajo es una de las salidas de la investigación Morbilidad materna relacionada con trastornos hipertensivos del embarazo. Hospital General Docente "Enrique Cabrera". 2010-2012. Los datos, obtenidos de la planilla de recolección de la investigación, confeccionada por uno de los investigadores, se registraron en una base de datos en Microsoft Excel 2007 y se procesaron utilizando el sistema estadístico para Windows, SPSS-11,5. Se utilizaron técnicas de estadística descriptiva (frecuencias y porcentajes), la comparación de proporciones se realizó mediante la prueba de Chi cuadrado. Se estimaron las medias de variables cuantitativas con aplicación de ANOVA y Eta para determinar la proporción de la varianza de las variables dependientes explicada por las diferencias entre los grupos. En todos los casos, la diferencia se consideró estadísticamente significativa a partir de valores de p inferiores a 0,05.
Consideraciones éticas: el estudio contó con la aprobación del Comité de Ética de la Investigación del Hospital General Docente "Enrique Cabrera" y de la Facultad de Ciencias Médicas "Enrique Cabrera". Se confeccionó un modelo de consentimiento informado a través del cual la paciente recibió la información necesaria para decidir su participación o no en la investigación y que denotó plasmando su firma en caso de aceptación.
RESULTADOS
En la tabla 1 se puede observar, que el 25 % de las pacientes con diagnóstico de PE grave, eran adolescentes, por otro lado, más de la mitad (54,5 %) de las pacientes con PES a una hipertensión crónica, eran mayores de 35 años, resultados estadísticamente significativos y que concuerdan con lo hallado en relación con la media de la edad materna, que fue significativamente superior en las pacientes con PES, que en aquellas con PEL y PEG, 33,7 (6) vs 26,6 (6,4) y 26,6 (6,9) respectivamente. Resultó igualmente significativo, el predominio de la apariencia racial no blanca en las pacientes con PES, 81,8 % vs 30 % y 41,7 % en las pacientes con PEL y PEG respectivamente. Con respecto a la valoración ponderal, se encontró un predominio estadísticamente significativo de la obesidad materna a la captación, entre las pacientes con PES, 6 (54,5 %) vs 16,5 % y 12,5 % en aquellas con PEL y PEG comparativamente. De forma general, el 44,9 % de las pacientes tenían sobrepeso corporal u obesidad.
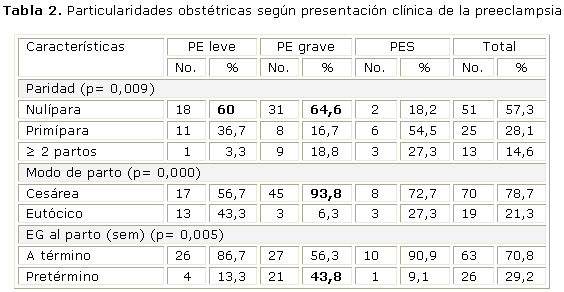
Los datos obstétricos se muestran en la tabla 2. Hubo un predominio de la nuliparidad en las pacientes con PEG (64,6 %) y PEL (60 %), en comparación con 18,2 % en las gestantes con PES. Aunque el 70,8 % de las pacientes tuvieron un parto después de las 37 sem, fue significativo el índice de prematuridad en las pacientes con PEG (43,8 %). El parto por cesárea, prevaleció en todos los grupos, con mayor relevancia en el grupo de las pacientes con PEG (93,8 %) vs 56,7 % en la PEL y 72,7 % en la PES.
Desde el punto de vista perinatal (tabla 3), entre las pacientes con preeclampsia, el índice de bajo peso al nacer fue de 28,1 %, la depresión al nacer de 4,9 %, hubo 8 muertes fetales y 1 neonatal y 14,6 % de los neonatos requirieron ingreso en unidad de cuidados intensivos neonatales, sin embargo, en ninguna de estas variables, hubo diferencias significativas entre los tres grupos. Solamente hubo diferencias en la media del peso al nacer que fue significativamente inferior en las pacientes con PEG, 2 451 g vs 2 976 g en las pacientes con PEL y 2 739 g en aquellas con PES.
DISCUSIÓN
Los extremos en la edad materna, son un factor de riesgo para preeclampsia bien identificado, los resultados de este trabajo coinciden con los de Pérez Hernández y otros,21 que al caracterizar demográfica y obstétricamente a las pacientes con trastornos hipertensivos del embarazo durante el año 2010, en este mismo centro, encontraron que el 25 % de las pacientes con preeclampsia eran adolescentes.
El hallazgo de un predominio de la obesidad en las pacientes con PES, no sorprende, la obesidad es un problema de salud en aumento en muchos países, que ha llevado a un incremento de mujeres en edad reproductiva, con sobrepeso y obesidad corporal, fenómeno al cual Cuba no escapa.
La obesidad es un factor de riesgo reconocido de preeclampsia y el riesgo aumenta a mayor índice de masa corporal. Se caracteriza por una serie de eventos patogénicos que conducen a disfunción endotelial, la cual es central en la patogénesis de la preeclampsia.22 Lo anterior subraya la importancia de mantener un peso corporal favorable para prever complicaciones, como la preeclampsia durante el embarazo.
La superioridad de la nuliparidad en las pacientes con preeclampsia pura (PEL y PEG), es similar a los resultados reportados en la mayoría de los trabajos.16,17,21,23 La frecuencia de preeclampsia en las gestantes nulíparas, se estima entre 2-7 % y se plantea que en la mayoría de ellas, el trastorno es ligero, de inicio cerca del término o intraparto y con pocos resultados desfavorables.12,24
El índice de prematuridad global, entre las pacientes preeclámpticas, fue de 29,2 %, muy superior al de la población general durante el periodo de estudio, que fue de 2,5 %,25 y significativamente mayor en la PEG, al compararla con los otros dos grupos. Este resultado está relacionado con la edad gestacional de aparición del trastorno hipertensivo, que en el caso de las pacientes preeclámpticas que evolucionaron hacia la gravedad, el 68 % debutaron antes de las 37 sem y 39,5 % con menos de 34 sem, datos que demuestran la afirmación que la edad gestacional de comienzo, es uno de los factores de los cuales dependen los resultados perinatales.
La cesárea es generalmente la principal vía de nacimiento en los casos de preeclampsia agravada, tales resultados coinciden con los reportados por Pérez Hernández y otros,21 (91,7 %) y Parra y otros,25 (90 %), pero en general, superiores a los encontrados por otros estudiosos del tema: Mora y otros,26 (49,1 %); Altunaga y otros,27 (52,5 %); García Mirás otros,20 (59 %); Álvarez Ponce y otros,23 (77,5 %). ¿Por qué este indicador de cesárea tan elevado? ¿Es que no se están aplicando otras alternativas, como la inducción del parto? Con estas interrogantes, se abre una nueva línea a investigar.
En cuanto a otros resultados perinatales, aunque el índice de recién nacidos pequeños para la edad gestacional, fue superior en las pacientes con PEG, estos resultados no fueron significativos, lo mismo es aplicable al resto de los parámetros estudiados, únicamente los neonatos de madres con PEG, tuvieron un peso significativamente inferior que el resto de los grupos e incluso, por debajo de los 2 500 g, hallazgo que se relaciona con el mayor porciento de prematuridad en este grupo, lo que nos lleva a concluir, que excepto para la prematuridad, este estudio no confirma las diferencias encontradas en la literatura internacional en relación con los resultados perinatales en mujeres que cursan con los distintos grados de severidad de la preeclampsia.
REFERENCIAS BIBLIOGRÁFICAS
1. Zhang J, Meikle S, Trumble A. Severe Maternal Morbidity Associated with Hypertensive Disorders in Pregnancy in the United States. Hypertension in pregnancy. 2003;22(2):203-12.
2. Kuklina EV, Ayala C, Callaghan WM. Hypertensive Disorders and Severe Obstetric Morbidity in the United States. Obstet Gynecol. 2009;113(6):1299-306.
3. Zhang WH, Alexander S, Bouvier-Colle MH, Macfarlane A. Incidence of severe pre-eclampsia, postpartum haemorrhage and sepsis as a surrogate marker for severe maternal morbidity in a European population-based study: the MOMS-B survey. BJOG. Jan 2005;112:89-96.
4. Leeners B, Neumaier-Wagner P, Kuse S, Mütze S, Rudnik-Schöneborn S, Rath W, et al. Recurrence risks of hypertensive diseases in pregnancy after HELLP syndrome. Journal Of Perinatal Medicine [serial on the Internet]. 2011 Nov [cited March 10 2013];39(6):673-8. Available from: http://search.ebscohost.com/login.aspx?direct=true&db=mnh&AN=21809897&lang=es&site=ehost-live
5. Nelson MS, Greer AI. Hypertensive disorders of pregnancy. Preventative, immediate and long-term management. Expert Rev. Pharmacoeconomics Outcomes Res. 2006;6(5):541-54.
6. Vargas HVM, Acosta AG, Moreno EMA. La preeclampsia un problema de salud pública mundial. Rev Chil Obstet Ginecol. 2012 [citado 14 Jul 2013];77(6):471-6. Disponible en: http://www.revistasochog.cl/files/pdf/DOCUMENTOS029.pdf
7. Lewis G. (ed). Saving Mothers' Lives: Reviewing maternal deaths to make motherhood safer: 2006-2008. The Eighth Report of the Confidential Enquiries into Maternal Deaths in the United Kingdom. BJOG. 2011;118(Suppl 1):30-56.
8. Goldenberg RL, Culhane JF, Iams JD, Romero R. Epidemiology and causes of preterm birth. Lancet. 2008;371:75-84.
9. Dekker GA, Shalem Y, Lee SY, North RA, McCowan LM, Simpson NAB, et al. Risk Factors for Preterm Birth in an International Prospective Cohort of Nulliparous Women. Plos One. 2012;7(7):1-9.
10. Sáez CV. Caracterización del parto pretérmino en el hospital "Enrique Cabrera". Rev Cubana Obstet Ginecol. 2013 [citado: 10 Sep 2013];39(Supl). Disponible en : http://bvs.sld.cu/revistas/gin/vol39_sup_13/gin%20%20obstet%20supl02.htm#gin18.
11. Díaz Martínez LA, Díaz Pedraza NM, Serrano Díaz NC. El pronóstico de los hijos de madres con preeclampsia. Parte 1: Efectos a corto plazo. Arch Argent Pediatr. 2011;109(5):423-8.
12. Sibai B, Dekker G, Kupferminc M. Pre-eclampsia. Lancet. 2005;365:785-99.
13. Langenveld J, Ravelli ACJ, Van Kaam AH, Van der Ham DP, Van Pampus MG, Porath M, et al. Neonatal outcome of pregnancies complicated by hypertensive disorders between 34 and 37 weeks of gestation: a 7 year retrospective analysis of a national registry. Am J Obstet Gynecol. 2011 [citado 14 Jul 2013];205:540.e1-7. Disponible en: http://download.journals.elsevierhealth.com/pdfs/journals/0002-9378/PIIS0002937811009045.pdf
14. Espinoza J, Romero R, Nien JK, Gómez R, Kusanovic JP, Gonçalves LF, et al. Identification of patients at risk for early onset and/ or severe pre-eclampsia with the use of Uterine artery Doppler velocimetry and placental growth factor. Am J Obstet Gynecol. 2007 Apr;196(4):1-27.
15. Di Marco I, Basualdo MN, Di Pietrantonio E, Paladino S, Ingilde M, Domergue G, et al. Guía de práctica clínica: estados hipertensivos del embarazo 2010. Rev Hosp Mat Inf Ramón Sardá. 2011;30(1):70-93.
16. Martínez Sánchez LA, Agudelo Vélez CA, Rodríguez Gázquez MA, Cardona VJ, Becerra Uribe DE, Palacio GD, et al. Perfil clínico y epidemiológico de pacientes con preeclampsia atendidas en una clínica privada de Medellín, Colombia (2005-2010). Clin Invest Gin Obst. 2013 [citado 18 Jul 2013]. Disponible en: http://dx.doi.org/10.1016/j.gine.2013.03.005
17. Suárez González JA, Gutiérrez Machado M, Cairo González V, Bravo Torres Y, Corrales Gutiérrez A, Tempo Alberto C. Comportamiento materno y perinatal de un grupo de gestantes con preeclampsia grave. Rev Cubana Obstet Ginecol [serie en Internet]. 2009 Sep [citado 31 Jul 2013];35(3): Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-600X2009000300004&lng=es
18. Sarmiento Portal Y, Crespo Campos A, Portal Miranda ME, Breto Rodríguez AG, Menéndez Humaran YR. Morbilidad y mortalidad en neonatos hijos de madres toxémicas. Rev Cubana Pediatr [revista en la Internet]. 2009 Sep [citado 31 Jul 2013];81(3): Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75312009000300005&lng=es
19. Sáez Cantero V, Pérez Hernández MT, Agüero Alfonso G, González García H, Alfonso Dávila A. Resultados perinatales relacionados con los trastornos hipertensivos del embarazo. Rev Cubana Obstet Ginecol. 2012 [citado 23 Ene 2012];38(1). Disponible en: http://bvs.sld.cu/revistas/gin/vol38_1_12 /gin05112.htm
20. García Mirás R, Llera Valdés A, Pacheco Bermúdez AL, Delgado González MJ, González Sánchez A. Resultados maternos-perinatales de pacientes con preeclampsia. Rev Cubana Obstet Ginecol [revista en la Internet]. 2012 Dic [citado 31 Jul 2013];38(4):467-77. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-600X2012000400004&lng=es
21. Pérez Hernández MT, Sáez CV, Agüero AG, González GH, Alfonso DA, Vilches LF. Incidencia y caracterización de los trastornos hipertensivos del embarazo. MEDISUR. 2011 [citado 21 Mar 2013];9(5):13-6. Disponible en: http://www.medisur.sld.cu/index.php/medisur/article/view/1709/6562
22. Madan J, Chen M, Goodman E, Davis J, Allan W, Dammann O. Maternal obesity, gestational hypertension, and preterm delivery. The Journal of Maternal-Fetal and Neonatal Medicine. January 2010;23(1):82-8.
23. Álvarez Ponce VA, Alonso Uría RM, Monteavaro Rodríguez M. Enfermedad hipertensiva en la gestante: Resultados de un servicio. Rev Cubana Med Gen Integr [serie en Internet]. 2008 Sep [citado 31 Jul 2013];24(3): Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-21252008000300009&lng=es
24. Vatten LJ, Skjaerven R. Is pre-eclampsia more than one disease? BJOG. 2004;111:298-302.
25. Parra M, San Martín A, Valdés E, Hasbún J, Quiroz L, Schepeler M, et al. Espectro clínico de la preeclampsia: estudio comparativo de sus diversos grados de severidad. Rev Chil Obstet Ginecol. 2007 [citado 2 Ago 2013];72(3). Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0717-75262007000300007&lng=es&nrm=iso
26. Mora P, Gobernado JA, Pérez-Milán F, Cortés S. Estados hipertensivos del embarazo: resultados perinatales. Clínica e Investigación en Ginecología y Obstetricia. 2010 [citado 2 Ago 2013];37(2). Disponible en: http://zl.elsevier.es/es/revista/clinica-e-investigacion-ginecologia-obstetricia-7/estados-hipertensivos-embarazo-resultados-perinatales-13148185-originales-2010?bd=1
27. Altunaga Palacio M, Lugones Botell M. Resultados perinatales en la preeclampsia con signos de gravedad. Rev Cubana Obstet Ginecol [serie en Internet]. 2011 Ago [citado 31 Jul 2013];37(2):147-53. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-600X2011000200004&lng=es
Recibido: 13 de octubre de 2013.
Aprobado: 3 de enero de 2014.
Viviana de la Caridad Sáez Cantero. Hospital General Docente "Enrique Cabrera". Calzada de Aldabó No. 11114, Altahabana. La Habana, Cuba. Correo electrónico: vamaya@infomed.sld.cu