INTRODUCCIÓN
La preeclampsia es una enfermedad propia del embarazo, se manifiesta por hipertensión y disfunción orgánica múltiple, sigue siendo la principal causa de morbimortalidad materna y perinatal en la mayor parte del mundo.1,2
No es simplemente una enfermedad hipertensiva, sino un desorden inducido por factores dependientes de la presencia de la placenta. El primer blanco de la placenta es el endotelio vascular. Por consiguiente, las complicaciones están asociadas con el sistema vascular, es decir, coagulación intravascular, sangramiento e hipoperfusión. Es de 6 a 8 veces más frecuente en las primíparas que en las multíparas. Algunos estudiosos la niega en estas últimas, a menos que el embarazo sea con una nueva pareja o cuando tiene asociados otros factores de riesgo no presentes en embarazos anteriores, como es hipertensión arterial crónica, diabetes mellitus, edad mayor de 35 años y gestación múltiple, entre otros.3,4
La eclampsia es la complicación más frecuente y temida de la preeclampsia, caracterizada por crisis convulsivas tónico clónicas generalizadas, similares a las de la epilepsia pero sin relajación de esfínteres, con diferentes grados de toma de la conciencia. Algunos de los factores relacionados con la causa incluyen vasoespasmo cerebral o hemorragia, isquemia o edema cerebral y encefalopatía hipertensiva.5,6,7
Ambos estados suelen producirse hacia el final de la gestación, aunque en ocasiones pueden hacerlo inmediatamente después del parto. Se desconoce la patogenia exacta del trastorno, pero la extracción urgente de la unidad feto-placentaria (generalmente mediante una cesárea) resuelve el problema.8
Los procesos hipertensivos constituyen la complicación médica más frecuente durante el embarazo, y afecta al 10 al 20 % de todas las gestaciones. La preeclampsia complica al 5 al 14 % de los embarazos en todo el mundo y afecta al 5 al 8 % de las mujeres embarazadas en EE.UU, la cuál es responsable del 7,5 % de las muertes maternas.3 En los países en desarrollo, la preeclampsia-eclampsia puede producir hasta 30 % de las muertes maternas. En Cuba ocupa el tercer lugar de la mortalidad materna.4
La preeclampsia- eclampsia durante la gestación o el puerperio, constituye una de las principales causas de ingreso y complicaciones en los servicios de cuidados intensivos, razón que justifica su control y monitoreo de forma permanente. El presente estudio tiene como finalidad caracterizar a gestantes o puérperas con preeclampsia-eclampsia, ingresadas en la Unidad de Cuidados Intensivos del Hospital General “Dr. Juan Bruno Zayas”, Santiago de Cuba y describir los factores de riesgo relacionados con estas entidades clínicas, así como el pronóstico predictivo enmarcado según la edad, la patología de base y la estadía en el servicio.
MÉTODOS
Se realizó un estudio descriptivo, prospectivo y de corte longitudinal, desde enero hasta diciembre de 2016 con gestantes y puérperas con preeclampsia y eclampsia de la Unidad de Cuidados Intensivos del Hospital “Dr. Juan Bruno Zayas Alfonso”.
El universo de estudio estuvo constituido por 38 pacientes. A todas se les realizó luego de la exploración física completa, fondo de ojo, hemograma completo, coagulograma completo, lámina periférica, cituria, enzimas hepáticas, ultrasonografía abdominal y electrocardiograma.
Variables utilizadas
Edad, período grávido y puerperal
La edad se distribuyó en los siguientes grupos:
Se definió gravidez, al período que transcurre entre la implantación del cigoto en el útero, hasta el momento del parto.
Se definió puerperio al período que inmediatamente sigue al parto y que se extiende hasta los 42 días.
Enfoque diagnóstico al ingreso: las gestantes y puérperas con pre eclampsia y/o eclampsia.
Se definió preeclampsia1,2,6 como la concurrencia de hipertensión arterial definida por 140/90 mmHg ó más, después de las 20 semanas de embarazo y de preferencia en el tercer trimestre, proteinuria mayor o igual a 300 mg en 24 horas, además del edema en la cara y manos y/o aumentos bruscos de peso.
Se definió eclampsia1,2,6 al trastorno agudo caracterizado por convulsiones tónico- clónicas, que pueden aparecer antes, durante o después del parto.
Variables relacionadas con factores de riesgo
Antecedentes patológicos personales: Se indagó acerca de antecedentes de hipertensión arterial, Diabetes mellitus, nefropatías, neuropatías. Antecedentes de preeclampsia/eclampsia en embarazos anteriores, así como complicaciones en embarazos anteriores relacionados con la preeclampsia. La presencia de cualquiera de ellas se consideró como variable de riesgo.
Paridad: Se agrupó en:
Con partos anteriores y en embarazo actual con un nuevo cónyuge. Si el embarazo actual fue de un nuevo cónyuge se consideró también un factor de riesgo.
Valoración pronóstico del estado de gravedad del paciente: Se realizó mediante la aplicación del examen APACHE II (Acute Physiology and Chronic Health Evaluation), evaluando el peor valor que se obtiene en las 24 horas siguientes al ingreso en la Unidad de Cuidados Intensivos.6
Recolección y procesamiento de la información
Para el desarrollo de la investigación se realizó una exhaustiva revisión bibliográfica del tema, utilizando Internet, Medired, Infomed, bibliografía en soporte digital y material bibliográfico impreso del Centro Provincial de Información de Ciencias Médicas Santiago de Cuba, Cuba.
El dato primario se obtuvo de los expedientes clínicos de las pacientes, creándose una base de datos en Microsoft Access 2010. Con ayuda del software estadístico SPSS 13 y EPIDAT 3.1 se utilizó como medida de tendencia central la media aritmética, como medida de dispersión la desviación típica o estándar y la proporción como medida de resumen de datos cualitativos.
Los datos fueron analizados, interpretados, tabulados y presentados de acuerdo a las normas establecidas para cada tipo de variable operacional utilizada.
Bioética médica
Antes de proceder a la ejecución de la investigación, se obtuvo el consentimiento informado de las pacientes o sus familiares (en el caso que fue necesario) para participar en la investigación, donde se les brindó una explicación detallada de los propósitos del estudio.
En entrevista con el director del hospital, también se obtuvo su consentimiento informado para el desarrollo de la investigación.
RESULTADOS
Las características sociodemográficas de las pacientes del estudio se muestran en la tabla 1. El promedio de edad fue de 27 años. El subgrupo más representado fue el de las puérperas con preeclampsia con 15 pacientes (62,5 %). Dentro de este, 33,4 % correspondieron a mujeres comprendidas entre los 21 y 35 años de edad.
Tabla 1- Pacientes gestantes y puérperas según edad y sexo
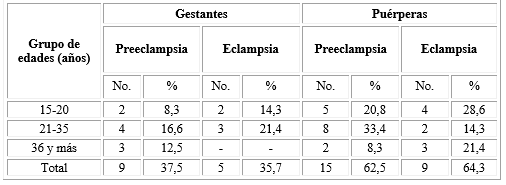
Nota: Los porcientos fueron calculados en base al total de pacientes con preeclampsia o eclampsia.
Los factores de riesgo más frecuentes encontrados en las pacientes objeto de estudio se muestran en la tabla 2. En orden de frecuencia fueron: edades extremas, antecedentes personales de HTA, uso previo de preservativo, antecedentes familiares de preeclampsia, personales de preeclampsia o eclampsia previa, edades extremas y la nuliparidad con un dato importante a señalar: las multíparas con nuevo cónyuge se comportaron como nulíparas.
En el estudio se presentó una puntación promedio de 14,21 el grupo de pacientes con preeclampsia de 24 puntos o menos; sin embargo, el grupo de pacientes con eclampsia con más de 24 puntos logró una puntuación promedio de 28,45. Esto se logró a pesar del índice predictivo de gravedad obtenido en cada caso, 100 % de los egresos vivos. (tabla 3)
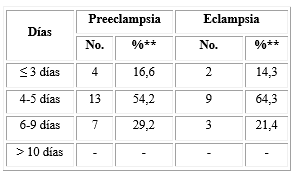
En relación con la estadía en UCI que tuvieron las pacientes estudiadas (tabla 4), se observó que en el intervalo entre 4-5 días, hubo un mayor porcentaje de eclámpticas (64,3 %), con una diferencia poco significativa (menos del 10 %) con respecto al grupo de preeclámpticas que fue de un 54,2 %.
DISCUSIÓN
En la investigación realizada predominaron los subgrupos de las puérperas con preeclampsia en las edades comprendidas entre los 21 y 35 años, con una diferencia muy estrecha con el subgrupo de gestantes con preeclampsia. En relación con la incidencia de pacientes con eclampsia, el predominio fue del subgrupo de las gestantes, con una diferencia mucho más estrecha con las puérperas eclámpticas. Esto se explica porque son las mujeres jóvenes las que tienen mayor frecuencia de hipertensión durante la gestación; esto hace que se acepten diferentes teorías, entre ellas las de tipo inmunológico.9 En esta edad, el músculo uterino ofrece mayor resistencia y existe una deficiente adaptación del árbol vascular a las necesidades que impone la gestación.10 De igual forma, se plantea que esta enfermedad puede afectar a mujeres mayores de 35 años debido a los daños ya crónicos del sistema vascular que sufre desgaste, con la consecuente esclerosis de los vasos, lo que afecta el aporte sanguíneo adecuado que requiere el embarazo y se establece una insuficiencia circulatoria con la consiguiente isquemia uteroplacentaria.3,11
En relación con los factores de riesgo encontrados en estas pacientes, la edad se convierte en un factor de riesgo importante para la incidencia de preeclampsia-eclampsia cuando se presenta el embarazo en la adolescencia y la avanzada edad materna. Este resultado coincide con estudios realizados en hospitales maternos del país.1,2,5,7 Por otra parte, también se ha expresado que la mujer primigesta tiene durante toda su evolución un mayor tono del miometrio, que por compresión por no haber sometido previamente el útero a la distensión de un embarazo. Disminuye el calibre de las arteriolas espirales y limita la perfusión sanguínea a esta zona, lo que se comprueba según investigaciones,12-13 que la irrigación útero-placentaria está disminuida en un 50 %. Se produce, además, una degeneración acelerada del sincitiotrofoblasto, trombosis intervellosa e infartos placentarios, que conllevan al síndrome de insuficiencia placentaria, se altera el intercambio placentario de sustancias y la producción y secreción hormonal de la placenta. Entonces se facilita su desprendimiento prematuro con resultados nefastos para la madre y el feto.3,4
Con el uso de la escala predictiva APACHE II, se pudo determinar que 24 es el valor umbral, pues predice una mortalidad mayor del 50 %.6 En el grupo de pacientes estudiadas se logró a pesar del índice predictivo de gravedad obtenido en cada caso, 100 % de los egresos vivos.
Del total de pacientes objeto de estudio, 84,2 % tuvieron una estadía en UCI prolongada, lo que requirió un alto índice de recursos humanos y materiales.
Conclusiones
Predominaron las puérperas con preeclampsia y las edades comprendidas entre 21 y 35 años. Los factores de riesgo más frecuentes encontrados fueron las edades extremas, los antecedentes de hipertensión arterial y la nuliparidad con la asociación de multíparas con nuevo cónyuge. La estadía hospitalaria promedio estuvo entre cuatro y cinco días con un 100 % de egresos vivos. Con una estrategia de seguimiento precoz en gestantes y puérperas con riesgo, se puede llegar al diagnóstico de formas graves e incipientes de preeclampsia.