Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina Militar
versión On-line ISSN 1561-3046
Rev Cub Med Mil v.38 n.3-4 Ciudad de la Habana jul.-dic. 2009
TRABAJOS ORIGINALES
Detección de Staphylococcus aureus resistente a meticilina mediante disco de cefoxitina
Detection of methicillin-resistant Staphylococcus aureus by cefoxitin sodium disc
Dr. C. Rafael Nodarse Hernández
Doctor en Ciencias Médicas. Especialista de II Grado en Microbiología. Profesor e Investigador Auxiliar. Hospital Militar Central «Dr. Luis Díaz Soto». La Habana, Cuba.
RESUMEN
OBJETIVO. Detectar la presencia del Staphylococcus aureus resistente a meticilina en el Hospital Militar Central «Dr. Luis Díaz Soto».
MÉTODOS. Se utilizó el método de difusión con discos de cefoxitina-30 µg. El período analizado fue entre julio de 2006 y febrero de 2007 y fueron estudiadas 125 cepas Staphylococcus aureus.
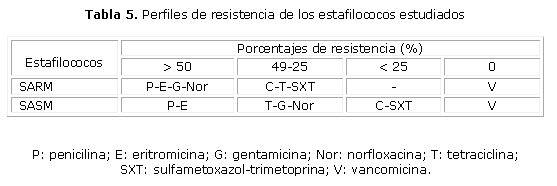
RESULTADOS. El 73,6 % de cepas identificadas fueron sensibles a la meticilina, y a la mayoría de los antibióticos betalactámicos; 26,4 % de estos eran cepas Staphylococcus aureus resistente a meticilina. En los estafilococos asociados al hospital, el porcentaje de Staphylococcus aureus resistente a meticilina se elevó hasta casi el 45 %. La mayor parte de los aislamientos ocurrieron en la Sala de Quemados y la Unidad de Cuidados Intensivos de Adultos (68 % entre ambos). De las muestras tomadas en el medio hospitalario (25) hubo predominio de la quemadura, la secreción bronquial y las lesiones cutáneas (17); en pacientes ambulatorios (8) fueron obtenidas a partir de lesiones en piel y partes blandas (8). La mayoría de las cepas identificadas como Staphylococcus aureus resistente a meticilina (66,6 %) fueron completamente resistentes a cefoxitina. Ninguno de los estafilococos estudiados presentó resistencia a vancomicina. No se observaron diferencias entre los Staphylococcus aureus resistente a meticilina hospitalarios y los comunitarios en cuanto a sus patrones de resistencia; se comprobaron valores de resistencia elevados para casi todos los antibióticos probados, con la excepción de vancomicina.
CONCLUSIONES. El disco de cefoxitina mostró utilidad para detectar Staphylococcus aureus resistente a meticilina y predecir su comportamiento frente a otros antibióticos. Se constató que los Staphylococcus aureus resistente a meticilina identificados fueron extremadamente resistentes.
Palabras clave: Staphylococcus aureus resistente a meticilina, cefoxitina, sensibilidad a antibióticos.
ABSTRACT
OBJECTIVE. To detect the presence of Methicillin-resistant Staphylococcus aureus in patients from the «Dr. Luís Díaz Soto» Central Military Hospital.
METHODS. The 30 µg-cefoxitin diffusion disk method was used. Analysis period was between July, 2006 to February, 2007 and 125 Staphylococcus aureus strains were studied.
RESULTS. There was a 73.6 % of methicillin-sensitive of strains and to most of beta-lactamase antibiotics; the 26.4 % were methicillin-resistant Staphylococcus aureus strains. In hospital associated staphylococcus, percentage of above mentioned staphylococcus increased to almost the 45 %. Most of isolations were in Burn Ward and in Adult Intensive Care Unit (68 % for both). From the samples took in hospital environment (25) there was predominance of burns, bronchial secretion and the skin lesions (17); in ambulatory patients (8) samples took were from the skin lesions and soft tissues (8). Most of the Methicillin-resistant S. aureus strains (66.6 %) were Cefoxitin- resistant. No study staphylococcus was Vancomycin-resistant. There were not differences among the hospital Methicillin-resistant S. aureus and the community ones as regards its resistance patterns; we demonstrated high resistance values for almost all the study antibiotics, except the Vancomycin.
CONCLUSIONS. Cefoxitin disk was useful to detect the Methicillin-resistant S. aureus and to predict its behavior versus other antibiotics. We verify that above mentioned Staphylococcus were very resistant.
Key words: Methicillin-resistant Staphylococcus aureus, Cefoxitin, sensitivity to antibiotics.
INTRODUCCIÓN
En 1968 fue reportado el primer brote producido por Staphylococcus aureus resistente a la meticilina (SARM o mRSA por siglas en inglés) en la ciudad de Boston. Dicho microorganismo continuó aumentando lentamente con el tiempo, hasta que los médicos se percataron de su significativa virulencia y resistencia a los antibióticos durante las décadas de los 80 y 90, lo que obligó al uso de otros fármacos más potentes como la vancomicina, frente a la cual comenzó a aparecer resistencia incipiente.1
Desde finales del pasado siglo XX, el SARM se ha convertido en un reto para los médicos, pero en este siglo constituye una inminente amenaza para la población general y su peligro va en aumento. De hecho, se considera a este germen como un problema de salud mundial.2
Por lo tanto, el diagnóstico e identificación de este microorganismo reviste gran importancia para orientar una adecuada antibioticoterapia, dado lo complejo que resulta su manejo.
Se preconiza el uso del disco de cefoxitina, mediante el método de difusión, como una excelente herramienta para este fin, ya que es un buen predictor de resistencia a la meticilina, y por ende al resto de los betalactámicos.3
En el último Taller Provincial sobre Resistencia Bacteriana, de Ciudad de La Habana, celebrado en diciembre de 2006, se hizo patente la falta de datos sobre la incidencia del SARM en los hospitales del país, lo que constituye un problema a la hora de enfrentar el tratamiento de estos.
Este trabajo pretende contribuir a mejorar esta situación, realizando un primer acercamiento a este tema en el Hospital Militar Central (HMC) «Dr. Luis Díaz Soto», y tiene como objetivos detectar la presencia del SARM en el hospital y su incidencia según el tipo de muestras y de pacientes, constatar cuán útil es el disco de cefoxitina en la detección de este microorganismo y estudiar su susceptibilidad in vitro a determinados antibióticos, en particular a vancomicina.
Algunas consideraciones sobre el Staphylococcus aureus resistente a la meticilina
Se clasifica como SARM, aquel que porta el gen mec A, que es el responsable de la resistencia a la meticilina, ya que es el que codifica la producción de una proteína fijadora de penicilina alterada, la PFP 2 a con baja afinidad por este antibiótico. Esta propiedad condiciona la resistencia al resto de los antibióticos betalactámicos, aun cuando se asocien con inhibidores de betalactamasas, ya que lo que se altera es el sitio diana sobre el que actúan estos fármacos. En términos de concentración inhibitoria mínima correspondería a aquella cepa con valores mayores de 4 mg/mL de meticilina.4
Estudios genómicos realizados han determinado que las cepas de SARM poseen determinantes de patogenicidad como el Staphylococcal Cassette Chromosome mec (SCC mec) y la Panton-Valentine Leukocidin (PVL).5
Su difusión en la población con el tiempo ha dado lugar a una doble clasificación de los SARM: aquellos que producen infecciones asociadas a la comunidad y los relacionados con infecciones nosocomiales.2
Los SARM adquiridos en la comunidad, en un 25-30 %, afectan piel y tejidos blandos, con un aumento de casos a escala mundial. Incluso se plantea que en las personas sanas puede colonizar la piel, la nariz y la garganta.6
Los asociados a infecciones hospitalarias son capaces de producir bacteremias, sepsis de la herida quirúrgica y neumonía asociada a la ventilación, entre otras afectaciones. Se ha responsabilizado a este germen con una morbilidad y mortalidad significativas asociadas con infecciones nosocomiales.7
En los hospitales, la situación con el SARM se agrava, ya que el mismo se suma a la presencia ya establecida del Staphylococcus aureus sensible a la meticilina (SASM), en lugar de sustituirlo. Ambos poseen patogenicidad similar, pero el SARM tiene el agravante de ser más resistente a los antibióticos, lo que hace muy difícil su manejo terapéutico.7
Se plantean como factores de colonización del SARM en los hospitales, la estancia prolongada en estos, los ingresos en las unidades de cuidados intensivos (UCI), las quemaduras, la antibióticoterapia múltiple, entre otros. 2
Todos esos elementos que caracterizan al SARM ubican a este germen entre las actualmente conocidas como «superbacterias» («superbugs»). De hecho, el SARM es el mejor y más estudiado de todas ellas.8
En la actualidad, la detección del SARM puede realizarse por métodos genómicos y por métodos no genómicos convencionales; estos últimos tienen la ventaja de estar más al alcance de los laboratorios de microbiología convencionales.9
MÉTODOS
Este estudio se realizó en el Laboratorio de Microbiología del HMC «Dr. Luis Díaz Soto» durante 7 meses comprendidos entre julio de 2006 y febrero de 2007.
Fueron estudiadas 125 cepas identificadas previamente como Staphylococcus aureus, 56 de las cuales procedían de pacientes hospitalizados, mientras que 69 correspondían a pacientes de consulta externa.
La identificación de los SARM se realizó mediante el método estandarizado de difusión con discos (conocido como Bauer-Kirby), utilizando agar Mueller-Hinton sin suplementar con NaCl y discos de cefoxitina 30 µg; se consideraron como resistentes a la meticilina aquellas cepas que presentaron halos de inhibición iguales o menores de 19 mm, según normas establecidas por el Clinical and Laboratory Standards Institute (CLSI).10
De igual forma se realizó el estudio de la sensibilidad in vitro de dichas cepas frente a discos de penicilina 10 µg, eritromicina 15 µg, gentamicina 10 µg, norfloxacina 10 µg, tetraciclina 30 µg, cloranfenicol 30 µg, sulfametoxazol-trimetoprim 25 µg y vancomicina 30 µg. Todos los discos provenían de la firma comercial Liofilchem.
Para el control de la calidad del proceso se utilizó la cepa de referencia Staphylococcus aureus ATCC 25923.
El resultado de la identificación de cada cepa, así como de su sensibilidad in vitro y las sugerencias terapéuticas fueron plasmadas en un modelo confeccionado al efecto para su uso por el médico de asistencia (anexo).
RESULTADOS
En la tabla 1 se muestra la distribución de los Staphylococcus aureus según su procedencia y susceptibilidad a cefoxitina. Nótese que la mayoría de las cepas estudiadas fueron sensibles a la meticilina (SASM), y por ende, a la mayoría de los antibióticos betalactámicos; no obstante 26 % de estas eran cepas SARM, lo que indica que su presencia no puede considerarse como despreciable.
Situación semejante sucede con aquellas cepas aisladas de pacientes ambulatorios, aunque el número de SARM es mucho menor. Todo lo contrario ocurre con los estafilococos asociados al hospital donde el porcentaje de SARM se elevó hasta casi un 45 %.
La distribución por salas de los SARM aislados de pacientes ingresados es mostrada en la tabla 2. Se observa que la mayor parte de los aislamientos ocurrieron en la sala de Quemados y la Unidad de Cuidados Intensivos de Adultos (68 % entre ambos), lo que concuerda con lo reportado en la literatura médica. La Sala de Ortopedia también presentó un porcentaje importante de SARM, lo que no resulta fortuito ya que por el tipo de afección en ella tratada es frecuente el aislamiento de los estafilococos.
La tabla 3 refleja los diferentes tipos de muestras, tanto hospitalarias como comunitarias, a partir de las cuales fueron aisladas las 33 cepas de SARM. Las muestras tomadas en el medio hospitalario presentaron una gran variedad, con predominio de la quemadura, la secreción bronquial y las lesiones cutáneas. Las tomadas en pacientes ambulatorios reflejan fielmente los tipos de infección producidos por los SARM asociados a la comunidad, ya que fueron obtenidos a partir de lesiones en piel y partes blandas.
En la tabla 4 se muestra cómo se distribuyeron los SARM según los halos de inhibición que produjeron al enfrentarlos al disco de cefoxitina. La mayoría de las cepas identificadas como SARM fueron completamente resistentes a cefoxitina, como lo evidencia el tamaño de sus halos de 0 mm.
Los perfiles de resistencia de los estafilococos estudiados (tabla 5), evidenciaron la mayor resistencia a los antibióticos probados por parte del SARM en comparación con los SASM. Es importante señalar que ninguno de los estafilococos estudiados presentó resistencia a vancomicina.
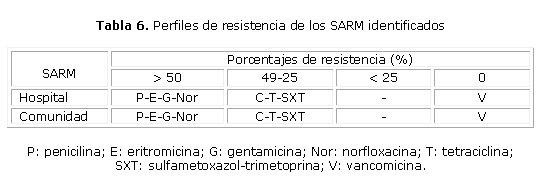
En la tabla 6 son mostrados los perfiles de resistencia de las cepas SARM identificadas en este estudio. No se observaron diferencias entre los SARM hospitalarios y los comunitarios en cuanto a sus patrones de resistencia; en ambos casos se constataron valores de resistencia elevados para casi todos los antibióticos probados, con la excepción de vancomicina.
DISCUSIÓN
En la actualidad se reporta una prevalencia creciente de infecciones por SARM, tanto en los hospitales como en la comunidad. Por ejemplo, en la ciudad de Chicago, en su área metropolitana, entre 8-9 % de los pacientes ingresados son portadores de SARM; en Canadá, la tasa de pacientes infectados /colonizados por SARM en el 2003 fue de 5 x 10 000.2
Según el mapa microbiano confeccionado en el HMC «Dr. Luis Díaz Soto», durante el año 2006 se aislaron 110 cepas de Staphylococcus aureus (segundo germen más aislado). En el presente estudio, el porcentaje de SARM identificados a partir de pacientes ingresados estuvo cercano al 45 %, por lo que podemos plantear que en ese año el número de SARM fue de 50 cepas, cifra que lo coloca (individualmente) como el sexto microorganismo más aislado entre los que circularon en el hospital.
En el ámbito hospitalario se reporta que hasta el 60 % de las infecciones por Staphylococcus aureus en las unidades de cuidados intensivos corresponden a SARM.7 Es de notar que de las 25 cepas de SARM hospitalarias identificadas, 19 de ellas (76 %) fueron aisladas en pacientes ingresados en salas de atención al grave, lo que apoya la anterior observación.
Los principales tipos de sepsis por SARM a nivel hospitalario son: bacteremias, infecciones de la herida quirúrgica y de quemaduras, neumonías asociadas a la ventilación artificial, entre otras. En la comunidad, la sepsis de piel y partes blandas constituyen las principales localizaciones; esta situación incluso va en aumento, como lo refleja un reporte de la ciudad de Los Ángeles, en Estados Unidos, donde el porcentaje de sepsis de piel por SARM aumentó de 24 % en el 2001 a 64 % en el 2004.2 La diversidad y el tipo de muestras a partir de las cuales fueron aislados los SARM en nuestro estudio se correlacionan con las enunciadas anteriormente.
El llamado «antibiograma interpretado» es una técnica novedosa que detecta resistencias y fracasos terapéuticos asociados, utilizando antibióticos marcadores o indicadores de estas resistencias (como es el caso de la cefoxitina), lo que logra una correcta interpretación terapéutica de las pruebas de susceptibilidad.11
Hay autores que plantean la gran utilidad que tiene el uso del disco de cefoxitina para detectar SARM,3 que para algunos incluso es considerado como el más sensible de los métodos probados por ellos, en aislamientos de cepas muy específicas, como es el caso de Oteo y otros.9
Las ventajas que se le atribuyen al disco de cefoxitina son las siguientes:12 sirve de marcador de susceptibilidad a oxacilina (y a meticilina), sus halos de inhibición se relacionan con la presencia o ausencia del gen mecA mejor que con otros métodos, no está influenciado decisivamente por variaciones de inóculo, temperatura o medios de cultivo utilizados y sus resultados no parecen estar afectados, en la misma extensión que los discos de oxacilina, por la hiperproducción de penicilinasa, que da lugar a pequeños halos de inhibición.
Además, recientemente se han aislado algunas cepas de Staphylococcus aureus portadoras del gen mecA y, sin embargo, son sensibles a oxacilina, lo que vuelve incierto el uso de discos de este antibiótico para el diagnóstico del SARM.4
En este trabajo se utilizó el disco de cefoxitina, además de por sus ventajas, porque no se contaba con otros discos indicadores de resistencia para SARM; tampoco se tenía al alcance el resto de los métodos no genómicos ya mencionados. Se consideró que los resultados obtenidos avalan su uso.
Se plantea que existen diferencias en cuanto a los patrones de resistencia de los SARM hospitalarios en relación con los SARM asociados a la comunidad. En el primer caso se reportan resistencias a macrólidos y aminoglucósidos, a diferencia de los aislamientos comunitarios que sí son sensibles a ambas familias de antibióticos, aunque comparten un espacio epidemiológico con clones multirresistentes.12
Sin embargo, en nuestro estudio no se observaron diferencias entre los patrones de resistencia de los SARM hospitalarios y comunitarios; en ambos casos se constataron valores de resistencia elevados frente a todos los antibióticos probados, con excepción de vancomicina. Esto último permite plantear que los SARM circulantes en el hospital y su entorno aún no han alcanzado todas sus potencialidades en cuanto a multirresistencia.
Por lo tanto, se puede concluir que el SARM ha alcanzado una presencia importante dentro de la población bacteriana que se aísla en el HMC «Dr. Luis Díaz Soto», con mayor énfasis a partir de pacientes ingresados en sus salas, predominando las de atención al grave. Así mismo, el disco de cefoxitina se mostró efectivo para identificar SARM y predecir su comportamiento frente a otros antibióticos. Además, se constató que los SARM identificados fueron extremadamente resistentes, independientemente de su procedencia intra o extrahospitalaria, aunque mantienen aún sensibilidad a vancomicina.
Se recomienda introducir el uso del disco de cefoxitina en los laboratorios de Microbiología para poder realizar correctamente el diagnóstico del SASM, así como capacitar al personal técnico y médico en su interpretación.
Anexo. Modelo de reporte de aislamiento de SARM
HMC «Dr. Luis Díaz Soto»
Laboratorio De Microbiología
Reporte de aislamiento de Staphylococcus aureus
resistente a meticilina (SARM)
Paciente: __________________________________Sala. ____ Cama. ____________
No. muestra: ______Estudio realizado: ___________________ Fecha: ____________
|
Antibiograma | ||
|
Antibiótico | S | R |
| Penicilina | ||
| Eritromicina | ||
| Tetraciclina | ||
| Cloranfenicol | ||
| Vancomicina | ||
| Sulfaprim | ||
| Gentamicina |
Comentarios: Esta cepa de Staphylococcus aureus por ser resistente a meticilina, lo es también a todos los antibióticos betalactámicos y sus asociaciones con inhibidores de betalactamasas, por lo que no deben ser utilizados frente a ella.
REFERENCIAS BIBLIOGRÁFICAS
1. Nodarse R. Visión actualizada de las infecciones intrahospitalarias. Rev Cubana Med Milit. 2002;31(3):201-8.
2. Capriott T. Supermicrobios resistentes crean la necesidad de nuevos antibióticos. Dermatol Nurs. 2007;19(1):65-70.
3. Join-Lambert OF. Comparison of cefoxitin and moxalactam 30 ug disc diffusion methods for detection of methicillin resistance in coagulase-negative staphylococci. J Antimicrob Chemother. 2007;59 (4):763-6.
4. Hososaka Y, Hososaka I. Characterization of oxacillin-susceptible mecA positive Staphylococcus aureus: a new type of MRSA. J Infect Chemother. 2007;13(2):79-86.
5. Bhattacharya D, Smith D. Differences in clinical and molecular characteristics of skin and soft tissue MRSA isolates between two hospitals in Northern California. J Clin Microbiol. 2007;45(6):1798-803.
6. Nilsson P. Staphylococcus aureus throat colonization is more frequent than colonization in the anterior nares. J Clin Microbiol. 2006;44:3334-9.
7. Wagenvoort JHT. Medidas de control de SARM adoptadas por los Países Bajos, a raíz de la expansión de la Unión Europea. Euro Surveil. 2000;5(3):26-8.
8. Kemps BS. AMEDEO List. 2007. Available from: http://www.amedeo.com
9. Oteo J. Detección de resistencia a oxacilina en un aislado de Staphylococcus aureus en bacteremia. Casos de Microbiología Clínica. 2004;7(1):10.
10. CLSI. Performance Standards for Antimicrobial Susceptibility Testing. 12th informational supplement. CLSI document M100-S16. Wayne, Pa. 2006.
11. Cantón R. Lectura interpretativa del antibiograma. ¿Ejercicio intelectual o necesidad clínica? Enferm Infecc Microbiol. 2002;20(4):176-86.
12. Skov R, Lov M. Evaluation of a cefoxitin 30 ìg disc on Iso-Sensitest agar for detection of MRSA. J Antimicrob Chemother. 2003;52:204-7.
Recibido: 20 de julio de 2009.
Aprobado: 28 de agosto de 2009.
Dr. C. Rafael Nodarse Hernández. Hospital Militar Central «Dr. Luis Díaz Soto». Ave Monumental y Carretera de Asilo, Habana del Este. La Habana, Cuba.